Vårdprogram för endometriecancer (corpuscancer) och uterussarkom
|
|
|
- Anders Fredriksson
- för 9 år sedan
- Visningar:
Transkript
1 Vårdprogram för endometriecancer (corpuscancer) och uterussarkom Södra- och Sydöstra sjukvårsdregionen 2010 Vårdprogrammets giltighetstid:
2 ISBN (pdf) Onkologiskt centrum, Lund
3 Vårdprogrammets syfte Detta vårdprogram har utarbetats av nedanstående personer i samarbete med Onkologiskt Centrum i Lund och Linköping. Vårdprogrammet skall vara ett arbetsredskap för gynekologerna på respektive kvinnoklinik i respektive regioner, i synnerhet de onkologiansvariga läkarna. Vårdprogrammet är också ett arbetsredskap för läkarna vid de gynonkologiska enheterna i Lund och Linköping. Det är arbetsgruppens målsättning att vårdprogrammet regelbundet skall revideras och uppdateras. Vårdprogrammet har godkänts av Regionala medicinska rådet för tumörsjukdomar och finns tillgängligt på Onkologiskt Centrums hemsida En uppdatering av programmet beräknas ske med två till tre års intervall. Vårdprogrammets giltlighetstid är Arbetsgruppen Södra regionen Sydöstra regionen Kjell Bergfeldt Gyn Onkologen, Lund Per Rosenberg Gyn Onkologi, Linköping Göran Larsson Kvinnoklin, Karlskrona Preben Kjölhede Kvinnoklin, Linköping Bengt Lindahl Kvinnoklin, Lund Ulf Leandersson Kvinnoklin, Kalmar Jan Persson Kvinnoklin, Lund Laila Falknäs Kvinnoklin, Jönköping Anette Lundgren Kvinnoklin, Malmö Julia Bak Patologi, Linköping Anna Måsbäck Patologi, Lund Malena Tiefentahl Kvinnoklin, Eksjö Mårten Kalling Anjila Koul Gyn Onkologen, Lund Gyn Onkologen, Lund Andra vårdprogram Vårdprogram för övriga tumörsjukdomar samt för Palliativ Vård och för Omvårdnad vid Gynekologiska Tumörsjukdomar finns tillgängliga via Onkologiskt Centrums hemsida, 3
4 Innehållsförteckning ENDOMETRIECANCER Stadieindelning Incidens Etiologi Ärftlighet och endometriecancer Prognos Rapporterade behandlingsresultat Preoperativ utredning Kirurgi Postoperativ behandling Postoperativ riskgruppering Postoperativ behandling Uppföljning Recidivbehandling Patologi Referenser...28 UTERUSSARKOM 1. Incidens/Etiologi Patologi Stadieindelning Prognostiska faktorer Kliniska symtom och diagnostik Behandling Uppföljning Referenser
5 ENDOMETRIECANCER Stadieindelning FIGO stadieindelning carcinoma corporis uteri (corpuscancer, endometriecancer) 2009 Stadium I* IA* IB* Tumören är begränsad till corpus uteri Ingen myometrieinvasion eller <50 % av myometriet Invasion 50 % av myometriet Stadium II* Tumören invaderar stromat I cervix, det finns ingen spridning utanför uterus** Stadium III* Lokal och/eller regional utbredning av tumören IIIA* Tumören invaderar serosan på corpus uteri och /eller adnexa*** IIIB* Utbredning till vagina och/eller parametrier*** IIIC Metastaser till pelvina och/eller para-aortala lymfkörtlar *** IIIC1* Positiva pelvina körtlar IIIC2* Positiva para-aortala lymfkörtlar med eller utan positiva pelvina lymkörtlar Stadium IV* Tumören invaderar blås- och/eller tarmmukosa, och/eller distansmetastaser IVA* Tumörinvasion av blås- och/eller tarmmukosa IVB* Distansmetastaser, inkluderande intra-abdominala metastaser och/eller inguinala lymfkörtelmetastaser *Antingen Grad 1, Grad 2, eller Grad 3. **Endocervikal utbredning som enbart involverar slemhinna och körtlar skall hänföras till stadium I och inte längre stadium II, som i 1988 års stadieindelning. ***Positiv cytologi skall rapporteras separat utan att ändra stadiet. 5
6 1. Incidens Endometriecancer (corpuscancer) är den femte vanligaste maligna sjukdomen hos kvinnor i Sverige och utgjorde 5.7% av all kvinnlig cancer Detta år diagnostiserades nya fall (1). Av dessa diagnostiserades 188 i sydöstra och 225 i södra regionen. I likhet med den mycket vanligare bröstcancern har incidensen av endometriecancer ökat markant sedan Risken att utveckla endometriecancer ökar med stigande ålder, och de flesta fall inträffar i åldersgruppen år. År 2007 var endast 1,6 % under 45 år. Antalet kvinnor som lever med diagnosen endometriecancer, d v s som behandlas eller har behandlats, är Enligt Dödsorsaksregistret registrerades 148 kvinnor som döda i cancer i livmodern år 2007 (2). Antal fall av corpuscancer per kvinnor och år. Källa: Cancer Incidence in Sweden,
7 2. Etiologi Endometriecancerns etiologi är okänd, men östrogener spelar en viktig roll i cancerns utveckling. Kända riskfaktorer, endogena eller exogena, med en gemensam östrogendominans utan samtidig tillförsel av progesteron, ökar risken att utveckla endometriecancer. Riskfaktorer är ålder, övervikt, östrogenbehandling, diabetes mellitus, polycystisk ovariesyndrom (PCOS), tidig menarche, sen menopaus, infertilitet, clomifene behandling mot infertilitet och nulliparitet. Långtidsbehandling med tamoxifen är associerat med patologiska förändringar i endometriet såsom polyper, hyperplasi, endometriecancer och carcinosarkom (1). P-piller och möjligen östrogenbehandling med kontinuerligt progesterontillägg, ökad paritet, rökning och fysisk aktivitet påvisar en skyddande effekt (2). Det hävdas att endometriecancerns utveckling/progression följer två olika vägar (Typ I och Typ II) med distinkta skillnader ur kliniska såväl som genetiska synpunkter. De flesta patienter (70 80 %) tillhör Typ I och associerar med hyperöstrogenism samt god prognos. Dessa tumörer är oftast högt differentierade endometrioda typer, ytligt invasiva och hormonreceptorpositiva. Däremot anses Typ II tumörerna vara icke hormonberoende, hormonreceptornegativa och inkludera lågt differentierade endometrioida carcinom samt de ovanligare histologiska typerna: serösa-, klarcells- och anaplastiska carcinom. Dessa patienter har sämre prognos. Genetiska skillnader mellan Typ I och II tumörerna anges i tabellen nedan (3). Genetisk förändring Type I Carcinoma (%) Type II Carcinoma (%) PTEN inaktivering K-ras mutation Β-catenin mutation Microsatellite instability p53 mutation HER-2/neu-amplifiering p16 mutation E-cadherin
8 3. Ärftlighet och endometriecancer Flera av de riskfaktorer som identifierats för colorektalcancer ger även en ökad risk att drabbas av endometriecancer. Vid Hereditär Nonpolyposis Colorectal Cancer (HNPCC) uppträder endometriecancer i cirka hälften av familjerna. Det finns också cirka % risk att drabbas av ovarialcancer, 2 4 % risk för urotelial cancer samt 2 4 % risk för tunntarmscancer (1). HNPCC-tumörer orsakas av en felaktig DNA-reparation av typen MMR (Miss Match Repair). HNPCC är en autosomalt dominant ärftlig sjukdom som beräknas drabba 1/1000 1/2000 individer. Syndromet orsakar 2 4 % av all colorektalcancer och 1 5 % av all endometriecancer. Den kumulativa risken för en kvinna med en HNPCC-orsakande mutation att drabbas av endometriecancer är % (2). Uppföljningen av patienter med HNPCC är kostnadseffektiv och minskar risken för att drabbas av tumör samt förlänger den förväntade överlevnaden (3-5). Screeningen i dessa familjer omfattar alltid colorektala och gynekologiska tumörer. Profylaktisk hysterektomi och bilateral salpingo-oophorektomi kan övervägas hos postmenopausala kvinnor samt premenopausala kvinnor med mutation som avslutat familjebildning. I annat fall bör dessa kvinnor kontrolleras med årliga gynekologiska undersökningar med ultraljud och i förekommande fall endometriebiopsi. Det är, med andra ord, viktigt att man vid anamnesupptagandet hos en patient med endometriecancer förhör sig om släkthistoria avseende framför allt colorektalcancer och endometriecancer. Om en sådan släkthistoria föreligger, eller om patienten insjuknat före 50 års ålder, bör patienten remitteras till Onkogenetiska mottagningen för vidare utredning. För mer information, var god se det Nationella vårdprogrammet för ärftlig tarmcancer (Vårdprogrammet är under utformning och kommer sannolikt att vara klart våren 2010). Patientinformation avseende HNPCC. Kan rekvireras från onkogenetiska mottagningen i Lund eller hämtas elektronoiskt från Svensk förening för Medicinsk Genetik. 8
9 4. Prognos Prognosen i tidiga stadier är god. I Södra Regionen insjuknade under tiden maj 1992 till 2004 sammanlagt 1847 kvinnor och dessa har nu följts upp till och med Av dessa var 1404 (76 %) i stadium I, och av dessa har endast 79 (4 %) avlidit i corpuscancer. Prognosen blir snabbt sämre i högre stadier och redan vid stadium 1c är motsvarande siffra 12 % (1). Prognostiska faktorer Stadium Cancerns utbredning vid diagnostillfället är sannolikt den starkaste prognostiska faktorn. Stadieindelning görs enligt FIGO:s system, reviderat i oktober 2009 (sid 5). Enligt Annual Report 2006 fördelade sig överlevnaden per stadium enligt fig 1. Data från sydöstra och södra sjukvårdsregionerna visar liknande överlevnad. Prognosen vid stadium IIb (cervikal stromainvasion) är markant sämre än vid stadium IIa (enbart cervikalt slemhinneengagemang). Den prognostiska innebörden av positiv peritonealcytologi (stadium IIIa) som enda ogynnsamma prognostiska faktor är osäker Vid revideringen av stadieindelningen enligt FIGO togs dessa två faktorer som grund för stadieindelning bort (se sid 5). Figur 1. Stadiespecifik överlevnad enl. Annual Report
10 Differentieringsgrad Cancercellernas differentieringsgrad har också en stor prognostisk betydelse. Det finns olika graderingsystem med relativt små skillnader i sättet att gradera. Det är dock FIGO:s system som vanligtvis används och som skall tillämpas i detta vårdprogram. DNA-ploidi Cancercellernas DNA-innehåll, oftast mätt med flödescytometri, ger en uppfattning om DNAinnehållet motsvarar en normal cells DNA-mängd eller om det avviker (non-diploidi). Enligt flera, ofta skandinaviska studier, är ploidin också en viktig oberoende prognosfaktor. Histologisk typ Den vanligaste formen av adenocarcinom i uterus är den endometrioida typen (ca 90 %). Övriga utgörs av serösa (UPSC) och klarcelliga tumörer samt carcinosarkom, som alla anses ha en sämre prognos (2,3). En ytterligare form för indelning av endometriecancer har börjat användas på senare år: typ 1 och typ 2, där typ 1 är endometrioida endometriecancrar vilka oftast är associerade med atypisk hyperplasi, östrogen- och progesteronpositiva och etiologiskt förknippas med höga endogena östrogennivåer (fetma, exogen östrogentillförsel) och PCO. Typ 1 har en bättre prognos än typ 2, som karakteriseras av frånvaro av ovanstående. Typ 2 cancer utgör enligt denna indelning av serösa- (UPSC), klarcellscancer och anaplatiska/odifferentierade typer (se även sid 7). Myometrieinvasion Djup växt i myometriet (>50 %) är en faktor som starkt har kunnat kopplat till metastaseringsförmåga med hög risk för extrauterin cancerspridning och död. (4,5). Ålder Ålder har i flera studier visat sig ha en oberoende prognostisk betydelse. Stigande ålder är förknippad med sämre prognos(6). Övriga prognostiska faktorer En lång rad ytterligare faktorer med betydelse för prognos och metastasrisk finns, men oberoende prognostisk innebörd har inte entydigt kunnat visas i multivariata analyser. Bland dessa kan nämnas kärlinvasion, P53-mutation, S-fas och tumördiameter. Olika kombinationer av dessa riskfaktorer har använts för att utskilja grupper av patienter med hög risk för recidiv och cancerrelaterad död. 10
11 5. Rapporterade behandlingsresultat En minoritet av patienterna med endometriecancer i tidigt stadium behöver adjuvant behandling. Uppgiften är att identifiera denna grupp. Postoperativ behandling Under de senaste 30 åren har frågan om postoperativ, adjuvant radioterapi till patienter med endometriecancer stadium I II debatterats. I Sverige förekommer ganska stora variationer i behandlingsprogrammen. Bland de frågor man tvistat om kan nämnas: Skall patienter som erhåller extern strålbehandling även få vaginal brachybehandling? Ska patientern med intermediär risk för återfall behandlas med vaginal brachyterapi? Påverkas överlevnaden eller enbart frekvensen lokoregionala recidiv? För vilka patienter är adjuvant kemoterapi av värde? Den cancerspecifika överlevnaden är starkt beroende av prognostiska faktorer såsom stadium, histologisk typ, myometrieinfiltration, FIGO grad, DNA ploidi och ålder (1 6). Emellertid saknas multivariata prognostiska index som validerats i oberoende material. Södra Regionens Vårdprogram (11) I detta vårdprogram för endometriecancer stadium I II delades de endometrioida adenocarcinomen (icke-serösa, icke-klarcelliga) in i en hög- respektive lågriskgrupp. Högrisk definierades av mer än ett av följande kriterier: non-diploid tumör, MI >50 % eller grad 3. Av de 335 patienterna tillhörde 84 % lågriskgruppen. Dessa behandlades med enbart kirurgi och hade en sjukdomsspecifik 5-årsöverlevnad på 96 %. Patienterna i högriskgruppen behandlades med postoperativ vaginal brachybehandling. Denna grupp uppvisade en signifikant sämre 5-årsöverlevnad på 80 %, och hälften av recidiven var i form av distansmetastaser. Konsekvensen av denna studie blev att högriskgruppen erhöll strålbehandling mot bäckenet. Efter denna och flera andra studier har det stått klart att en stor andel av patienterna med endometriecancer i stadium 1 har en låg risk för recidiv och död i sin sjukdom. Men för ca 15 % är risken för recidiv hög och det finns mycket goda skäl till att ge adjuvant behandling för att minska risken för återfall och död. Sammanfattningsvis kunde fyra slutsatser dras från dessa erfarenheter: En enklare riskgruppsindelning kunde användas (se nedan) Väsentligt att preoperativt diagnostisera stadium II Utvidgad kirurgi/strålbehandling rekommenderades till stadium II Frågeställningen om systemisk terapi till högriskgruppen måste besvaras i randomiserade studier För lågriskgruppen visar denna och flera andra undersökningar goda resultat vid behandling av vaginala recidiv förutsatt att patienten ej tidigare fått radioterapi (4 6). 11
12 Fig 2 visar den procentuella cancerrelaterade mortaliteten vid samtliga fall av endometriecancer i södra regionen mellan 1992 och 2004 (n=1847), relaterat till differentieringsgrad, stadium och ploidistatus (1) a 1b 1c 2a 2b Diploid Aneuploid Diploid Aneuploid Diploid Aneuploid Highly diff Moderately diff Poorly diff. Figur års-uppföljningen av patienterna i stadium I II, behandlade enligt det tidigare vårdprogrammet i Södra Regionen, visar resultat i överensstämmelse med det publicerade 3-årsmaterialet. Under perioden maj 1993 till 2004 diagnostiserades 1847 patienter i stadium I II, varav ca 80 % bedömdes som lågrisk. Av dessa är 4 % registrerade som avlidna i corpuscancer. Högrisk utgjordes av 198 patienter med corpuscancerrelaterad död på mellan 12 och 26 %. Strålbehandling Allt sedan Aaldersstudien publicerades 1980 som efter postoperativ vaginal brachyterapi randomiserade patienter mellan extern bäckenbestrålning och observation (7) har frågan om postoperativ, adjuvant radioterapi till patienter som har opererats för endometriecancer i tidiga stadier debatterats internationellt. Fortfarande råder ingen konsensus i frågan, inte heller i valet mellan radioterapi och kemoterapi, eller kombination av dessa modaliteter. I Sverige har det förekommit betydande regionala skillnader, framför allt avseende indikationerna för strålbehandling. Skillnaderna har dock minskat efter en nyligen presenterad svensk studie. För patienter tillhörande en intermediär prognostisk riskgrupp kunde inte någon överlevnadsskillnad påvisas mellan extern pelvin strålbehandling + brachyterapi och enbart brachyterapi. Däremot såg man en signifikant minskad andel locoregionala recidiv i den grupp som behandlades med extern strålbehandling (Sorbe, abstract IGCS 2008). Detta går också i linje med resultat från ett flertal publicerade internationella studier (5,8,9). Sammanfattningsvis visar dessa studier att lokal strålbehandling effektivt förhindrar locoregionala recidiv till priset av en signifikant ökad strålrelaterad toxicitet, utan att man kunnat påvisa någon effekt på överlevnaden. Studierna är var för sig inte dimensionerade för att påvisa små överlevnadsskillnader. I en metanalys av dessa studier (GOG-99, PORTEC1 och AS- 12
13 TEC/EN-5) har man dock kunnat fastslå att den överlevnadsvinsten av strålbehandling inte kan överstiga 3 % efter 5 år (9). I subgruppsanalyser av patienter med hög risk för metastasering från Aalders- och GOG-99 studierna respektive metanalys av högriskpatienter i GOG-99 och ASTEC/EN-5 fann man dock en trend till bättre överlevnad för patienter som fått extern strålbehandling. Således finns fem stora, randomiserade studier där postoperativ radioterapi undersökts. I PORTEC-studien randomiserades 715 patienter i stadium IB grad 2 3 samt stadium IC grad 1 2 till postoperativ (ej lymfkörtelutrymning) extern radioterapi eller observation. Det är viktigt att notera, att detta är en mellanriskgrupp, där kombinationen djup myometrieinfiltration och grad 3 ej inkluderades. Signifikant fler lokoregionala recidiv sågs i observationsgruppen men detta påverkade ej överlevnaden. 8-årsresultaten har publicerats 2003 (5). Behandling vid vaginala recidiv i observationsgruppen var effektiv med 89 % komplett remission. Efter behandling för regionala eller distansrecidiv var prognosen dålig i båda grupperna med en 3-årsöverlevnad hos mindre än 15 %. I GOG-99 randomiserades 392 lymfkörtelutrymda patienter i intermediär riskgrupp (stadium IB IIB) mellan postoperativ radioterapi och observation. Liksom i PORTEC-studien sågs i radioterapigruppen signifikant färre lokoregionala recidiv. Överlevnadsvinst sågs endast i en subgrupp av högriskpatienter (8). Aalders (7) rapporterade 540 patienter stadium 1B 1C endometrioid cancer som efter hysterektomi + salpingo-oophorektomi bilateralt utan lymfkörtelsampling randomiserades mellan postoperativ vaginal brachybehandling enbart eller extern radioterapi plus vaginal brachybehandling. Signifikant färre lokala recidiv rapporterades i kombinationsarmen men däremot en överlevnadsvinst endast för subgruppen grad 3 tumörer med djup myometrieinfiltration (stadium 1C). Behövs den vaginala brachyterapin när extern radioterapi ges? I två randomiserade studier som har jämfört enbart kirurgi med kirurgi + radioterapi, PORTEC och GOG 99, gavs ej vaginal brachyterapi. Frekvensen lokala vaginala recidiv var endast 2 4 %. Senast 2009 publicerades den s k ASTEC/EN-5 studien (9) som bekräftade ovanstående resultat. Där randomiserades 905 patienter med endometriecancer och låg- och intermediär risk, mellan strålbehandling och observans. Överlevnaden efter 5 år var 84 % i båda grupperna. En tolkning av dessa resultat kan vara att patienter som avlider i metastatisk sjukdom har metastaser utanför bäckenet redan då strålbehandling påbörjas och sålunda behöver en effektiv systembehandling. Hormonell terapi Utav de drygt 1300 fall av endometriecancer som diagnostiseras årligen är % endometrioida och av dessa är cirka 70 % hormonkänsliga. Det saknas stöd i litteraturen för adjuvant hormonell terapi. Av de med avancerad sjukdom responderar % på gestagenbehandling och % på tamoxifenbehandling (10). Den reversibla aromatasinhibitorn Anastrozole har studerats i en GOG trial och bedömdes ha minimal effekt. I en nordisk fas II studie, startad 2004, undersöktes effekten av den irreversibla aromatashämmaren Exemestan hos postmenopausala kvinnor med primärt avancerad endometrioid cancer stadium III IV och vid recidiv. Effekten bedömdes som liten. Immunohistokemisk bestämning av östrogen och progesteronreceptorer skall alltid göras inför beslut om hormonell terapi. 13
14 Kemoterapi Adjuvant behandling Två randomiserade relativt stora studier har i den adjuvanta situationen randomiserat mellan extern pelvin strålbehandling och cytostatika (CAP). Ingen av dessa kunde påvisa någon överlevnadsskillnad (11,12). En NSGO-studie som randomiserade patienter efter operation till extern pelvin strålbehandling och kemoterapi versus strålbehandling visade en signifikant bättre progressionsfri överlevnad efter 5 år för kombinationsbehandlingen (13). Internationellt har tolkningen av ovanstående resultat snabbt lett till att flera centra övergivit strålbehandling som adjuvant behandling till patienter med hög risk för recidiv och helt gått över till kemoterapi. En obesvarad fråga är dock om det är kombinationen av RT och kemoterapi som är bättre än den ena eller andra modaliteten var för sig. Planering pågår för en multinationell studie som på ett randomiserat sätt adresserar frågan om tillägg av extern radioterapi efter adjuvant kemoterapi gör nytta. Avancerad cancer Kombinationsbehandling med doxorubicin och cisplatin har varit något av standardbehandlingen för primärt avancerad och recidiverande endometriecancer baserat på en serie av studier från GOG. Man har uppnått en objektiv respons på omkring 40 %, PFS (progression free survival) sex månader och OS (overall survival) nio månader (14). Doxorubicin och cisplatin (dox-cis) har därefter jämförts med doxorubicin, paklitaxel och G-CSF. Man fann ingen signifikant skillnad i effektparametrarna men en lägre toxicitet i dox-cis-armen (15). I GOG 177 jämfördes dox-cis med en trippelkombination av dox-cis och paklitaxel givet med G-CSF stöd (16). Överlevnad (OS och PFS) och respons var signifikant bättre i trippelkombinationen till priset av signifikant mer neurotoxicitet. För närvarande pågår en jämförande studie (GOG 209) mellan denna trippelkombination och paklitaxel-karboplatin. Carboplatin har trots begränsad evidens fått en plats i behandlingsarsenalen så kombinationsbehandling med paklitaxel ger avsevärt mindre toxicitet än med cisplatin. Icke endometrioida adenocarcinom Frågan om behandling av andra adenocarcinom i uterus än de endometrioida har också varit föremål för intensiva diskussioner senare år. Generellt betraktas dessa, i första hand serösa och klarcelliga adenocarcinom, som mer aggressiva och med sämre prognos än de endometrioida (17, 18). I den s k NSGO-studien, trodde många att det var just den gruppen som skulle visa sig ha mest glädje av tillägg av kemoterapi till den traditionella strålbehandlingen. Resultatet visade dock att den vinst med tillägg av kemoterapi man såg i studien inte alls kom från denna grupp (13). 14
15 6. Preoperativ utredning Utredning av misstänkt eller verifierad cancer i livmodern har följande syften: A. Verifiera eller utesluta förekomst av cancer i livmodern. B. Bedömning av operabilitet, spridning av cancern och riskgrupp. Vid stark misstanke om endometriecancer kan med fördel så stor del som möjligt av dessa frågeställningar försöka besvaras/handläggas vid primärutredningstillfället. Ofta är diagnos primärt redan ställd med endometriebiopsi/cytologi. Dock skall innan operation/behandling ovanstående enligt pkt B (detaljer nedan) vara klarlagda. A. Verifiera eller utesluta förekomst av cancer i livmodern Majoriteten av livmodercancerfall debuterar kring eller efter menopaus. Dominerande symtom är blödningsrubbning eller postmenopausal blödning. Andra kliniska fynd kan vara hematometra, pyometra eller onormala flytningar. Hos dessa kvinnor skall malignitet uteslutas så långt möjligt och möjligheten till malignitet i annan lokal/organ, framför allt cervix-, tubar-, blås-, rektal/coloncancer, skall beaktas om cancer i livmodern uteslutits och symtomen kvarstår. Misstanken om endometriecancer styrks oftast av ett förtjockat endometrium (>4 mm) vid vaginal ultraljudsundersökning (ej pre-perimenopaus och vid tamoxifenbehandling). Diagnosen är osannolik vid väldefinierat tunt endometrium. Observans vid svårbedömt eller omätbart endometrium. Förekomst av ökad mängd vätska i fossa Douglasii är ett observandum postmenopausalt. Histologisk diagnos Fastställs med hjälp av något av nedanstående: Endometriebiopsi (vid stark misstanke är det klokt att samtidigt göra en cervixabrasio med skarp kyrette) Fraktionerad abrasio (sondmått + efterkänn uterus caviteten/väggarna med ringtång) Hysteroskopi (riktad biopsi, bedömning av cervix, eventuellt cervixabrasio) Diagnos ställs säkrast med hysteroskopi, vilket bör väljas om endometriebiopsi/fraktionerad abrasio är negativ och misstanke om endometriecancer kvarstår, i synnerhet om ultraljud visar fokala förändringar. Sensitiviteten för att diagnostisera cancer med endometriebiopsi eller abrasio är % (25). Frågan om hysteroskopi bidrar till kliniskt signifikant tumörspridning till bukhålan är ej tillfredsställande besvarad. Frågeställning på histologiremiss Histologisk typ och FIGO-grad, tumörväxt i cervix, DNA-analys. DNA-ploiditet är viktig inför val av kirurgisk metod samt nödvändig för en korrekt postoperativ riskgruppering. 50μ snitt för flödescytometri skall beställas på abrasio/biopsimaterialet, om detta bedömes som tillräckligt, endast i undantagsfall ska detta göras på operationsmaterialet. Information om huruvida DNA-analys beställts eller ej skall framgå av PAD-svaret, alternativt skall respektive kliniker begära DNA-undersökning. Om inte samtliga av ovanstående frågeställningar är besvarade begärs komplettering, eller, om material är otillräckligt, utföres ny provtagning med lämplig metod enligt ovan. 15
16 B. Bedömning av preoperativ riskgrupp och operabilitet Vid verifierad histologidiagnos enligt ovan skall följande besvaras: Operabilitet Baserad på kliniska förutsättningar genom palpation utan narkos, alternativ palpation i narkos och comorbiditet. Uterus storlek och mobilitet. Sondmått ej obligat vid liten operabel uterus. Möjlighet till laparoskopisk operation. Förekomst av metastaser i vagina/introitus. Nedväxt i cervix Baserat på resultaten av det tidigare vårdprogrammet för corpuscancer i regionen skärps diagnostiken för att finna stadium II preoperativt då denna kirurgiskt behandlas mer extensivt. Cervixabrasio skall utföras och vid behov kan bedömningen kompletteras med någon av nedanstående metoder. Cervixabrasio i lokalanestesi eller i samband med fraktionerad abrasio (skarp kyrette). MR bäcken (ger även information om myometrieinfiltration och pelvina lymfkörtlar). Hysteroskopi. Power-doppler/High resolution ultraljud. Myometrieinfiltration Myometrieinvasion > halva uterusväggen är en oberoende prognostisk riskfaktor. Den kirurgiska handläggningen är i vissa fall beroende av huruvida djupinväxt (> halva uterusväggen) förekommer (se nedanstående avsnitt om riskgrupper och kirurgi). För högt differentierade (grad 1) tumörer med diploid DNA-uppsättningen är sannolikheten för djup myometrieväxt så liten (ca 3 %) att de kan klassas som preop lågrisk (se nedan). För övriga, medelhögt differentierade endometroida adenocarcoinom (FIGO 2) med diploid DNA (eller där ploidistatus saknas), är eventuell myometrieinvasion avgörande för den kirurgiska handläggningen och ska om möjligt bedömas preoperativt. MR eller ultraljud (power doppler/high resolution), utfört av erfaren ultraljudsdoktor, rekommenderas för dem samt även för patienter med grad 1 där ultraljud inger misstanke på djupväxt eller misstanke på tumör större än 2 cm. Båda metoderna har en begränsad sensitivitet för såväl cervixengagemang som myometrieinfiltration, men MR förefaller mest reproducerbart och minst användaravhängigt. Extrauterin spridning Palpation utan narkos; i utvalda fall palpation i narkos. CT thorax+buk/bäcken (alternativt MR) vid hög-risk endometriecancer. Annan riktad undersökning, typ finnålspunktion, vid misstanke om spridd cancer. 16
17 Preoperativ riskgrupp Den preoperativa riskgrupperingen kan med PAD-svar och ploidi-analys och efter bedömning enligt ovan sammanfattas: Preoperativ lågrisk föreligger om det endometroida adenocarcinomet inte uppvisar någon negativ prognostisk faktor, dvs är högt eller medelhögt differentierad, diploid, begränsad till corpus uteri och myometrieinvasionen < halva uterusväggen. Preoperativ högrisk föreligger om en eller flera av följande faktorer är för handen: ickeendometrioid histologi, lågt differentierat endometroid adenocarcinom, aneuploid tumör, djup växt i myometriet ( halva väggen). Nedanstående figur ger en algoritm över den preoperativa riskgruppsindelningen. För kirurgiska överväganden se nästa kapitel. PAD-svar Grad 3 Grad 2 Grad 2 Grad 1 Grad 1 Grad 1 och/eller Ej ploidi Diploid Ej ploidi Stor tumör Diploid anueploid Preop Högrisk MR/U-ljud: MI >50 % MI <50 % Preop Lågrisk 17
18 7. Kirurgi Sedan 1988 är FIGO-stadieindelningen vid operabel corpuscancer kirurgisk. Vid operationen skall en noggrann kartläggning av tumörutbredningen göras för att kunna fastställa till vilket FIGO-stadium tumören hör. Vidare syftar operationen till ett totalt avlägsnande av all tumör. Operationen kan genomföras med öppen, laparoskopisk eller robotassisterad laparoskopisk metod. Oavsett metod gäller GEMENSAMMA PRINCIPER: Operationen bör utföras av en vid tumörkirurgi van operatör, som behärskar den retroperitoneala dissektionstekniken. Öppen kirurgi vid endometriecancer Lågrisk endometriecancer enligt preoperativ bedömning Vid lågrisk endometriecancer görs: total hysterektomi bilateral salpingo-oophorektomi buksköljvätska för cytologi Om man peroperativt finner högriskfaktorer (djup myometrieinväxt) eller nedväxt i cervix tillämpas principerna för högrisk endometriecancerkirurgi. Lågrisk endometriecancer kan lämpligen opereras via tvärsnitt i bukväggen. Särskilt obesa patienter kan med fördel opereras via tvärsnitt i bukväggen. Om osäkerhet råder om riskgraderingen eller misstanke på extrauterin spridning finns ska ett medellinjesnitt i bukväggen tillämpas. Högrisk endometriecancer enligt preoperativ bedömning Vid högrisk endometriecancer görs dessutom: pelvin - och paraaortal lymfadenektomi (se nedan) omentresektion vid icke endometrioid histologi Högrisk endometriecancer opereras via medellinjesnitt i bukväggen. Generellt Operationen inleds efter öppnandet av bukväggen med att ev. befintlig vätska från fossa Douglasii aspireras. Om vätska saknas sköljs buken med ml Ringer acetat eller fysiologisk koksaltlösning som därefter aspireras. Vätskan sänds till cytologisk undersökning om det inte finns makroskopiska tecken till cancerspridning i buken. Hela bukhålan med dess innehåll inspekteras och vid öppen kirurgi palperas bukens organ systematiskt uppifrån och ned. Samtliga lymfkörtelstationer (iliaca externa, obturatorius, iliaca interna, presacralt, iliaca communis och paraaortalt) skall bedömas med palpation eller inspektion/manipulation för att 18
19 försöka diagnostisera lymfkörtelspridning av tumören. Bedömningen görs först transperitonealt och sedan peritoneum klyvts också retroperitonealt. Operationen inleds i fall där lymfkörtlarna inte skall avlägsnas med att uterus exstirperas. Uterus skall hanteras varsamt för att förhindra ruptur av det många gånger sköra och tumörgenomsatta organet. Risken för ruptur p.g.a. manipulation är störst om kvinnan är postmenopausal. Till buds stående tekniker (se nedan) för att förhindra tumörspridning ut i bukhålan via tuborna och ut i vagina via cervix skall användas. Uppstår likväl spill kan man peroperativt skölja bäckenet för att minska risken för implantation av viabla tumörceller. Hysterektomin påbörjas med att sätta peanger över uterushörnen för att förhindra eventuellt tumörspill från kaviteten samt för att mobilisera uterus. Uterusexstirpationen skall göras extrafasciellt som en enkel total hysterektomi. Uterus måste avlägsnas fullständigt, vilket ibland kan vara tekniskt besvärligt på obesa och svåropererade patienter. Kvittot på att man fått med hela cervix är att man har en vaginalmanschett runt om preparatet. Uterus bör klippas upp i framväggen och ut mot tubarhörnen så att operatören får en grov överblick över tumörutbredningen. Ytterligare manipulation av uterus försvårar möjligheterna till erhållande av adekvata storsnitt. Medtagande av en vaginalmanschett kan minska risken för recidiv i vaginaltoppen, medan frekvensen recidiv med ursprung i nedre delen av vagina, vilka ofta tillskrivs retrograd lymfatisk eller vaskulär spridning, inte påverkas. FIGO anger dock i sin Surgical Staging Procedure att det inte är nödvändigt att ta med en vaginalmanschett. En vaginalmanschett är dock ett kvitto på att uterus avlägsnats i sin helhet. Adnexen skall som regel medtagas. Efter delningen av rotundaligamenten öppnas peritoneum perietale längs iliopsoasmuskeln lateralt om ovaricakärlen på bäckenväggen till linea terminalis. Ligamentum infundibulopelvicum skall delas högt upp vid bäckeningången eftersom de kan representera en spridningsväg. Vid högrisk endometriecancer reseceras omentet, åtminstone den infracoliska delen. För att bedöma bursa omentalis är det oftast enklast att fria omentet från colon transversum varvid bursan öppnas, och omentet delas supracoliskt. På så sätt kan bursa omentalis och pancreas visualiseras. Lymfkörtelutrymning ingår i den kirurgiska klassindelningen av corpuscancer stadium 1 enligt FIGO-klassifikationen från Följsamheten mot detta operativa moment varierar. I det här föreliggande vårdprogrammet skall lymfkörtelutrymning (ej sampling) utföras vid högrisk corpuscancer stadium I och alla stadium II. Makroskopisk spridning utanför uterus skall ej föreligga vid lymfkörtelutrymning. Förstorade lymfkörtlar (bulky nodes) där misstanke om tumörväxt föreligger skall exstirperas som ett led i tumörreduktionen eller, om de är svårtillgängliga, bli föremål för biopsi och utmärkas med clips. De misstänkta körtlarna eller px skall undersökas med fryssnitt och vid tumörväxt skall fortsatt systematisk lymfkörtelutrymning inte företagas utan förstorade eller metastassuspekta lymfkörtlar tas bort. I den paraaortala lymfkörtelutrymningens övre begränsning sätts röntgen-synliga clips liksom vid kvarvarande misstänkt tumör. Val av clips kommenteras i operationsberättelsen. Se till att clipsen ej lossnar. 19
20 Vid den mikroskopiska undersökningen skall lymfkörtlar föreligga från samtliga de stationer där körtlar avlägsnats: iliaca externa, iliaca interna-obturatorius, (dessa stationer kan läggas samman och kallas höger respektive vänster bäckenvägg), iliaca communis, paraaortalt under a.mesenterica inferiors avgång och paraaortalt ovan a.mesenterica inferiors avgång. I patologiremiss skall framgå att antalet körtlar per station önskas angivna. I en tredjedel av körtelpositiva fall föreligger växt i de paraaortala men inte i de iliacala körtlarna. Enligt definitionen ovan kommer cirka 20 % av corpuscancer stadium I och II att tillhöra högriskgruppen, som sålunda skall körtelutrymmas. I högriskgruppen är sannolikheten för lymfkörtelmetastasering 20 %. Om tumören preoperativt bedöms till stadium II görs radikal hysterektomi enl. Wertheim- Meigs (motsvarande Piver typ 2 eller 3 hysterektomi ) med lymfkörtelutrymning som vid högrisk endometriecancer. Om man peroperativt vid en lågrisk tumör finner cervical växt ska den fortsatta kirurgiska handläggningen ändras till högrisk regimen (se ovan). Vid tumörspridning utanför corpus uteri ska maximal tumörreduktion eftersträvas (jämför med ovarialcancerkirurgi). Vid avancerad, inoperabel endometriecancer kan en enkel hysterektomi övervägas i palliativt syfte. Laparoskopisk kirurgi vid endometriecancer Såväl enkel som radikal hysterektomi samt körtelutrymning i bäcken och paraaortalt kan utföras laparoskopiskt eller med robotassisterad laparoskopi. Ingreppet följer samma principer som vid öppen kirurgi. Ingreppet skall inledas med en noggrann inspektion av hela bukhålan, sköljvätska för cytologi, och stängning av tuborna för att undvika retrograd spridning av tumörceller vid manipulation av preparatet. Etablerande och vidmakthållande av teknikerna kräver, förutom en god vana av öppen kirurgi, en mycket god vana vid laparoskopisk teknik för att kunna utföras med acceptabla operationstider och kvalitet. Detta förutsätter en stor volym av denna typ av kirurgi. Patienturvalet och operationsteknik kräver särskilda hänsyn. Kända eller misstänkta intraabdominella adherenser är en relativ kontraindikation och kräver en öppen insufflationsteknik. Grav övervikt är försvårande för både laparoskopisk och öppen kirurgi men om laparoskopisk kirurgi kan genomföras är detta en speciell fördel för denna grupp. Såväl grav övervikt som intraabdominella adherenser kräver en särskilt god laparoskopisk vana. Åldriga patienter eller patienter med cardiopulmonell comorbiditet bör diskuteras speciellt med anestesiolog då dessa patienter kan vara känsliga för Trendelenburgläge. Uterus storlek i förhållande till vagina måste tillåta atraumatiskt vaginalt uttagande av uterus så att preparatet inte läderas. Detta gäller speciellt vid uttalad djupväxt och vid stor tumörbörda. Uterus kan med fördel tas ut via preparatpåse för att inte spilla tumörceller i bukhålan. 20
21 Uttagande av lymfkörtlar skall ske i preparatpåse för att undvika spill och kontaminering av porthål. Vid laparoskopisk kirurgi betecknas lymfköretstationerna höger och vänster bäckenvägg samt paraaortalt under och över nivån för a. mesenterica inferiors avgång. Vid omentektomi skall detta också läggas i preparatpåse som förslutes och lämpligen uttages via vagina efter hysterektomin. Vid känd spridning av tumör utanför uterus skall laparotomi i första hand övervägas. Patienter med icke-endometrioid histologi skall bedömas individuellt men detta utgör ingen kontraindikation för laparoskopi. Vaginal hysterektomi vid endometriecancer Vaginal hysterektomi kan betraktas som alternativ till enbart strålbehandling hos patienter med kontraindikation mot abdominell och laparoskopisk kirurgi och kan oftast göras i spinal bedövning. Kirurgisk stadieindelning blir dock vid vaginal hysterektomi inkomplett, då man inte kan explorera buken. Dessutom kan transvaginal salpingo-oophorektomi vara tekniskt svårt att utföra. Vaginal hysterektomi bör därför reserveras endast för patienter med starka kontraindikationer mot abdominell eller laparoskopisk kirurgi. 21
22 8. Postoperativ behandling 8.1 Postoperativ riskgruppering Lågrisk Stadium I, endometrioid histologi och med högst en av nedanstående riskfaktorer: - Non-diploidi - Myometrieinfiltration (MI) >50 % av uterusväggen - FIGO grad 3 Högrisk Stadium I, endometrioid histologi med två eller fler av nedanstående riskfaktorer: - Non-diploidi - Myometrieinfiltration (MI) >50 % av uterusväggen - FIGO grad 3 Samtliga stadium II Samtliga stadium III IV Samtliga med icke-endometrioid histologi oavsett stadium* *(UPSC, klarcellscancer, carcinosarkom eller skivepitelcancer. Observera, att adenoskvamös räknas till endometrioida, se Kapitel 12). 8.2 Postoperativ behandling Stadium I, lågrisk Patienterna rekommenderas ingen adjuvant behandling. Kontrolleras på hemorten, se avsnittet Uppföljning. Stadium I, högrisk Patienterna ska ha genomgått stagingkirurgi inkluderande lymkörtelutrymning. Om den sistnämnda är negativ bedöms ändå patienterna ha så hög risk för recidiv att adjuvant behandling är att rekommendera. Då tillgängliga studier visat att kemoterapi och strålbehandling har jämförbara resultat som monoterapi vid endometriecancer och den adderade toxiciteten av radioterapi efter lymfkörtelutrymning är stor rekommenderas dessa patienter enbart kemoterapi, i första hand kombinationsbehandling med paklitaxelkarboplatin (175 mg/kvm respektive AUC 5), alternativt Doxorubicin-cisplatin (50 respektive 50 mg/kvm). För körtelpositiva patienter anses risken för recidiv vara så hög att kombinationsbehandling med kemoterapi följt av radioterapi rekommenderas, baserat på resultatet i den s k högriskstudien (NSGO-EC-9501) där kombinationsbehandlingen gav ett bättre resultat än enbart radioterapi. Stadium II Patienter i vad som tidigare bedömdes som stadium IIa, klassas enligt den nya stadieindelningen som stadium 1 och bedöms på basis av förekomst av övriga riskfaktorer. Patienter i stadium IIb som ej opererats med utvidgad uterusexstirpation och lymfkörtelutrymning skall erhålla såväl kemoterapi enligt ovan som extern strålbehandling mot tumörbädd samt bäckenets lymfkörtelstationer + vaginal brachyterapi. För patienter i stadium IIb som opererats med utvidgad hysterektomi och med negativ körtelutrymning saknas egentlig evidens för en entydig behandlingsrekommendation. 22
23 Deras prognos är sannolikt ändå dålig, bl a baserat på behandlingsdata och data från studier som analyserat betydelsen av lymfkörtelutrymning, Därför rekommenderas i första hand behandling med kemoterapi enligt ovan, men även strålbehandling bör övervägas baserat på patientens tillstånd och interkurrenta sjukdomar. För framtida utvärderingar av körtelutrymningens betydelse är det viktigt att kvalitetsregistreringen omfattar uppgifter om antalet funna och undersökta lymfkörtlar. Stadium III IV För patienter med stadium 3-4 görs en individuell behandlingsplan i samråd med gynonkolog. Ofta erbjuds en kombination av radioterapi, kemoterapi och/eller hormonell terapi. Hormonell terapi Immunohistokemisk bestämning av östrogen- och progesteronreceptorer skall alltid göras inför beslut om hormonell terapi. Gestagenbehandling är mest använd och studerad och är i Sverige registrerad för denna indikation. Men Tamoxifen och aromatashämmare kan vara ett alternativ. Radioterapi För indikationer, se ovan! Postoperativt adjuvant ges extern radioterapi till en targetdos på 46 Gy givet i 23 fraktioner fem dagar per vecka. Initialt görs en CT (utan kontrast) för dosplanering. Innan behandlingen startar tas, för dokumentation, röntgenbilder av behandlingsfälten med patienten i behandlingsläge, s k simulering. Om tumör i stadium II eller om bristfälliga kirurgiska marginaler vaginalt ges tillägg av vaginal brachyterapi. Denna administreras under den senare delen av den externa strålbehandlingstiden. Behandlingen ges med högdosrat-teknik och strålkällan är Iridium-192. En vaginalcylinder används. Övre halvan av vagina behandlas. Totalt ges 2.5 Gy per fraktion (dosen specificeras fem mm från vaginalcylinderns yta) i fem fraktioner under sju dagar (dvs före och efter en helg). Den vaginala behandlingen ges under samma dagar som den externa strålbehandlingen. Observera att det måste gå minst sex timmar mellan fraktionerna. Patienter, som fått vaginal brachyterapi, skall efter avslutad behandling förses med en vaginaldilatator och instruktioner om veckovis dilatation. Detta görs för att förhindra utvecklingen av vaginala adherenser. Inoperabla patienter med sjukdom begränsad till uterus En minoritet av patienterna bedöms som inoperabla framför allt på grund av interkurrent sjukdom och hög anestesirisk. Gestagenbehandling bör övervägas om tumören uttrycker hormonreceptorer, även behandling med s k hormonspiral kan användas. För lokoregional kontroll, framför allt som blödningspalliativ behandling, kan intracavitär brachyterapi med HDR teknik (högdosrat) ges i 1 3 fraktioner. Denna behandling kan ges i lokalanestesi. Kompletterande extern radioterapi bör övervägas. Ett alternativ för kvinnor med så skört allmäntillstånd/betydande intercurrent sjuklighet att även intracavitär brachyterapi bedöms som tveksamt är palliativ extern strålbehandling med 10 Gy som engångsfraktion mot ett fält enbart täckande uterus. Denna behandling bör då upprepas ytterligare en gång ca 3 veckor senare. 23
24 9. Uppföljning Majoriteten av patienterna med endometriecancer kommer inte att erhålla någon adjuvant behandling. Risken för recidiv vid endometriecancer anges i olika studier till % totalt (Fung-Kee-Fung, 2006, Smith, 2007) men frekvensen skiljer påtagligt mellan olika grupper. För patienter tillhörande lågriskgruppen är risken <5 % (Fung-Kee-Fung, 2006, Morrow, CP, 1991, Shumsky, 1997 ). Oavsett riskgrupp kommer de flesta recidiven tidigt, % inom 2 år och % inom 3 år (Fung-Kee-Fung, 2006). Ca 40 % av recidiven är lokala och ca 60 % fjärrmetastasering (Fung-Kee-Fung, 2006). 30 % av recidiven är asymtomatiska (Fung-Kee-Fung, 2006). Det finns mycket goda möjligheter att behandla vaginala recidiv, särskilt om patienten inte tidigare erhållit strålbehandling då 87 % kan botas (Creutzberg, 2003). Det är vidare av vikt att sjukvården dokumenterar behandlingsresultat, 5-årsöverlevnad och tid till progress. Detta kommer från 2010 att kunna ske i ett Nationellt kvalitetsregistret. Biverkningar och besvär, relaterade till genomgången behandling, bör följas och dokumenteras. Beaktande ovanstående är det av vikt att göra täta kontroller initialt och sedan anpassa kontrollprogrammets längd efter risken för recidiv. Kontrollerna innefattar palpation av lymfkörtelstationer och buk, spekulumundersökning, rektovaginal palpation och vaginalt ultraljud. Det finns ej evidens för nyttan av vaginal cytologi (Cooper, 2006, Bristow, 2006 ). Patienten bör tydligt informeras om att ta kontakt vid symtom som uppkommer mellan de planerade kontrollbesöken. Lågriskpatienter: Första kontroll görs 3 månader postoperativt. därefter var 4:e månad upp till 2 år och var 6:e månad upp till 3 år, varpå kontrollerna kan avslutas, men patienterna bör ha en möjlighet att höra av sig vid gynekologiska symtom. Högriskpatienter: Första kontroll hos gynonkolog efter 2 3 månader, därefter var 4:e månad upp till 2 år och var 6:e månad upp till 5 år. Stadium III IV följs individuellt beroende på sjukdomsutveckling. Patienter som enbart fått kurativt syftande radiologisk behandling kontrolleras med fraktionerad abrasio 8 12 veckor efter avslutad behandling. 24
25 10. Recidivbehandling Behandlingen av recidiv är individuell och kan bestå av kirurgi, radioterapi, kemoterapi eller hormonell terapi samt kombinationer av dessa modaliteter. Patienterna bedöms av gynonkolog och en behandlingsplan läggs upp. 11. Patologi Histologisk klassifikation av corpuscancer, ICD-0 Endometrioidt adenocarcinom * med skivepiteldifferentiering * villoglandulär variant * sekretorisk variant * cilierad cell variant Mucinöst adenocarcinom Seröst adenocarcinom Klarcelligt adenocarcinom Blandat ( mixed ) adenocarcinom Skivepitelcancer Övergångsepitelcancer Småcellig cancer Odifferentierad cancer Malign mesodermal blandtumör (alternativt Malign Müllersk Blandtumör, Carcinosarkom) klassas som epitelial tumör, med lågt differentierade (sarkomatösa) områden Endometrioida tumörer utgör %, serösa <10 %, klarcelliga 4 % och skivepitelcancer <1 %. PM för corpus/endometriecarcinom Preparatet fixeras minst 24 timmar i 4 6 % buffrad formaldehyd (ph 7,4) motsvarande 8-10 gånger preparatvikten. Vid hysterektomi rekommenderas att kaviteten klipps upp i framväggen, om inget annat noteras på remissen, eller att andra åtgärder vidtas för att ge endometrieslemhinnan en adekvat fixering. Skrap, endometriebiopsi Skrapmaterial och endometriebiopsi, allt material skall bäddas. Endometriebiopsi är ofta tillräcklig för klar diagnos. (Ref 1. McCluggage , Ref 2. Dijkhuizen ) PAD-svar Tumörtyp, FIGO-gradering för endometrioida och mucinösa tumörer. 25
26 DNA-analys skall göras vid endometrioidt och mucinöst adenocarcinom samt i mixed adenocarcinom. Material sänt för DNA-analys, 50 my snitt formalinfixerat och paraffininbäddat, bör helst helt och hållet utgöras av tumörmateial för att analysens resultat skall vara optimalt. Vid cervixskrap, vid tumörförekomst, notera: Löst liggande tumörfragment (ev. kontamination från corpus) Säker tumörväxt i cervikalt material i cervikalt ytepitel (stadium 1) Infiltrerande tumörväxt i cervixstroma (stadium 2). Utskärning av operationspreparat Storlek: Mät preparatet i tre dimensioner. Normala adnexa, annars mät och beskriv. Notera tumörförekomst, utbredning samt storlek i mm. Notera ev. makroskopisk spridning: Cervix, portio eller vagina, marginal till nedre resektionskant. Observera serosatäckta ytor. Orienteringen i snitten kan underlättas om ytorna målas/tuschas, ffa de kirurgiska resktionsytorna. Sagittala snitt tas från nedre resektionsrand och portio samt tvär- eller längssnitt från övergången cervix-isthmus. Djupväxt: Transmurala bitar för bedömning av tumördjupväxt (> eller <½ myometrietjockleken) = fullvägg, snittet omfattar även serosan, alt. resektionsranden. Storsnitt behövs vanligen ej, men kan i speciella fall underlätta orienteringen (uterusmissbildningar, överväxt på rectum, o dyl. Snitt från parametrier, växt i kärl alt. per continuitatem. Tumörbit till specialanalyser, t ex om skrapmaterialet ej räckt till flödes-dna. För bra plodianalys är det en fördel om en bit med riklig tumörhalt bäddas och att omgivande stroma trimmas bort i möjligaste mån. Oftast ingår ovarium och tuba bilateralt i operationsmaterialet. Tre bitar enl. rek ADASP medialt (alt. tubarhörn), mitt på och en bit från fimbridelen pga ökad risk för tumör här, ffa vid serösa adenocarcinom. (Ref. 3 The Association of Anatomic and Surgical Pathology, Ref. Longacre TA, Oliva E, Soslow RA. Hum Pathol 2007;38: e3. ) Oment makroskopisk tumör tag en representativ bit, om makroskopiskt tumörfritt tag 3-5 bitar (Ref.4 Arch Pathol Lab Med 2007;131: Omentectomy for Gynecologic cancer. How much sampling is adequate for microscopic examination? Usubütün A et al.) Detta skall ingå i PAD-svaret, operationspreparat Makroskopi Operationstyp och mått uterus, vaginalmanschett, ev. förändringar i ovarier eller tubor. Makroskopisk tumörväxt, exofytisk växt el. infiltration av total väggtjocklek i mm. Spridning till cervix. Uterus skall vara uppklippt i framväggen, notera ev. avvikelser. Övriga fynd och preparat. Mikroskopi FIGO-grad bedömes vid endometrioida eller mucinösa adenocarcinom. Infiltrationsdjup <½ eller >myometrietjockleken eller djupväxt av total väggtjocklek i mm. Spridning eller ej till ytepitel i endocervix/cervixkörtlar (Stadium 1) alt. invasion i cervixstroma (Stadium 2) eller utanför uterus (Stadium 3 eller mer). Marginal mot vagina i mm Eventuell kärlinvasion noterad? 26
27 Material skickas till DNA ploidi-analys om denna inte gjorts på skrapet tidigare. Adnexae, normala el. förändringar? Antal lymfkörtlar med metastas respektive totalt per lymfkörtelstation. Klinikern skiljer ffa på pelvina (Stadium 3C1 - obturatorius, iliaca int rep. externa) och paraaortala lgl (Stadium 3C2). Övrigt: Oment, px m m. Stadium enligt FIGO skall kunna utläsas ur svaret, kan även anges. Hysterectomi, förslag på svarsmall Mått: Vaginalmanschett: Tumörens - storlek: - lokalisation: - växtsätt: Adnexae: Mikroskopisk beskrivning: Tumörtyp och FIGO-grad: Myometrieinfiltration: Växt genom el. på serosan: Tumörnedväxt i endocervix: Radikalitet mot vagina: Adnexae: Lymfkörtlar: Övrigt, ex Tumörinvasion i kärl: Förekomst av endometriehyperplasi: FIGO-gradering Serös och klarcellig typ hanteras som högrisktumörer. FIGO-gradering görs på endometrioida och mucinösa tumörer. Graderingen är baserad på andelen solid tumörväxt, FIGO grad 1: <5 %, grad 2: 6-50 %, grad 3: >50 %. Solida partier kan vara svåra att skilja från områden med skivepiteldifferentiering och morulabildningar - vilka inte räknas som solida partier. (Ref. 6 Capucuoglu 2008). Kriterier för skivepiteldifferentiering är keratinisering, intercellulära bryggor, minst tre av följande fyra kriterier: Sheet-like growth without gland formation or pallisading Sharp cell margins Eosinophilic and thick or glassy cytoplasm A decreased ratio of cytoplasm as compared with foci elsewhere in the same tumor Graderingen av grad 1 och 2 höjs en grad vid uttalade, notable, bizarre kärnatypier i glandulärt epitel. Samtidigt bör differentiering mot områden med seropapillär eller klarcellig cancer göras. Serösa och klarcelliga adenocarcinom har dålig prognos, behöver ej graderas. Material till denna text finns i övrigt i baslitteratur enl referenslistan (Ref 6-8). 27
Stadieindelning enligt FIGO för ovarialcancer, endometriecancer, cervixcancer och sarkom
 Stadieindelning enligt FIGO för ovarialcancer, endometriecancer, cervixcancer och sarkom Kirurgisk stadieindelning av ovarialcancer enligt FIGO (1988) A B C I IA IB IC A B C V Tumören är begränsad till
Stadieindelning enligt FIGO för ovarialcancer, endometriecancer, cervixcancer och sarkom Kirurgisk stadieindelning av ovarialcancer enligt FIGO (1988) A B C I IA IB IC A B C V Tumören är begränsad till
Corpuscancer ca 83% Cervixcancer ca 68% Ovarialcancer ca 42 % Corpuscancer ca Ovarialcancer ca 785. Cervixcancer ca 439
 Corpuscancer ca 1325 Ovarialcancer ca 785 Borderline 222 Cervixcancer ca 439 Vulvacancer ca 129 Vaginalcancer ca 40 Äggledarcancer (tubar) ca 42 Corpuscancer ca 83% Cervixcancer ca 68% Ovarialcancer ca
Corpuscancer ca 1325 Ovarialcancer ca 785 Borderline 222 Cervixcancer ca 439 Vulvacancer ca 129 Vaginalcancer ca 40 Äggledarcancer (tubar) ca 42 Corpuscancer ca 83% Cervixcancer ca 68% Ovarialcancer ca
Gynekologisk Cancer : Corpus
 Gynekologisk Cancer : Corpus Susanne Malander VO onkologi och strålningsfysik gyn-sektionen Christer Borgfeldt Kvinnokliniken Skånes Universitetssjukhus (SUS) Lund Corpuscancer Endometriecancer (Sarkom)
Gynekologisk Cancer : Corpus Susanne Malander VO onkologi och strålningsfysik gyn-sektionen Christer Borgfeldt Kvinnokliniken Skånes Universitetssjukhus (SUS) Lund Corpuscancer Endometriecancer (Sarkom)
Endometriecancer. Regional medicinsk riktlinje. Huvudbudskap. Utredning
 Regional medicinsk riktlinje Endometriecancer (kommer att) Fastställas av Hälso- och sjukvårdsdirektören (diarienr) giltigt till (2 år efter fastställandedatum) Utarbetad av vårdprocessgruppen för endometriecancer
Regional medicinsk riktlinje Endometriecancer (kommer att) Fastställas av Hälso- och sjukvårdsdirektören (diarienr) giltigt till (2 år efter fastställandedatum) Utarbetad av vårdprocessgruppen för endometriecancer
Tillämpning av Nationellt vårdprogram Endometriecancer
 Regional medicinsk riktlinje Tillämpning av Nationellt vårdprogram Endometriecancer Fastställd av Hälso- och sjukvårdsdirektören (diarienr) giltig tom 2020-06-26. Utarbetad av Regional vårdprocessgrupp
Regional medicinsk riktlinje Tillämpning av Nationellt vårdprogram Endometriecancer Fastställd av Hälso- och sjukvårdsdirektören (diarienr) giltig tom 2020-06-26. Utarbetad av Regional vårdprocessgrupp
ENDOMETRIECANCER -VAD HÄNDER EFTER KIRURGIN?
 Stadiefördelning 2015 Sverige INCA ENDOMETRIECANCER -VAD HÄNDER EFTER KIRURGIN? 70 60 50 40 Caroline Lundgren Överläkare, Med dr Radiumhemmet 30 20 10 0 59 23 6 3 1 2 2 2 1 Stad IA Stad IB Stad II Stad
Stadiefördelning 2015 Sverige INCA ENDOMETRIECANCER -VAD HÄNDER EFTER KIRURGIN? 70 60 50 40 Caroline Lundgren Överläkare, Med dr Radiumhemmet 30 20 10 0 59 23 6 3 1 2 2 2 1 Stad IA Stad IB Stad II Stad
Endometriecancer och uterussarkom. Henrik Falconer Överläkare, docent Kvinnokliniken, Karolinska Universitetssjukhuset
 Endometriecancer och uterussarkom Henrik Falconer Överläkare, docent Kvinnokliniken, Karolinska Universitetssjukhuset Endometriecancer i Sverige - Flera stora förändringar de senaste 5 åren Kraftig ökning
Endometriecancer och uterussarkom Henrik Falconer Överläkare, docent Kvinnokliniken, Karolinska Universitetssjukhuset Endometriecancer i Sverige - Flera stora förändringar de senaste 5 åren Kraftig ökning
Corpuscancer ca 85% Cervixcancer ca 70% Ovarialcancer ca 40 % Corpuscancer ca 1300. Ovarialcancer ca 800 Borderline 200. Cervixcancer ca 450
 Corpuscancer ca 1300 Ovarialcancer ca 800 Borderline 200 Cervixcancer ca 450 Vulvacancer ca 125 Vaginalcancer ca 40 Äggledarcancer (tubar) ca 40 Corpuscancer ca 85% Cervixcancer ca 70% Ovarialcancer ca
Corpuscancer ca 1300 Ovarialcancer ca 800 Borderline 200 Cervixcancer ca 450 Vulvacancer ca 125 Vaginalcancer ca 40 Äggledarcancer (tubar) ca 40 Corpuscancer ca 85% Cervixcancer ca 70% Ovarialcancer ca
Onkologisk behandling av Cervixcancer
 Onkologisk behandling av Cervixcancer Föreläsning ST-kurs 2017-10-03 Catharina Beskow Överläkare, Onkologiska kliniken Karolinska Universitetssjukhuset, Solna Utredning Välgrundad misstanke eller histologisk
Onkologisk behandling av Cervixcancer Föreläsning ST-kurs 2017-10-03 Catharina Beskow Överläkare, Onkologiska kliniken Karolinska Universitetssjukhuset, Solna Utredning Välgrundad misstanke eller histologisk
Gynekologisk cancer Incidens, diagnostik, behandling och resultat
 Gynekologisk cancer Incidens, diagnostik, behandling och resultat T11-förel reläsning 27 Januari 2009 Preben Kjølhede Docent, överläkare Kvinnokliniken Universitetssjukhuset Linköping Innehåll Allmänt
Gynekologisk cancer Incidens, diagnostik, behandling och resultat T11-förel reläsning 27 Januari 2009 Preben Kjølhede Docent, överläkare Kvinnokliniken Universitetssjukhuset Linköping Innehåll Allmänt
Cervixcancer. Henrik Falconer, docent 2016
 Cervixcancer Henrik Falconer, docent 2016 Cervixcancer i världen Fjärde vanligaste kvinnliga cancern i världen Femte dödligaste cancern Ca 470000 fall 2008, 250000 dödsfall Globalt Sverige 1. Bröst 1.
Cervixcancer Henrik Falconer, docent 2016 Cervixcancer i världen Fjärde vanligaste kvinnliga cancern i världen Femte dödligaste cancern Ca 470000 fall 2008, 250000 dödsfall Globalt Sverige 1. Bröst 1.
Ovarialcancer REGIONALT VÅRDPROGRAM FÖR EPITELIAL OVARIALCANCER, TUBAR- OCH PERITONEALCACNER GÄLLANDE FÖR SYDÖSTRA SJUKVÅRDSREGIONEN
 Ovarialcancer REGIONALT VÅRDPROGRAM FÖR EPITELIAL OVARIALCANCER, TUBAR- OCH PERITONEALCACNER GÄLLANDE FÖR SYDÖSTRA SJUKVÅRDSREGIONEN Giltighetstid 2013-06-01 2014-12-31 Regionala arbetsgruppen för Gynekologisk
Ovarialcancer REGIONALT VÅRDPROGRAM FÖR EPITELIAL OVARIALCANCER, TUBAR- OCH PERITONEALCACNER GÄLLANDE FÖR SYDÖSTRA SJUKVÅRDSREGIONEN Giltighetstid 2013-06-01 2014-12-31 Regionala arbetsgruppen för Gynekologisk
Gynekologisk Cancer: cervix. Christer Borgfeldt Kvinnokliniken Susanne Malander SOK gyn-sektionen Skånes Universitetssjukhus (SUS) Lund
 Gynekologisk Cancer: cervix Christer Borgfeldt Kvinnokliniken Susanne Malander SOK gyn-sektionen Skånes Universitetssjukhus (SUS) Lund Vad vi skall tala om idag Cervix Ovariet Epiteliala tumörer Germinalcellstumörer
Gynekologisk Cancer: cervix Christer Borgfeldt Kvinnokliniken Susanne Malander SOK gyn-sektionen Skånes Universitetssjukhus (SUS) Lund Vad vi skall tala om idag Cervix Ovariet Epiteliala tumörer Germinalcellstumörer
Endometriebiopsi/skrap. Benignt Hyperplasi Cancer DNA
 Endometriebiopsi/skrap Benignt Hyperplasi Cancer DNA DNA-analys Inför OP endometriecancer Cancer av: Lågrisk- eller högrisktyp? Djupväxt > ½ myometriet? Avvikande DNA-innehåll? Diploid normal Non-diploid
Endometriebiopsi/skrap Benignt Hyperplasi Cancer DNA DNA-analys Inför OP endometriecancer Cancer av: Lågrisk- eller högrisktyp? Djupväxt > ½ myometriet? Avvikande DNA-innehåll? Diploid normal Non-diploid
VÅRDPROGRAM FÖR CANCER CORPORIS UTERI. Örebro/Uppsalaregionen
 VÅRDPROGRAM FÖR CANCER CORPORIS UTERI 1994 Örebro/Uppsalaregionen Innehållsförteckning Arbetsgruppen...3 I Bakgrund...4 Målsättning... 4 Epidemiologi... 4 Etiologi... 4 Prognos... 4 II Symptom och diagnostik...6
VÅRDPROGRAM FÖR CANCER CORPORIS UTERI 1994 Örebro/Uppsalaregionen Innehållsförteckning Arbetsgruppen...3 I Bakgrund...4 Målsättning... 4 Epidemiologi... 4 Etiologi... 4 Prognos... 4 II Symptom och diagnostik...6
Endometriecancer. Kristina Hellman, Onkologiska kliniken
 Endometriecancer Kristina Hellman, Onkologiska kliniken Onkologisk behandling Innehåll: Stadieindelning Postoperativa riskfaktorer Onkologisk behandling Biverkningar Uppföljning Recidiv Överlevnad Onkologisk
Endometriecancer Kristina Hellman, Onkologiska kliniken Onkologisk behandling Innehåll: Stadieindelning Postoperativa riskfaktorer Onkologisk behandling Biverkningar Uppföljning Recidiv Överlevnad Onkologisk
Peniscancer- ovanligt
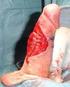 Peniscancer- ovanligt 100 män per år får diagnosen invasiv peniscancer i Sverige. (+40 fall av carcinoma in situ). Över 9000 män får diagnosen prostatacancer. 21 män avlider i snitt varje år av peniscancer.
Peniscancer- ovanligt 100 män per år får diagnosen invasiv peniscancer i Sverige. (+40 fall av carcinoma in situ). Över 9000 män får diagnosen prostatacancer. 21 män avlider i snitt varje år av peniscancer.
Epitelial ovarialcancer. Elisabet Hjerpe Överläkaregynekologisk onkologi Radiumhemmet
 Epitelial ovarialcancer Elisabet Hjerpe Överläkaregynekologisk onkologi Radiumhemmet Disposition 1 Epitelial ovarialcancer subtyper 2 Prognostiska faktorer 3 Icke- kirurgisk primärbehandling 4 Recidiv
Epitelial ovarialcancer Elisabet Hjerpe Överläkaregynekologisk onkologi Radiumhemmet Disposition 1 Epitelial ovarialcancer subtyper 2 Prognostiska faktorer 3 Icke- kirurgisk primärbehandling 4 Recidiv
Riskfaktorer för lymfkörtelmetastaser (LNM) hos kvinnor med endometriecancer: en populationsbaserad nationell registerstudie.
 Riskfaktorer för lymfkörtelmetastaser () hos kvinnor med endometriecancer: en populationsbaserad nationell registerstudie. Stålberg K, Falconer H, Bjurberg M, Borgfeldt C, Dahm-Kähler P, Holmberg E, Kjølhede
Riskfaktorer för lymfkörtelmetastaser () hos kvinnor med endometriecancer: en populationsbaserad nationell registerstudie. Stålberg K, Falconer H, Bjurberg M, Borgfeldt C, Dahm-Kähler P, Holmberg E, Kjølhede
Modern Gynekologisk Ovarialcancer behandling
 Modern Gynekologisk Ovarialcancer behandling Pernilla Dahm Kähler Överläkare, Med Dr. Sektionschef Gynekologisk Tumörkirurgi Regional Processägare Ovarialcancer / Medlem Nationell Ovarialcancer VP Sahlgrenska
Modern Gynekologisk Ovarialcancer behandling Pernilla Dahm Kähler Överläkare, Med Dr. Sektionschef Gynekologisk Tumörkirurgi Regional Processägare Ovarialcancer / Medlem Nationell Ovarialcancer VP Sahlgrenska
Nationellt vårdprogram för äggstockscancer
 Nationellt vårdprogram för äggstockscancer Presentation av huvuddragen SFOG-veckan Kristianstad 2012 Redaktionskommitten: Elisabeth Åvall Lundqvist Angelique Flöter Rådestad Bengt Tholander Bakgrund alla
Nationellt vårdprogram för äggstockscancer Presentation av huvuddragen SFOG-veckan Kristianstad 2012 Redaktionskommitten: Elisabeth Åvall Lundqvist Angelique Flöter Rådestad Bengt Tholander Bakgrund alla
Fakta äggstockscancer
 Fakta äggstockscancer Varje år insjuknar drygt 800 kvinnor i Sverige i äggstockscancer (ovariecancer) och omkring 600 avlider i sjukdomen. De flesta som drabbas är över 60 år och före 40 år är det mycket
Fakta äggstockscancer Varje år insjuknar drygt 800 kvinnor i Sverige i äggstockscancer (ovariecancer) och omkring 600 avlider i sjukdomen. De flesta som drabbas är över 60 år och före 40 år är det mycket
Labprocess. kolorektala cancerpreparat. Patrick Joost Processansvarig nedre GI patologi. patologi, Patologi Labmedicin Skåne
 Labprocess kolorektala cancerpreparat Patrick Joost Processansvarig nedre GI patologi patologi, Patologi Labmedicin Skåne Kolorektal cancer Labprocess Kolorektal cancer 617 operationspreparat i Region
Labprocess kolorektala cancerpreparat Patrick Joost Processansvarig nedre GI patologi patologi, Patologi Labmedicin Skåne Kolorektal cancer Labprocess Kolorektal cancer 617 operationspreparat i Region
Behandlingsrekommendationer för endometriecancer, norra regionen. Regional tillämpning till nationellt vårdprogram för endometriecancer
 Behandlingsrekommendationer för endometriecancer, norra regionen Regional tillämpning till nationellt vårdprogram för endometriecancer Innehåll Förord... 2 Endometriecancer riskgruppsindelning vid stadium
Behandlingsrekommendationer för endometriecancer, norra regionen Regional tillämpning till nationellt vårdprogram för endometriecancer Innehåll Förord... 2 Endometriecancer riskgruppsindelning vid stadium
Gynekologisk Cancer: cervix
 Gynekologisk Cancer: cervix Susanne Malander VO onkologi och strålningsfysik gyn-sektionen Christer Borgfeldt Kvinnokliniken Skånes Universitetssjukhus (SUS) Lund Team work Diagnostik Kirurgi Radioterapi
Gynekologisk Cancer: cervix Susanne Malander VO onkologi och strålningsfysik gyn-sektionen Christer Borgfeldt Kvinnokliniken Skånes Universitetssjukhus (SUS) Lund Team work Diagnostik Kirurgi Radioterapi
Studiedagar 2007 Riksföreningen för Klinisk Cytologi - Åhus Strand
 Studiedagar 2007 Riksföreningen för Klinisk Cytologi - Åhus Strand Fallbeskrivningar 1-10 Kristianstad Sammanställt av Anneli Leksell Fall 1 Kvinna född 1975 VS 2004-maj Hälsoundersökning 8:e cykeldagen
Studiedagar 2007 Riksföreningen för Klinisk Cytologi - Åhus Strand Fallbeskrivningar 1-10 Kristianstad Sammanställt av Anneli Leksell Fall 1 Kvinna född 1975 VS 2004-maj Hälsoundersökning 8:e cykeldagen
Endometriecancer Nationellt vårdprogram
 Landstingens och regionernas nationella samverkansgrupp inom cancervården Endometriecancer Nationellt vårdprogram Remissrunda 1 Versionshantering Datum ÅÅÅÅ-MM-DD Beskrivning av förändring Slutlig version
Landstingens och regionernas nationella samverkansgrupp inom cancervården Endometriecancer Nationellt vårdprogram Remissrunda 1 Versionshantering Datum ÅÅÅÅ-MM-DD Beskrivning av förändring Slutlig version
UROGENITALA TUMÖRER. Nationellt vårdprogram Cancer i urinblåsa, njurbäcken, urinledare och urinrör maj 2013. Magdalena Cwikiel Lund VT 2015
 UROGENITALA TUMÖRER Nationellt vårdprogram Cancer i urinblåsa, njurbäcken, urinledare och urinrör maj 2013 Magdalena Cwikiel Lund VT 2015 Blåscancer Incidens Män 30/ 100 000 Kvinnor 10/100 000 Utgör sammanlagt
UROGENITALA TUMÖRER Nationellt vårdprogram Cancer i urinblåsa, njurbäcken, urinledare och urinrör maj 2013 Magdalena Cwikiel Lund VT 2015 Blåscancer Incidens Män 30/ 100 000 Kvinnor 10/100 000 Utgör sammanlagt
Lathund för handläggning av malignt melanom/dysplastisk naevus i Uppsala-Örebroregionen reviderad
 Lathund för handläggning av malignt melanom/dysplastisk naevus i Uppsala-Örebroregionen 2016-05-19 reviderad 2018-09-04 En pigmenterad förändring excideras med 2 mm klinisk marginal ned till ytliga subcutis
Lathund för handläggning av malignt melanom/dysplastisk naevus i Uppsala-Örebroregionen 2016-05-19 reviderad 2018-09-04 En pigmenterad förändring excideras med 2 mm klinisk marginal ned till ytliga subcutis
Susanne Fridsten Bitr Överläkare Röntgenkliniken Karolinska Universitetssjukhuset, Solna
 Susanne Fridsten Bitr Överläkare Röntgenkliniken Karolinska Universitetssjukhuset, Solna Disposition MRT Cervix DT Corpus PET/DT Vulva/Vagina Ultraljud Ovarier 2 MRT Fördelar Nackdelar Ingen joniserande
Susanne Fridsten Bitr Överläkare Röntgenkliniken Karolinska Universitetssjukhuset, Solna Disposition MRT Cervix DT Corpus PET/DT Vulva/Vagina Ultraljud Ovarier 2 MRT Fördelar Nackdelar Ingen joniserande
Kliniska indikationer: När används PET/CT resp SPECT/CT? Peter Gjertsson Klinisk Fysiologi Sahlgrenska Universitetssjukhuset
 Kliniska indikationer: När används PET/CT resp SPECT/CT? Peter Gjertsson Klinisk Fysiologi Sahlgrenska Universitetssjukhuset PET/CT Innehåll Vanligaste onkologiska indikationerna Inflammation och infektion
Kliniska indikationer: När används PET/CT resp SPECT/CT? Peter Gjertsson Klinisk Fysiologi Sahlgrenska Universitetssjukhuset PET/CT Innehåll Vanligaste onkologiska indikationerna Inflammation och infektion
Abstraheringformulär, Cahres-ovarial
 Abstraheringformulär, Cahres-ovarial Datum för abstrahering: Abstraherare:. Sjukhus:. Klinik: Abstraheringsläge: Komplett: Inkomplett; orsak: Uppgifter saknas, eftersöks i annat arkiv: Annan:.. 1. Personuppgifter
Abstraheringformulär, Cahres-ovarial Datum för abstrahering: Abstraherare:. Sjukhus:. Klinik: Abstraheringsläge: Komplett: Inkomplett; orsak: Uppgifter saknas, eftersöks i annat arkiv: Annan:.. 1. Personuppgifter
TILL DIG MED HUDMELANOM
 TILL DIG MED HUDMELANOM Hudmelanom är en typ av hudcancer Hudmelanom, basalcellscancer och skivepitelcancer är tre olika typer av hudtumörer. Antalet fall har ökat på senare år och sjukdomarna är nu bland
TILL DIG MED HUDMELANOM Hudmelanom är en typ av hudcancer Hudmelanom, basalcellscancer och skivepitelcancer är tre olika typer av hudtumörer. Antalet fall har ökat på senare år och sjukdomarna är nu bland
Publicerat för enhet: Öron- Näsa- Hals- och Käkkirurgisk klinik gemensamt Version: 6
 Publicerat för enhet: Öron- Näsa- Hals- och Käkkirurgisk klinik gemensamt Version: 6 Innehållsansvarig: Aleksandar Pecanac, Specialistläkare, Öron- Näsa- Hals- och Käkkirurgisk klinik läkare (alepe1) Giltig
Publicerat för enhet: Öron- Näsa- Hals- och Käkkirurgisk klinik gemensamt Version: 6 Innehållsansvarig: Aleksandar Pecanac, Specialistläkare, Öron- Näsa- Hals- och Käkkirurgisk klinik läkare (alepe1) Giltig
VÅRDPROGRAM 2003 ENDOMETRIECANCER OCH UTERUSSARKOM. Diagnostik, behandling och uppföljning i Stockholm-Gotlandregionen ONKOLOGISKT CENTRUM STOCKHOLM
 VÅRDPROGRAM 2003 ENDOMETRIECANCER OCH UTERUSSARKOM Diagnostik, behandling och uppföljning i Stockholm-Gotlandregionen ONKOLOGISKT CENTRUM STOCKHOLM GOTLAND Beställningsadress Onkologiskt Centrum, M8:01
VÅRDPROGRAM 2003 ENDOMETRIECANCER OCH UTERUSSARKOM Diagnostik, behandling och uppföljning i Stockholm-Gotlandregionen ONKOLOGISKT CENTRUM STOCKHOLM GOTLAND Beställningsadress Onkologiskt Centrum, M8:01
Kolorektal cancer. Man ska inte ha blod i avföringen eller anemi utan att veta varför!
 Kolorektal cancer Man ska inte ha blod i avföringen eller anemi utan att veta varför! 6100 fall av CRC/år i Sverige 3:e vanligaste cancerformen Kolorektal cancer Colon - rectum (15 cm från anus) Biologiskt
Kolorektal cancer Man ska inte ha blod i avföringen eller anemi utan att veta varför! 6100 fall av CRC/år i Sverige 3:e vanligaste cancerformen Kolorektal cancer Colon - rectum (15 cm från anus) Biologiskt
Gynekologisk cancer. Validering av Corpus- och Ovarialkvalitetsregistren. Diagnosår: 2011 och 2013
 Gynekologisk cancer av Corpus- och Ovarialkvalitetsregistren Diagnosår: 2011 och 2013 Beställningsadress alt cancercentrum väst Västra Sjukvårdsregionen Sahlgrenska Universitetssjukhuset SE-413 45 GÖTEBORG
Gynekologisk cancer av Corpus- och Ovarialkvalitetsregistren Diagnosår: 2011 och 2013 Beställningsadress alt cancercentrum väst Västra Sjukvårdsregionen Sahlgrenska Universitetssjukhuset SE-413 45 GÖTEBORG
Vårdprogram för endometriecancer (corpuscancer) och uterussarkom
 Vårdprogram för endometriecancer (corpuscancer) och uterussarkom 2012 Vårdprogrammets giltighetstid: 2012-04-01--2014-12-31 www.ocsyd.se Versionshantering Datum 2012- Skapad Beskrivning av förändring Onkologiskt
Vårdprogram för endometriecancer (corpuscancer) och uterussarkom 2012 Vårdprogrammets giltighetstid: 2012-04-01--2014-12-31 www.ocsyd.se Versionshantering Datum 2012- Skapad Beskrivning av förändring Onkologiskt
GynObstetrik. Ovulationsrubbningar och anovulatoriska blödningar. the33. Health Department
 GynObstetrik Ovulationsrubbningar och anovulatoriska blödningar Health Department Innehållsförteckning 1 Ovulationsrubbningar....2 Amenorré......2 Definition Klassifikation Utredning Orsakar Polycystiskt
GynObstetrik Ovulationsrubbningar och anovulatoriska blödningar Health Department Innehållsförteckning 1 Ovulationsrubbningar....2 Amenorré......2 Definition Klassifikation Utredning Orsakar Polycystiskt
Rekommendationer för tidig upptäckt av gynekologisk cancer.
 Rekommendationer för tidig upptäckt av gynekologisk cancer. Enligt nationella cancerstrategin och regionala cancerplanen är det vårdprogramgruppernas uppgift att ta fram information till remitterande och
Rekommendationer för tidig upptäckt av gynekologisk cancer. Enligt nationella cancerstrategin och regionala cancerplanen är det vårdprogramgruppernas uppgift att ta fram information till remitterande och
Tumörregistret Rapport december 2011 Registrering t.o.m. 2010-12-31
 NATIONELLA KVALITETSREGISTRET INOM Tumörregistret Rapport december 2011 Registrering t.o.m. 2010-12-31 Thomas Högberg, Registerhållare för tumörregistret Avd för Cancerepidemiologi Lunds Universitet Innehållsförteckning
NATIONELLA KVALITETSREGISTRET INOM Tumörregistret Rapport december 2011 Registrering t.o.m. 2010-12-31 Thomas Högberg, Registerhållare för tumörregistret Avd för Cancerepidemiologi Lunds Universitet Innehållsförteckning
Innehållsförteckning. Cancer corpus uteri
 Innehållsförteckning Inledning... 3 Epidemiologi... 4 Ärftlighet och endometriecancer... 8 Precancerösa tillstånd... 10 Endometriehyperplasi histopatologi... 10 Endometriehyperplasi klinik... 12 Behandling...
Innehållsförteckning Inledning... 3 Epidemiologi... 4 Ärftlighet och endometriecancer... 8 Precancerösa tillstånd... 10 Endometriehyperplasi histopatologi... 10 Endometriehyperplasi klinik... 12 Behandling...
Del 8. Totalpoäng: 10p.
 Totalpoäng: 10p. En 66-årig kvinna söker på distriktsläkarmottagningen för problem med magen. Senaste tiden känt sig allmänt sjuk, periodvis illamående, tappat aptiten och fått problem med oregelbunden
Totalpoäng: 10p. En 66-årig kvinna söker på distriktsläkarmottagningen för problem med magen. Senaste tiden känt sig allmänt sjuk, periodvis illamående, tappat aptiten och fått problem med oregelbunden
Livmoderhalscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Livmoderhalscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Karin Bergmark och Pär Hellberg Februari 2017 Innehållsförteckning 1.
Ett samarbete i Västra sjukvårdsregionen Livmoderhalscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Karin Bergmark och Pär Hellberg Februari 2017 Innehållsförteckning 1.
TNM-klassifikation och stadieindelning
 1.1.1. TNM-klassifikation och stadieindelning Grunden för en stadieindelning är den histopatologiska undersökningen av primärtumören samt klinisk undersökning och vid behov ytterligare undersökningar.
1.1.1. TNM-klassifikation och stadieindelning Grunden för en stadieindelning är den histopatologiska undersökningen av primärtumören samt klinisk undersökning och vid behov ytterligare undersökningar.
Kolorektal cancer. Man ska inte ha blod i avföringen eller anemi utan att veta varför!
 Kolorektal cancer Man ska inte ha blod i avföringen eller anemi utan att veta varför! 6100 fall av CRC/år i Sverige 3:e vanligaste cancerformen Kolorektal cancer Colon - rectum (15 cm från anus) Biologiskt
Kolorektal cancer Man ska inte ha blod i avföringen eller anemi utan att veta varför! 6100 fall av CRC/år i Sverige 3:e vanligaste cancerformen Kolorektal cancer Colon - rectum (15 cm från anus) Biologiskt
Esofaguscancerkirurgi faktorer som påverkar överlevnaden
 Page 1 of 5 Startsidan 2007-04-22 Esofaguscanceri faktorer som påverkar överlevnaden Ioannis Rouvelas, specialistläkare vid Karolinska universitetssjukhuset, Solna, försvarade nyligen framgångsrikt sin
Page 1 of 5 Startsidan 2007-04-22 Esofaguscanceri faktorer som påverkar överlevnaden Ioannis Rouvelas, specialistläkare vid Karolinska universitetssjukhuset, Solna, försvarade nyligen framgångsrikt sin
Överblick. Punktion/dränage När? Invasiva ingrepp. Mellanålsbiopsi: Förberedelser utförande. Mellanålsbiopsi - ultraljudsledd 2016-01-24
 Ultraljud vid utredning av gynekologiska tumörer & invasiv diagnostik/terapi Elisabeth Epstein, Doc, Öl Karolinska Solna Stockholm, Sweden Överblick Invasiva ingrepp: Dränage abcess, cystpunktion, mellanålsbiopsi
Ultraljud vid utredning av gynekologiska tumörer & invasiv diagnostik/terapi Elisabeth Epstein, Doc, Öl Karolinska Solna Stockholm, Sweden Överblick Invasiva ingrepp: Dränage abcess, cystpunktion, mellanålsbiopsi
Diana Zach
 Vulvacancer 2017-10-03 Diana Zach Bitr överläkare Gynekologisk onkologi Karolinska Universitetssjukhus Vad är vulvacancer? Vanligast histologisk typ: Skivepitelcancer 80-90% Ytterligare histologiska typer:
Vulvacancer 2017-10-03 Diana Zach Bitr överläkare Gynekologisk onkologi Karolinska Universitetssjukhus Vad är vulvacancer? Vanligast histologisk typ: Skivepitelcancer 80-90% Ytterligare histologiska typer:
Onkogenetisk regionmottagning i Linköping. Marie Stenmark Askmalm Sigrun Liedgren Lilianne Ferraud Madelene Jansson Ann-Charlotte Isaksson
 Onkogenetisk regionmottagning i Linköping Marie Stenmark Askmalm Sigrun Liedgren Lilianne Ferraud Madelene Jansson Ann-Charlotte Isaksson Dagordning Organisation Mål för onkogenetiska mottagningen Definition
Onkogenetisk regionmottagning i Linköping Marie Stenmark Askmalm Sigrun Liedgren Lilianne Ferraud Madelene Jansson Ann-Charlotte Isaksson Dagordning Organisation Mål för onkogenetiska mottagningen Definition
ONKOLOGISK BEHANDLING AV PRIMÄRA HJÄRNTUMÖRER. Katja Werlenius Onkologkliniken, SU/Sahlgrenska Hjärntumördagarna 25 aug 2011
 ONKOLOGISK BEHANDLING AV PRIMÄRA HJÄRNTUMÖRER Katja Werlenius Onkologkliniken, SU/Sahlgrenska Hjärntumördagarna 25 aug 2011 Disposition Introduktion Strålbehandling Cytostatika Kortfattat om onkologisk
ONKOLOGISK BEHANDLING AV PRIMÄRA HJÄRNTUMÖRER Katja Werlenius Onkologkliniken, SU/Sahlgrenska Hjärntumördagarna 25 aug 2011 Disposition Introduktion Strålbehandling Cytostatika Kortfattat om onkologisk
Gynekologiska sjukdomar och deras behandling apotekarprogrammet 140123
 Gynekologiska sjukdomar och deras behandling apotekarprogrammet 140123 Maria Alexanderson Redvall gynekolog i primärvården Den normala menscykeln De kvinnliga reproduktionsorganen genom livet Den gynekologiska
Gynekologiska sjukdomar och deras behandling apotekarprogrammet 140123 Maria Alexanderson Redvall gynekolog i primärvården Den normala menscykeln De kvinnliga reproduktionsorganen genom livet Den gynekologiska
Tarmcancer en okänd sjukdom
 Tarmcancer en okänd sjukdom Okänd sjukdom Tarmcancer är den tredje vanligaste cancerformen i Sverige (efter prostatacancer och bröstcancer). Det lever ungefär 40 000 personer i Sverige med tarmcancer.
Tarmcancer en okänd sjukdom Okänd sjukdom Tarmcancer är den tredje vanligaste cancerformen i Sverige (efter prostatacancer och bröstcancer). Det lever ungefär 40 000 personer i Sverige med tarmcancer.
Nationellt Vårdprogram för Endometriecancer. Svenska Nationella Vårdprogramgruppen för Endometriecancer
 Nationellt Vårdprogram för Endometriecancer Svenska Nationella Vårdprogramgruppen för Endometriecancer Revision är planerad senast våren 2014 1 Regionalt cancercentrum väst Västra Sjukvårdsregionen Sahlgrenska
Nationellt Vårdprogram för Endometriecancer Svenska Nationella Vårdprogramgruppen för Endometriecancer Revision är planerad senast våren 2014 1 Regionalt cancercentrum väst Västra Sjukvårdsregionen Sahlgrenska
Gynekologiska sjukdomar och deras behandling apotekarprogrammet 15 01 23
 Gynekologiska sjukdomar och deras behandling apotekarprogrammet 15 01 23 Maria Alexanderson Redvall gynekolog i primärvården Den normala menscykeln De kvinnliga reproduktionsorganen genom livet Den gynekologiska
Gynekologiska sjukdomar och deras behandling apotekarprogrammet 15 01 23 Maria Alexanderson Redvall gynekolog i primärvården Den normala menscykeln De kvinnliga reproduktionsorganen genom livet Den gynekologiska
Vårdprogram för cervix-, vulva-, vaginalcancer
 Vårdprogram för cervix-, vulva-, vaginalcancer 2006 Vårdprogrammets giltighetstid: 2006 04 01 2008 04 01 www.ocsyd.lu.se ISBN 91-85738-74-3 Onkologiskt centrum, Lund 2006 2 Vårdprogrammets syfte Vårdprogrammet
Vårdprogram för cervix-, vulva-, vaginalcancer 2006 Vårdprogrammets giltighetstid: 2006 04 01 2008 04 01 www.ocsyd.lu.se ISBN 91-85738-74-3 Onkologiskt centrum, Lund 2006 2 Vårdprogrammets syfte Vårdprogrammet
Vårdprogram för cervix-, och vaginalcancer
 Vårdprogram för cervix-, och vaginalcancer 2010 Vårdprogrammets giltighetstid: 2010 01 01 2012 01 01 www.skane.se/rcc Vårdprogram for cervix-, och vagina/cancer, 201O Versionshantering Datum Beskrivning
Vårdprogram för cervix-, och vaginalcancer 2010 Vårdprogrammets giltighetstid: 2010 01 01 2012 01 01 www.skane.se/rcc Vårdprogram for cervix-, och vagina/cancer, 201O Versionshantering Datum Beskrivning
Hur påverkar postoperativ radioterapi överlevnaden för bröstcancerpatienter med 1 3 lymfkörtelmetastaser?
 Hur påverkar postoperativ radioterapi överlevnaden för bröstcancerpatienter med 1 3 lymfkörtelmetastaser? Anna Nordenskjöld, Helena Fohlin, Erik Holmberg, Chaido Chamalidou, Per Karlsson, Bo Nordenskjöld,
Hur påverkar postoperativ radioterapi överlevnaden för bröstcancerpatienter med 1 3 lymfkörtelmetastaser? Anna Nordenskjöld, Helena Fohlin, Erik Holmberg, Chaido Chamalidou, Per Karlsson, Bo Nordenskjöld,
GYNEKOLOGISK CANCER. SFAM-föreläsning
 GYNEKOLOGISK CANCER SFAM-föreläsning 2016-10-26 FYRA HUVUDDIAGNOSER Ovarial cancer Corpuscancer Cervixcancer Vulvacancer OVARIALCANCER, INCIDENS Incidens: 3.1% av all kvinnlig cancer. Livstidsrisken att
GYNEKOLOGISK CANCER SFAM-föreläsning 2016-10-26 FYRA HUVUDDIAGNOSER Ovarial cancer Corpuscancer Cervixcancer Vulvacancer OVARIALCANCER, INCIDENS Incidens: 3.1% av all kvinnlig cancer. Livstidsrisken att
Kolorektal cancer. Fereshteh Masoumi
 Kolorektal cancer Fereshteh Masoumi Epidemiologi Närmare 6000 nya fall av kolorektal cancer diagnostiseras årligen ( 11% av all cancer) Tredje vanligaste tumörformen i Svergie Medianåldern för kolorektal
Kolorektal cancer Fereshteh Masoumi Epidemiologi Närmare 6000 nya fall av kolorektal cancer diagnostiseras årligen ( 11% av all cancer) Tredje vanligaste tumörformen i Svergie Medianåldern för kolorektal
Vårdprogram för cervix-, vulva- och vaginalcancer
 Vårdprogram för cervix-, vulva- och vaginalcancer 2010 Vårdprogrammets giltighetstid: 2010 01 01 2012 01 01 www.ocsyd.se ISBN 91-85738-85-9 (pdf) Onkologiskt centrum, Lund 2010 2 Vårdprogrammets syfte
Vårdprogram för cervix-, vulva- och vaginalcancer 2010 Vårdprogrammets giltighetstid: 2010 01 01 2012 01 01 www.ocsyd.se ISBN 91-85738-85-9 (pdf) Onkologiskt centrum, Lund 2010 2 Vårdprogrammets syfte
VULVAKURSEN Noor, Knivsta. Cancer i vulva. Överläkare Olle Frankman (em) Konsult vid Ålands Centralsjukhus och Octaviakliniken
 VULVAKURSEN Noor, Knivsta. Cancer i vulva. Överläkare Olle Frankman (em) Konsult vid Ålands Centralsjukhus och Octaviakliniken Vulvacancer, historik. Stockholmsmetoden:elkoagulation från 1920 fram till
VULVAKURSEN Noor, Knivsta. Cancer i vulva. Överläkare Olle Frankman (em) Konsult vid Ålands Centralsjukhus och Octaviakliniken Vulvacancer, historik. Stockholmsmetoden:elkoagulation från 1920 fram till
Regional medicinsk riktlinje. Huvudbudskap
 Regional medicinsk riktlinje Epitelial Ovarialcancer/Äggstockscancer Fastställd av Hälso- och sjukvårdsdirektören 43-2014 giltigt till 2016-01-06 Utarbetad av vårdprocessgruppen för ovarialcancer Huvudbudskap
Regional medicinsk riktlinje Epitelial Ovarialcancer/Äggstockscancer Fastställd av Hälso- och sjukvårdsdirektören 43-2014 giltigt till 2016-01-06 Utarbetad av vårdprocessgruppen för ovarialcancer Huvudbudskap
Regionala tillämpningar för södra regionen av nationellt vårdprogram för ovarialcancer
 Regionala tillämpningar för södra regionen av nationellt vårdprogram för ovarialcancer Oktober 2015 Versionshantering Datum Beskrivning av förändring 2015-10-23 Slutlig version Tillämpningarna är utarbetade
Regionala tillämpningar för södra regionen av nationellt vårdprogram för ovarialcancer Oktober 2015 Versionshantering Datum Beskrivning av förändring 2015-10-23 Slutlig version Tillämpningarna är utarbetade
Fertilitet och Gynekologisk cancer
 Fertilitet och Gynekologisk cancer Symposium påp SFOG-veckan i Skövde 2008 Barbro Larson Medelålder lder för f r förstff rstföderskor i Sverige 1975 2005 Riket 24.1 28.4 Sthlm 25 29.8 > 10% av förstff
Fertilitet och Gynekologisk cancer Symposium påp SFOG-veckan i Skövde 2008 Barbro Larson Medelålder lder för f r förstff rstföderskor i Sverige 1975 2005 Riket 24.1 28.4 Sthlm 25 29.8 > 10% av förstff
Standardiserat vårdförlopp (SVF) Bröstcancer
 Standardiserat vårdförlopp (SVF) Bröstcancer 3 stora organisatoriska förändringar Bröstkirurgin i länet samlad till Ryhov Poliklinisering av kirurgi Införande av SVF 2016-04-25 Vårdförlopp Bröstcancer
Standardiserat vårdförlopp (SVF) Bröstcancer 3 stora organisatoriska förändringar Bröstkirurgin i länet samlad till Ryhov Poliklinisering av kirurgi Införande av SVF 2016-04-25 Vårdförlopp Bröstcancer
NATIONELLT KVALITETSREGISTER FÖR KOLOREKTAL CANCER MANUAL FÖR UPPFÖLJNING
 NATIONELLT KVALITETSREGISTER FÖR KOLOREKTAL CANCER MANUAL FÖR UPPFÖLJNING (diagnostiserade alla år) Kriterier för uppföljningsinrapportering Riktlinjer för uppföljning Kvalitetsregistret för kolorektal
NATIONELLT KVALITETSREGISTER FÖR KOLOREKTAL CANCER MANUAL FÖR UPPFÖLJNING (diagnostiserade alla år) Kriterier för uppföljningsinrapportering Riktlinjer för uppföljning Kvalitetsregistret för kolorektal
Kirurgisk behandling vid kolorektal cancer. Marie-Louise Lydrup Kolorektalteamet SUS
 Kirurgisk behandling vid kolorektal cancer Marie-Louise Lydrup Kolorektalteamet SUS Incidens kolorektal cancer 5900 fall / år i Sverige ca1100 fall / år i Sö sjukvårdsreg 400 fall / år i Malmö Medelålder
Kirurgisk behandling vid kolorektal cancer Marie-Louise Lydrup Kolorektalteamet SUS Incidens kolorektal cancer 5900 fall / år i Sverige ca1100 fall / år i Sö sjukvårdsreg 400 fall / år i Malmö Medelålder
Fakta om GIST (gastrointestinala stromacellstumörer) sjukdom och behandling
 Fakta om GIST (gastrointestinala stromacellstumörer) sjukdom och behandling GIST en ovanlig magtumör GIST (gastrointestinala stromacellstumörer) är en ovanlig form av cancer i mag-tarmkanalen. I Sverige
Fakta om GIST (gastrointestinala stromacellstumörer) sjukdom och behandling GIST en ovanlig magtumör GIST (gastrointestinala stromacellstumörer) är en ovanlig form av cancer i mag-tarmkanalen. I Sverige
Sydsvenska bröstcancergruppens lathund för kirurgisk och onkologisk behandling av bröstcancer regional anpassning av nationellt vårdprogram.
 Sydsvenska bröstcancergruppens lathund för kirurgisk och onkologisk behandling av bröstcancer regional anpassning av nationellt vårdprogram. Taget vid styrelsemöte 150326 Giltighetstid längst till och
Sydsvenska bröstcancergruppens lathund för kirurgisk och onkologisk behandling av bröstcancer regional anpassning av nationellt vårdprogram. Taget vid styrelsemöte 150326 Giltighetstid längst till och
Cervixcancer onkologisk behandling
 Cervixcancer onkologisk behandling Föreläsning ST kurs180306 Kristina Hellman Överläkare, Onkologiska kliniken Onkologisk behandling Innehåll: Utredning Stadieindelning Onkologisk behandling Recidiv Överlevnad
Cervixcancer onkologisk behandling Föreläsning ST kurs180306 Kristina Hellman Överläkare, Onkologiska kliniken Onkologisk behandling Innehåll: Utredning Stadieindelning Onkologisk behandling Recidiv Överlevnad
NKOLOGISKT ENTRUM. Västra sjukvårdsregionen OVARIALCANCER
 co OC NKOLOGISKT ENTRUM Västra sjukvårdsregionen OVARIALCANCER Regionalt vårdprogram 1999 Beställningsadress: Onkologiskt centrum Sahlgrenska Universitetssjukhuset 413 45 GÖTEBORG Tfn 031-20 05 50 Fax
co OC NKOLOGISKT ENTRUM Västra sjukvårdsregionen OVARIALCANCER Regionalt vårdprogram 1999 Beställningsadress: Onkologiskt centrum Sahlgrenska Universitetssjukhuset 413 45 GÖTEBORG Tfn 031-20 05 50 Fax
Patientinformation ärftlig cancer
 Patientinformation ärftlig cancer Misstänkt ärftlig bröstcancer 1 Universitetssjukhuset i Lund Adresser till onkogenetiska mottagningar i Sverige Lund Göteborg Linköping Stockholm Uppsala Umeå Genetiska
Patientinformation ärftlig cancer Misstänkt ärftlig bröstcancer 1 Universitetssjukhuset i Lund Adresser till onkogenetiska mottagningar i Sverige Lund Göteborg Linköping Stockholm Uppsala Umeå Genetiska
specialist i obstetrik och gynekologi med minst 1 års erfarenhet som specialist
 Gynekologisk Tumörkirurgi med Cancervård Bakgrund Gynekologisk onkologi med diagnostisk och kirurgisk inriktning har förekommit som subspecialitet inom obstetrik och gynekologi i USA sedan 1970-talet och
Gynekologisk Tumörkirurgi med Cancervård Bakgrund Gynekologisk onkologi med diagnostisk och kirurgisk inriktning har förekommit som subspecialitet inom obstetrik och gynekologi i USA sedan 1970-talet och
Äggstockscancer. Regional tillämpning för södra sjukvårdsregionen av nationellt vårdprogram. Version: Version 2.0
 Äggstockscancer Regional tillämpning för södra sjukvårdsregionen av nationellt vårdprogram Version: 2018-01-08 Version 2.0 Versionshantering Datum Beskrivning av förändring 2015-10-23 Version 1.0 2018-01-08
Äggstockscancer Regional tillämpning för södra sjukvårdsregionen av nationellt vårdprogram Version: 2018-01-08 Version 2.0 Versionshantering Datum Beskrivning av förändring 2015-10-23 Version 1.0 2018-01-08
Endometrios. Ann-Kristin Örnö MD, PhD Department of Obstetrics and Gynecology, Clinical Sciences, Lund University, Lund, Sweden
 Endometrios Ann-Kristin Örnö MD, PhD Department of Obstetrics and Gynecology, Clinical Sciences, Lund University, Lund, Sweden Endometrium utanför uterus. Lokalisation; främst i lilla bäckenet nära uterus
Endometrios Ann-Kristin Örnö MD, PhD Department of Obstetrics and Gynecology, Clinical Sciences, Lund University, Lund, Sweden Endometrium utanför uterus. Lokalisation; främst i lilla bäckenet nära uterus
Okänd primärtumör. Ny medicinsk riktlinje
 Ny medicinsk riktlinje Definition En heterogen sjukdomsgrupp med histopatologiskt bekräftad metastatisk cancer där en sannolik primärtumör inte påvisats efter basal utredning Regional medicinsk riktlinje
Ny medicinsk riktlinje Definition En heterogen sjukdomsgrupp med histopatologiskt bekräftad metastatisk cancer där en sannolik primärtumör inte påvisats efter basal utredning Regional medicinsk riktlinje
SVF livmoderkroppscancer Checklista Läkare Se även SVF Livmoderkroppscancer lokal anpassning RN.
 Vårddokument Checklista Sida 1 (5) SVF Checklista Läkare Se även SVF Livmoderkroppscancer lokal anpassning RN. Namn: Personnummer: Datum: Ansvarig läkare: Vid frågor kontakta gynonkjouren på Sunderby Sjukhus
Vårddokument Checklista Sida 1 (5) SVF Checklista Läkare Se även SVF Livmoderkroppscancer lokal anpassning RN. Namn: Personnummer: Datum: Ansvarig läkare: Vid frågor kontakta gynonkjouren på Sunderby Sjukhus
Hur vanligt är det med prostatacancer?
 PROSTATACANCER Hur vanligt är det med prostatacancer? Ålder Cancer 20 30 30 40 40 50 50 60 70 80 2% 29% 32% 55% 64% Sakr et al. In Vivo 1994; 8: 439-43. Prostatacancer i Sverige Nya fall 9263 1 nytt fall
PROSTATACANCER Hur vanligt är det med prostatacancer? Ålder Cancer 20 30 30 40 40 50 50 60 70 80 2% 29% 32% 55% 64% Sakr et al. In Vivo 1994; 8: 439-43. Prostatacancer i Sverige Nya fall 9263 1 nytt fall
PET/CT och lungcancer. Bengt Bergman Lungmedicin Sahlgrenska Universitetssjukhuset
 PET/CT och lungcancer Bengt Bergman Lungmedicin Sahlgrenska Universitetssjukhuset Lungcancerincidens Sverige 1970-2012 Nya fall och mortalitet per 100 000 Trend 10 år: -1,4 %/år (M) +1,2 %/år (K) Källa:
PET/CT och lungcancer Bengt Bergman Lungmedicin Sahlgrenska Universitetssjukhuset Lungcancerincidens Sverige 1970-2012 Nya fall och mortalitet per 100 000 Trend 10 år: -1,4 %/år (M) +1,2 %/år (K) Källa:
Lungcancer, radon och rökning
 Lungcancer, radon och rökning Karin Lindberg ST-läkare Onkologi Karolinska Doktorand KI Radon Lungcancer Stadier Typ av lungcancer Behandling Radon och uppkomst av lungcancer Cellpåverkan Genetiska förändringar
Lungcancer, radon och rökning Karin Lindberg ST-läkare Onkologi Karolinska Doktorand KI Radon Lungcancer Stadier Typ av lungcancer Behandling Radon och uppkomst av lungcancer Cellpåverkan Genetiska förändringar
Flera når långt. GÄVLEBORG Kortast väntetid vid ändtarmscancer. DALARNA Kortast väntetid vid lungcancer
 Cancerkartan Sverige På kommande sidor redovisar vi en bild av hur väl landstingen uppfyller de mål för processer som är satta i de nationella riktlinjerna för bröst-, lung-, tjock- och ändtarmscancer
Cancerkartan Sverige På kommande sidor redovisar vi en bild av hur väl landstingen uppfyller de mål för processer som är satta i de nationella riktlinjerna för bröst-, lung-, tjock- och ändtarmscancer
Centrala rekommendationer och konsekvenser
 Centrala rekommendationer och konsekvenser Bröstcancer Diagnostik & Kirurgi Lisa Rydén, doc öl Skånes Universitetssjukhus, Lunds Universitet Inst f Klin Vet Områdesansvarig Kirurgi Nationella Riktlinjer
Centrala rekommendationer och konsekvenser Bröstcancer Diagnostik & Kirurgi Lisa Rydén, doc öl Skånes Universitetssjukhus, Lunds Universitet Inst f Klin Vet Områdesansvarig Kirurgi Nationella Riktlinjer
Gunvald Larsson, 72 år
 Gunvald Larsson, 72 år Gunvald Larsson, 72 år, söker på hälsocentralen pga. vattenkastningsbesvär. Vid rektalpalpation känner läkaren ett fastare område till vänster i prostatan. P-PSA 15 (
Gunvald Larsson, 72 år Gunvald Larsson, 72 år, söker på hälsocentralen pga. vattenkastningsbesvär. Vid rektalpalpation känner läkaren ett fastare område till vänster i prostatan. P-PSA 15 (
Centrala rekommendationer och konsekvenser. Tjock- och ändtarmscancer
 Centrala rekommendationer och konsekvenser Tjock- och ändtarmscancer Tjock- och ändtarmscancer Områden Diagnostik, Lars Påhlman Kirurgi, Gudrun Lindmark Strålbehandling, Bengt Glimelius Läkemedelsbehandling,
Centrala rekommendationer och konsekvenser Tjock- och ändtarmscancer Tjock- och ändtarmscancer Områden Diagnostik, Lars Påhlman Kirurgi, Gudrun Lindmark Strålbehandling, Bengt Glimelius Läkemedelsbehandling,
Äldre kvinnor och bröstcancer
 Äldre kvinnor och bröstcancer Det finns 674 000 kvinnor som är 70 år eller äldre i Sverige. Varje år får runt 2 330 kvinnor över 70 år diagnosen bröstcancer, det är 45 kvinnor i veckan. De får sin bröstcancer
Äldre kvinnor och bröstcancer Det finns 674 000 kvinnor som är 70 år eller äldre i Sverige. Varje år får runt 2 330 kvinnor över 70 år diagnosen bröstcancer, det är 45 kvinnor i veckan. De får sin bröstcancer
Miriam Mints Docent, överläkare Karolinska Universitetssjukhuset Solna
 Miriam Mints Docent, överläkare Karolinska Universitetssjukhuset Solna 2010 09 02 EC är den fjärde vanligaste tumörformen hos kvinnor och utgör ca 6 % av all kvinnlig cancer vilket motsvarar ca 1400 fall/år
Miriam Mints Docent, överläkare Karolinska Universitetssjukhuset Solna 2010 09 02 EC är den fjärde vanligaste tumörformen hos kvinnor och utgör ca 6 % av all kvinnlig cancer vilket motsvarar ca 1400 fall/år
Epiteliala & Mesenkymala uterus tumörer Del 1
 Epiteliala & Mesenkymala uterus tumörer Del 1 April 2014 Anne-Marie Levin Jakobsen MD PhD Histologiska typer-epiteliala WHO 2002 Endometrioid carcinom Varianter av endometrioid carcinom: Med skivepitelmetaplasi
Epiteliala & Mesenkymala uterus tumörer Del 1 April 2014 Anne-Marie Levin Jakobsen MD PhD Histologiska typer-epiteliala WHO 2002 Endometrioid carcinom Varianter av endometrioid carcinom: Med skivepitelmetaplasi
Urothelial cancer Icke muskelinvasiv sjukdom
 Urothelial cancer Icke muskelinvasiv sjukdom Camilla Thellenberg Karlsson Norrlands Universitetssjukhus, Umeå Kalmar 2017-02-09 Kliniskt besvärligt sjukdomspanorama relativ banal sjukdom som ofta recidiverar
Urothelial cancer Icke muskelinvasiv sjukdom Camilla Thellenberg Karlsson Norrlands Universitetssjukhus, Umeå Kalmar 2017-02-09 Kliniskt besvärligt sjukdomspanorama relativ banal sjukdom som ofta recidiverar
Uppföljning efter ovarialcancer vilken evidens finns? Dags att ändra kurs mot mer individualiserad uppföljning? SFOG, Stockholm 2017
 Uppföljning efter ovarialcancer vilken evidens finns? Dags att ändra kurs mot mer individualiserad uppföljning? SFOG, Stockholm 2017 Angelique Flöter Rådestad Docent, Lektor, KBH, KI Överläkare gynekologisk
Uppföljning efter ovarialcancer vilken evidens finns? Dags att ändra kurs mot mer individualiserad uppföljning? SFOG, Stockholm 2017 Angelique Flöter Rådestad Docent, Lektor, KBH, KI Överläkare gynekologisk
Strategier som kan bidra till att minska ovarialcancer. Henrik Falconer, docent Karolinska Universitetssjukhuset
 Strategier som kan bidra till att minska ovarialcancer Henrik Falconer, docent Karolinska Universitetssjukhuset VECKAN 2017 Det finns inga intressekonflikter eller jäv att redovisa. Kan man förebygga ovarialcancer?
Strategier som kan bidra till att minska ovarialcancer Henrik Falconer, docent Karolinska Universitetssjukhuset VECKAN 2017 Det finns inga intressekonflikter eller jäv att redovisa. Kan man förebygga ovarialcancer?
Lungcancer. Mortalitet och incidens. Lungmedicin ST-läkare Georgios Ioannou
 Lungcancer Lungmedicin ST-läkare Georgios Ioannou Mortalitet och incidens I Sverige 3 500 personer får lungcancer varje år, vilket gör den till den 5:e vanligaste cancer. Incidensen har stabiliserats bland
Lungcancer Lungmedicin ST-läkare Georgios Ioannou Mortalitet och incidens I Sverige 3 500 personer får lungcancer varje år, vilket gör den till den 5:e vanligaste cancer. Incidensen har stabiliserats bland
Förutsättningar att etablera ett Bröstcentrum med lokalisering till Karlskrona
 Blekingesjukhuset 2014-10-09 Dnr Förvaltningsstaben Peter Pettersson Förutsättningar att etablera ett Bröstcentrum med lokalisering till Karlskrona Inledning Bröstcancer är den vanligaste tumörsjukdomen
Blekingesjukhuset 2014-10-09 Dnr Förvaltningsstaben Peter Pettersson Förutsättningar att etablera ett Bröstcentrum med lokalisering till Karlskrona Inledning Bröstcancer är den vanligaste tumörsjukdomen
Program. Bilddiagnostik vid prostatacancer PSMA PET for staging and restaging of. Validering av Bone Scan Index Bone Scan Index med skelettscintigrafi
 Program Bilddiagnostik vid prostatacancer PSMA PET for staging and restaging of prostate cancer Monte-Carlo Validering av Bone Scan Index Bone Scan Index med skelettscintigrafi Bone Scan Index med PET-CT
Program Bilddiagnostik vid prostatacancer PSMA PET for staging and restaging of prostate cancer Monte-Carlo Validering av Bone Scan Index Bone Scan Index med skelettscintigrafi Bone Scan Index med PET-CT
Gynekologisk Kirurgi och Kvalitetsuppföljning på Kvinnokliniken Carlanderska. Katarina Brywe
 Gynekologisk Kirurgi och Kvalitetsuppföljning på Kvinnokliniken Carlanderska Katarina Brywe UTVECKLING AV ANTALET OPERATIONER KVINNOKLINIKEN CARLANDERSKA 160 140 120 100 80 60 40 20 0 HT 10 VT 11 HT 11
Gynekologisk Kirurgi och Kvalitetsuppföljning på Kvinnokliniken Carlanderska Katarina Brywe UTVECKLING AV ANTALET OPERATIONER KVINNOKLINIKEN CARLANDERSKA 160 140 120 100 80 60 40 20 0 HT 10 VT 11 HT 11
Gastroesofageal cancer - onkologiska aspekter
 Gastroesofageal cancer - onkologiska aspekter David Borg Anders Johnsson Skånes onkologiska klinik 2014-10-06 Multi Disciplinär Tumörkonferens (MDT) Terapibeslut tas, baserat på Tumörtyp Histologi Stadium
Gastroesofageal cancer - onkologiska aspekter David Borg Anders Johnsson Skånes onkologiska klinik 2014-10-06 Multi Disciplinär Tumörkonferens (MDT) Terapibeslut tas, baserat på Tumörtyp Histologi Stadium
Fördjupad uppföljning del 2 Ultragyn Sophiahemmet
 Fördjupad uppföljning del 2 Ultragyn Sophiahemmet Hälso- och sjukvårdsförvaltningen 08-123 132 00 Datum: 2017-06-09 Diarienummer: 2017-0654 information Revisorer: Mathias Pålsson Överläkare Extern revisor
Fördjupad uppföljning del 2 Ultragyn Sophiahemmet Hälso- och sjukvårdsförvaltningen 08-123 132 00 Datum: 2017-06-09 Diarienummer: 2017-0654 information Revisorer: Mathias Pålsson Överläkare Extern revisor
Fakta om lungcancer. Pressmaterial
 Pressmaterial Fakta om lungcancer År 2011 drabbades 3 652 personer i Sverige av lungcancer varav 1 869 män och 1 783 kvinnor. Samma år avled 3 616 personer. Det är med än tusen personer fler som dör i
Pressmaterial Fakta om lungcancer År 2011 drabbades 3 652 personer i Sverige av lungcancer varav 1 869 män och 1 783 kvinnor. Samma år avled 3 616 personer. Det är med än tusen personer fler som dör i
KURSPLAN. Prevention, diagnostik samt behandling av livmoderhalscancer -från virusinfektion till allvarlig sjukdom med multimodel behandlingsstrategi
 080303 KURSPLAN Prevention, diagnostik samt behandling av livmoderhalscancer -från virusinfektion till allvarlig sjukdom med multimodel behandlingsstrategi Kursledare: Päivi Kannisto, docent, överläkare,
080303 KURSPLAN Prevention, diagnostik samt behandling av livmoderhalscancer -från virusinfektion till allvarlig sjukdom med multimodel behandlingsstrategi Kursledare: Päivi Kannisto, docent, överläkare,
Manual Nationella peniscancerregistret. Kemoterapi/radioterapi behandling
 Manual Nationella peniscancerregistret Kemoterapi/radioterapi behandling Onkologisk behandling vid primärdiagnos, generaliserad sjukdom samt vid recidiv Gäller från 2016-01-01 Nationella Peniscancerregistret
Manual Nationella peniscancerregistret Kemoterapi/radioterapi behandling Onkologisk behandling vid primärdiagnos, generaliserad sjukdom samt vid recidiv Gäller från 2016-01-01 Nationella Peniscancerregistret
