ECMO och andra korttidsassister
|
|
|
- Viktor Pålsson
- för 6 år sedan
- Visningar:
Transkript
1 Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med Innehållsansvarig: Pia Watson, Ivasjuksköt/natt, Thoraxintensivavdelning (piawa3) Godkänd av: Helena Rexius, Verksamhetschef, Verksamhetsledning thorax (helre3) Denna rutin gäller för: Operation 3 Sahlgrenska; Thoraxintensivavdelning Sahlgrenska Universitetssjukhuset ECMO och andra korttidsassister Omvårdnadsrutin och teknisk information Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia 1 (av 36)
2 Innehållsförteckning SYFTE... 4 BAKGRUND... 4 INDIKATION... 5 KONTRAINDIKATION... 5 GENERELL PLAN... 5 ECMO-KRETSEN... 6 CARDIOHELP... 9 ROTAFLOW FUNKTION VV-ECMO KANYLERING Dubbellumenkateter (Avalon ) Tvåkanylskanylering Perifert kanylerad VA-ECMO vid respiratorisk svikt VAV ECMO FUNKTION VA-ECMO OCH VAD KANYLERING Perifert kanylerad VA ECMO Centralt kanylerad VA ECMO Centralt kanylerad VA ECMO med vänster förmaksvent BiVAD med vänster förmakskanyl BiVAD med vänster kammarkanyl Temporär LVAD Temporär RVAD VÅRDPRINCIPER Antikoagulantia Avveckling Infektionsprofylax Förberedelse inför mottagande av patient Provtagning Skötsel och omläggning av ECMO-kanyler Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 2 (av 36)
3 Transport av patient OMVÅRDNAD VV-ECMO Andning Cirkulation OMVÅRDNAD VA-ECMO Andning Cirkulation OMVÅRDNAD GEMENSAMT VID VV- OCH VA-ECMO Elimination Hud/Vävnad Aktivitet/Mobilisering Sedering/Vakenhetsgrad/Neurologi ANSVARSFÖRDELNING DOKUMENTATION REFERENS AKUTER VV-ECMO och VA-ECMO VT/VF/asystoli temporär LVAD Pumpstopp temporär LVAD VT/VF/asystoli temporär RVAD Pumpstopp temporär RVAD BILAGA 1: Akutrutin vid ECMO-behandling BILAGA 2: Handveva Cardiohelp BILAGA 3: Handveva Rotaflow Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 3 (av 36)
4 SYFTE Rutinen syftar till att ge en enhetlig vård samt dokumentation baserad på kunskap, erfarenhet och forskningsresultat. Att systematisera och effektivisera omvårdnadsarbetet och säkerställa patientens vård och omhändertagande på ett optimalt sätt, att förebygga komplikationer samt att minska risken att fel och brister uppstår. Gäller för intensivvårdssjuksköterskor och annan vårdpersonal som deltar i behandlingen av patienter med korttidsassister. BAKGRUND MCS (Mechanical Cirkulatory Support) är samlingsnamn för olika assister. ECLS (Extracorporeal Life Support) är ett samlingsbegrepp för olika former av cirkulatoriskt och respiratoriskt stöd som ges under kortare tid. När en oxygenator är kopplad till systemet för att stödja lungans gasutbyte benämner man detta ECMO (Extra Corporeal Membrane Oxygenation) dvs. syresättning av blodet utanför kroppen genom ett membran. ECMO används antingen när patientens respiration är så påverkad att man med optimal respiratorbehandling inte kan hålla syresättning eller koldioxidborttag tillräcklig eller när patientens cirkulation inte är förenlig med liv trots maximal inotrop behandling. Patientens blodcirkulation ansluts till en extern blodpump och en artificiell lunga, en så kallad oxygenator, där utbyte av syre och koldioxid sker. Det ger således ett temporärt livsuppehållande stöd. När blod leds ut från en central ven, syresätts, och ges tillbaka till den venösa cirkulationen benämns detta venovenös ECMO (VV-ECMO). ECMO:n hjälper således till att syresätta blodet men ger inget cirkulatoriskt stöd och används vid grav respiratorisk svikt. Behandlingstiden är allt från någon vecka till flertal veckor. När blod leds ut från en central ven, syresätts, och ges tillbaka till den arteriella cirkulationen benämns detta venoarteriell ECMO (VA-ECMO). ECMO:n ger både respiratoriskt och cirkulatoriskt stöd och används vid grav cirkulatorisk svikt. Om endast hjärtfunktionen sviktar ges mekaniskt cirkulationsstöd s.k.ventricular Assist Device (VAD). Benämningen VAD specificerar inte om det är vänster, höger eller båda kamrarna som är avlastade. För att specificera detta används istället benämningarna Left Ventricular Assist Device (LVAD), Right Ventricular Assist Device (RVAD), Biventricular Assist Device (BiVAD). Behandlingstid vid VA-ECMO och korttids VAD är begränsad till någon vecka. Behandling med ECLS börjar oftast med att man anlägger ECMO för att stabilisera patientens cirkulation och/eller respiration. När patienten stabiliserats har tid vunnits för ställningstagande till patientens fortsatta behandling. Behandlingen syftar till att patienten ska återhämta sig i sin organfunktion eller möjligen bli aktuell för transplantation. Om någon av dessa möjligheter ej finns ska man avsluta behandlingen. Om lungorna inte återhämtat sig kan enstaka utvalda patienter hjälpas genom lungtransplantation, medan patient med cirkulatorisk svikt kan bli aktuell för hjärttransplantation. I väntan på hjärttransplantationen anläggs en mekanisk långtidsassist. Mekaniska hjärtan som används hos oss är HeartMate 3 (LVAD) och Excor (BiVAD). Behandlingstiden är månader till år. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 4 (av 36)
5 INDIKATION Indikation VV-ECMO Grav respiratorisk svikt vid t.ex. infektion, ARDS, trauma, lungemboli, kronisk lungsjukdom i väntan på lungtransplantation och/eller postoperativt vid lungtransplantation. Sjukdomar med dålig lungfunktion som är livshotande men med en trolig god prognos om grundsjukdomen får läka. Indikation VA-ECMO Grav cirkulatorisk svikt t.ex. efter hjärtkirurgi, vid hjärtinfarkt, dilaterad kardiomyopati, myokardit och lungemboli. Underliggande orsak bedöms vara reversibel eller patient kan tänkas vara kandidat för långtidsassist och transplantation. KONTRAINDIKATION Kontraindikationer VV- och VA- ECMO Irreversibel organskada Begränsade chanser till överlevnad på grund av: 1. Ålder över 65 ( 70) år Enstaka utvalda patienter med akut cirkulationssvikt, som har en god möjlighet att ta över cirkulationen själv efter kort ECMO-tid, kan bli aktuella även om de är över 70 år 2. Allvarlig komorbiditet eller andra omständigheter som resulterar i kraftigt reducerad förväntad livslängd GENERELL PLAN Generell plan för omhändertagande av patient med VA-ECMO 1. Patientens cirkulation stabiliseras med hjälp av ECMO 2. Bedömning om patienten kan bli aktuell för långtidsassist eller ej 3. Dagligt ställningstagande till om patienten kan weanas eller behöver kopplas om till annan temporär kanylering 4. Cerebralt status utvärderas 5. Assist avvecklas eller långtidsassist läggs Målet är att komma till långtidsbehandling eller avslut inom 1 ( 2) vecka/or Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 5 (av 36)
6 ECMO-KRETSEN ECMO kretsen består av: slangar centrifugalpump oxygenator svepgasflöde (gas/o2) regulator värmeväxlare Slangarna är heparincoatade för att minska inflammatorisk aktivitet och risk för koagelbildning. Slang från patient är märkt med blå markering/linje och slang till patient är märkt med röd markering/linje. Centrifugalpumpen styrs av ett magnetfält och driver blodet framåt i kretsen. En centrifugalpump ger ett kontinuerligt blodflöde. Pumpen behöver vara fylld med vätska för att den ska fungera. Den är inte ocklusiv vilket innebär att om pumpen stannar kan blodet flöda baklänges genom kretsen. Detta innebär att vid ett eventuellt pumpstopp klampas röd slang för att förhindra backflöde! Flödet i pumpen beror på varvtal (lågt varvtal ger lågt flöde och högt varvtal ger högt flöde) men även kanyldiameter, kanyllängd samt blodtrycken vid ven och artärkanylerna. Det vill säga en stor venkanyl i bra läge och stor artärkanyl på en patient med lågt MAP ger högt flöde vid lågt varvtal. Små kanyler på en patient med högt MAP ger lågt flöde vid högt varvtal. Maximalt varvtal är 5000 varv/min men kliniskt hålls varv/min för att ge tillräckligt flöde, dock bör flödet vara 2 liter/min för att undvika och förhindra trombbildning i systemet. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 6 (av 36)
7 Oxygenatorn som används innehåller rörformade trådar med porer som är mindre än 1μm, så kallade hollowfiber. Gasen flödar genom de rörformade trådarna och gasutbytet sker via duffusion. Trycket på blodsidan skall alltid vara högre än på gassidan, annars finns risk för gasembolier i blodet. Detta kan hända om gasutflödet i oxygenatorns undre del blockeras eller om ECMO:n stannar. För att hålla oxygenatorn fri från kondens ska den luftas. En gång per pass blåser sjuksköterskan bort kondens från oxygenatorn genom att höja svepgasflödet till 10 l under cirka tre sekunder och sedan återställa till tidigare inställning. Normalt är att några droppar av klar vätska rinner ut från oxygenatorns undre del. Om större mängd vätska eller plasmaliknande vätska ses ska perfusionist Oxygenator meddelas omedelbart. Oxygenatorn är trombogen och membran kontrolleras för att registrera klotting. Mörkare partier kan tyda på koagler, ljusare strimmor indikerar fibrintrådar. Gasutbytet kan påverkas om fibrin/koagelpåläggningar ökar. Svepgasflöde (gas/o2) regulator. Gasutbytet styrs med en regulator för svepgas och en regulator för syrgas. Svepgas anges i liter per minut (air/o2 LPM). Andel syrgas anges i % (O2%)av svepgasflödet. Justering av koldioxid sker genom att öka eller sänka svepgasflödet. På vänster sida sitter den stora gasflödesregulatorn (0,5-15 LPM) som vi oftast använder. Den lilla gasflödesregulatorn (0,1-1 LPM) på höger sida är anpassad för barn men används även hos oss då behov finns. Nivån avläses mitt på kulan. Gasflödesregulatorn styr hur mycket koldioxid som extraheras från blodet, på samma sätt som minutvolymen i respiratorn gör. Högt flöde ger lågt koldioxid i blodet och vice versa. Justering av syrgas sker genom att förändra O2-fraktionen i svepgasflödet via O2-regulatorn. Justering av syrgas och svepgasflöde görs i samråd med läkare. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 7 (av 36)
8 Värmareväxlarens slangar kopplas till oxygenatorn. Vattnet från värmeväxlaren pumpas genom speciella vattenfibrer i oxygenatorn och värmer eller kyler blodet beroende på patientens behov. Temperaturen på vattnet regleras på värmeväxlarens framsida och temperaturen kan regleras mellan grader. Vid korrigering av inställd temperatur meddelas läkare eller perfusionist. En gång/pass dokumenterar sjuksköterska inställd temperatur på checklista. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 8 (av 36)
9 CARDIOHELP Cardiohelp är en portabel ECMO apparat där centrifugalpump och oxygenator (HLS-set (Maquet )) integrerats till en enhet. Dess kontrollenhet övervakar bl.a. flöde, slangtryck och ingående syrgasmättnad. Styrenheten presenterar flera mätvärden och ger möjlighet till inställningar. Varvtalet (RPM=Revolutions Per Minute) justeras med hjälp av ratten på kontrollenheten. Varvtalet ställs in på ett värde mellan RPM. Varvtalet är konstant vilket betyder att pumpen använder samma varvtal hela tiden för att dra blod från patienten via venslangen och sedan ge tillbaka det till patienten igen via artärslangen. RPM dokumenteras på IVA-kurvan kl. 06 och vid ändring. För att justera varvtal och larmgränser måste skärmlåset låsas upp. Detta kan man göra genom att hålla lås upp knappen intryckt i 4 sekunder eller att röra vid touchskärmen och sedan trycka på rutan med en 1:a följt av rutan med en 2:a i dialogrutan som visas. Justeringar av varvtal är en uppgift för läkare och perfusionist. Flödet (LPM=liter per minut) är det uppmätta blodflödet och detta varierar beroende på vilket varvtal som ställts in, kanyldiameter, kanylängd, blodtrycken vid ven och artärkanylerna samt fyllnad. Flödet kan hållas så lågt som 2 liter/minut om patienten är väl antikoagulerad. Vid lägre flöde finns risk för koagelbildning i ECMO-systemet. LPM dokumenteras på IVA-kurvan varje timma. Vid flöden under 2 liter/minut meddelas läkare. Pven är trycket som apparaten mäter på vensidan. Mätvärdet är i princip alltid negativt och varierar med inställt varvtal och kanylstorlekar, men även på kanylläge, patientens fyllnadsgrad och total slanglängd. Detta tryck ska helst inte bli mer negativt än -70 mmhg, men negativa tryck på -100 mmhg kan också accepteras. Mycket negativa tryck kan skapa gasbubblor och hemolys. Larmgränser ställs in av läkare eller perfusionist (individuella larmgränser). När Pven-trycket understiger nedre larmgräns sänks varvtalet så att venkanylen inte suger fast. Om Pven blir mer negativt vid oförändrat varvtal kan orsaken vara; hypovolemi, knickade slangar, patient hostar eller förändring av venkanylens läge. Pven dokumenteras på IVA-kurvan varje timma och vid Pven-larm samt nedvarvning meddelas läkare. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 9 (av 36)
10 P (deltatryck) är tryckfallet över oxygenatorn det vill säga skillnaden mellan trycket före och efter oxygenatorn. Normalt tryckfall över membranen är mmhg (beroende av flöde). Deltatrycket stiger när oxygenatorn börjar trombotiseras. Ska normalt inte vara över 40 mmhg. Om snabbt stigande eller 40 mmhg ska perfusionist kontaktas för eventuellt byte av oxygenator. Larmgränsen är satt till 40 mmhg som standard men kan ändras av perfusionist. Perfusionist kontrollerar dagligen oxygenatorn efter fibrin/koagelpåläggningar. Om pumpen larmar för högt P ska perfusionist kontaktas. P dokumenteras på IVA-kurvan varje timma. SvO2 mäts i venslangen och visar saturationen på venblodet i ECMO:n. Tänk på att detta är ECMO:ns SvO2, beroende på var kanylerna ligger kan värdet skilja sig väldigt mycket från patientens SvO2. SvO2 larmgränser ställs in av läkare eller perfusionist (individuella larmgränser). Om lågt SvO2 meddelas läkare. SvO2 dokumenteras på IVA-kurvan varje timma. Part är trycket efter oxygenatorn. Det påverkas av MAP, diametern på artärkanylen, längden på artärslangen och flödet (som i sin tur beror på varvtalet). Detta värde dokumenteras inte. Bubbellarm Risk finns för luftinträde i systemet t.ex. om venkanylen åker ut. Vid massivt luftinträde på vensidan hörs luft i systemet, framförallt i oxygenatorn och flödet (LPM) kommer att sjunka. Om inget flöde i ECMO:n följ akutrutiner (se Bilaga 1). Trycksidan i systemet, efter pumpen, är den mindre farliga sidan vad gäller luftinträde. Om artärkanylen åker ut sprutar blod ut. Dock som en säkerhetsåtgärd finns en kombinerad bubbelvakt/flödessensor placerad på artärsidan. Om bubbelvakten detekterar luft kommer en varningssignal och ett varningsmeddelande Arteriell bubbla identifierad. Kontakta perfusionist omedelbart. Strömförsörjning Cardiohelp Styrenheten ska vara ansluten till prioriterad nätström. Perfusionist ansvarar för anslutning av enheten. Sjuksköterska kontrollerar en gång/pass att lysdiod elnät lyser grönt och att stickproppsymbol finns på pekskärm (Figur 1). Om inte kontaktas perfusionist. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 10 (av 36)
11 ROTAFLOW Rotaflow är en enklare styrenhet och man kan använda enheten både med och utan oxygenator. Centrifugalpumpen sitter monterad på en arm och efter denna kan en oxygenator kopplas in i kretsen. Eftersom den även fungerar utan oxygenator används den ofta vid t.ex. BiVAD. På styrenheten kan man justera varvtalet och blodflödet presenteras men inga tryck mäts, dock finns bl.a. larm för lågt blodflöde. Detta larm ställs in av perfusionist 0,5-1 liter lägre än uppmätt flöde. Följande mätvärden presenteras: Varvtalet (RPM=revolutions per minut) justeras med hjälp av ratten på kontrollenheten. Varvtalet ställs in på ett värde mellan RPM. Varvtalet är konstant vilket betyder att pumpen använder samma varvtal hela tiden för att dra blod från patienten via venslangen och sedan ge tillbaka det till patienten igen via artärslangen. RPM dokumenteras på IVA-kurvan kl. 06 och vid ändring. Varvtalet ställs in genom att trycka in reglageratten och mycket försiktigt skruva på den. Justeringar av varvtal är en uppgift för läkare och perfusionist. Flödet (LPM=liter per minut) är det uppmätta blodflödet och detta varierar beroende på vilket varvtal som ställts in, kanyldiameter, kanyllängd, blodtrycken vid ven och artärkanylerna samt fyllnad. Flödet kan hållas så lågt som 2 liter/minut om patienten är väl antikoagulerad. Vid lägre flöde finns risk för koagelbildning i ECMO-systemet. LPM dokumenteras på IVA-kurvan varje timma. Vid flöden under 2 liter/minut eller mycket fluktuerande meddelas läkare. Om flödesmätaren inte kan registrera blodflöde kommer ett s.k. SIG-larm (signallarm). Kontakta alltid perfusionst vid SIG-larm. Då denna enhet inte mäter tryckfallet över oxygenatorn, P, kontrolleras blodpump och oxygenator efter fibrin/koagelpåläggningar av sjuksköterska 1 gång/pass. Om detta finns meddelas läkare och perfusionist. Även perfusionist gör dagliga kontroller. Strömförsörjning Rotaflow Styrenheten ska vara ansluten till prioriterad nätström. Perfusionist ansvarar för anslutning av enheten. Sjuksköterska kontrollerar en gång/pass att symbol elnät lyser grönt (Figur 2). Om inte kontaktas perfusionist. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 11 (av 36)
12 FUNKTION VV-ECMO Venovenös ECMO används vid grav respiratorisk svikt. En venkanyl placeras på vensidan och via venslangen förs blodet till blodpumpen och vidare till oxygenatorn där blodet syresätts och koldioxid extraheras. Via artärslangen pumpas blodet tillbaka till patienten och till den venösa cirkulationen. Kanylering sker via vena jugularis interna och vena femoralis, alternativt dubbellumenkanyl via vena jugularis interna. VV-ECMO ger således inget cirkulatoriskt stöd. Det grundläggande målet är att syresätta så stor volym blod varje minut att den totala syretillförseln till blodet blir tillräckligt hög, i förhållande till patientens syreförbrukning. Detta åstadkoms genom att försöka syresätta det mesta av blodet innan det flödar vidare till lungkretsloppet. Det finns dock två stora problem som minskar VV-ECMO:ns effektivitet. Dels kan inte den kanyl (venkanylen) som ska suga upp allt blod göra det, vilket skapar en shunt där icke syresatt blod flödar direkt till höger kammare. Dessutom kommer redan syresatt blod att sugas in i ECMO:n en andra gång, så kallad recirkulation, vilket minskar ECMO:ns effektivitet ytterligare. Oförmågan vid en VV-ECMO att ge adekvat arteriell saturation kan bero på för lågt flöde genom ECMO kretsen, vilket gör att för lite blod syresätts, eller för mycket recirkulation. Detta händer när kanyllägena är dåliga och/eller blodflödet högt, och sammantaget smiter då relativt stora mängder av icke syresatt blod förbi till höger kammare. Även vid bra läge på kanylerna och när recirkulationen är låg kommer alltid viss del av blodet att shuntas förbi höger förmak utan att syresättas. Man får därför acceptera en lägre arteriell saturation än annars. När patientens lungor tillfrisknar, och därmed bidrar mer till syresättningen av blodet, kommer saturationen att förbättras. Eftersom syretillförseln inte bara beror på saturationen utan även Hb och hjärtminutvolym, kan dock ett lite högre Hb och bra hjärtminutvolym hålla syretillförseln adekvat trots den lägre saturationen. Behandlingstid är begränsad men kan i vissa fall pågå i månader. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 12 (av 36)
13 KANYLERING Översikt av kanylering vid respiratorisk svikt Dubbellumenkateter (Avalon ) En dubbellumenkateter (Avalon ) drar och ger blod i samma kanyl. Kanylen drar blod från v cava inferior och superior, samt ger tillbaka i höger förmak. Punktionskärl är oftast i v jugularis interna på höger sida. Viktigt att katetern ligger så att den arteriella jet:en blir riktad mot tricuspidalisöppningen. Rätt rotation är när kateterns artärdel är riktad mot örat. Med en dubbellumenkateter förväntas en bättre syresättning än vid tvåkanylskanylering. Risker/Problem: Låg saturation beroende på att för liten del av blodet som passerar in till hjärtat syresätts, på grund av för lågt blodflöde i ECMO:n. Kateterns läge kan ändras och om jet:en då inte riktar mot trikuspidalisöppningen ökar recirkulationen markant. Om katetern dislocerar och spetsen, som ska ligga i v cava inferior, hamnar i höger kammare skulle den kunna punktera hjärtväggen och orsaka en tamponad. Risk för cava superior syndrom (försämrat venavflöde från övre kroppshalva) om stor kateter på liten patient. Tvåkanylskanylering Två kanyler är inlagda, en i v cava superior och en i v cava inferior, blod dras ut ur den ena och ges tillbaka i den andra. Punktionskärl är oftast v jugularis interna och v femoralis på höger sida. Man kan välja att dra blodet uppåt (via v cava superior) eller nedåt (via v cava inferior). Vid bra läge på kanylerna kan man lyckas syresätta ca 75 % av blodet innan det åker in i höger kammare. Detta gör att man kan förvänta sig en saturation på % i höger kammare. Risker/Problem: Låg saturation beroende på att för liten del av blodet som passerar in till hjärtat syresätts, på grund av för lågt blodflöde i ECMO:n men man riskerar att öka recirkulationen om man ökar flödet för mycket. Denna typ av kanylering ger mer problem med recirkulation än när en dubbellumenkateter (Avalon ) används. Hur de två kanylerna ligger i förhållande till varandra är avgörande för behandlingen. T.ex. om kanyler ligger nära varandra ökar recirkulationen. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 13 (av 36)
14 Perifert kanylerad VA-ECMO vid respiratorisk svikt Patienter med grav respiratorisk svikt kan få sekundär cirkulatorisksvikt varför man ibland inte vågar lägga dem på VV- ECMO-primärt utan väljer då en VA-ECMO. När dessa patienter återfår sin cirkulation återhämtar sig hjärtat medan lungorna fortfarande har mycket dålig funktion. Dessa patienter löper mycket stor risk att få ett s.k. Harlequin syndrom. Detta syndrom innebär att det blod som det relativt pigga hjärtat pumpar genom lungorna, som inte syresätter blodet alls, kommer desaturerat att perfundera övre kroppshalvan. Undre kroppshalvan blir väl syresatt av blodet som gått genom ECMO:n, m.a.o. hypoxisk övre kroppshalva samtidigt som nedre kroppshalva är väl syresatt. Ett Harlequinsyndrom åtgärdas genom att lägga en venoarterio-venös ECMO (VAV-ECMO) eller, om hjärtat klarar perfundera kroppen, byta till VV-ECMO. Risker/Problem: Övre kroppshalvan perfunderas av desaturerat blod och därmed stor risk för både coronar och cerebral ischemi. VAV ECMO Om patienten, förutom sin grava respiratoriska svikt även har cirkulatorisk svikt kan omkoppling till en veno-arterio-venös ECMO (VAV-ECMO) vara bra. Ingången till VAV-ECMO är oftast: En patient på VV-ECMO som utvecklar cirkulatorisk svikt ändras till en VAV-ECMO genom att kretsen utökas med en artärkanyl i a femoralis. En patient på VA-ECMO som utvecklar grav respiratorisk svikt och Harlequin syndrom ändras till en VAV-ECMO genom att utöka kretsen med ytterligare kanyl i v cava. Blod dras via en venkanyl i v cava inferior och ges tillbaka i v cava superior (vilken syresätter blodet innan det kommer till de icke fungerande lungorna) och a femoralis (som ger cirkulatoriskt stöd). På detta sätt får patienten ett partiellt cirkulatoriskt stöd samtidigt som blodet som passerar höger kammare syresätts. Risker/Problem: Flödet som går i VV-respektive VA-delen kan behöva styras genom att försnäva ena skänkeln något. Flödet mäts alltid med separat flödesmätare. Utöver de problem som vid enbart VV-ECMO har vi de problem som en perifert kanylerad VA-ECMO kan medföra (Var god se del om VA-ECMO). Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 14 (av 36)
15 FUNKTION VA-ECMO OCH VAD Patienter som har så påverkad cirkulation att man bedömer att de har minuter kvar att leva kan återfå sin cirkulation med hjälp av en VA-ECMO. En venkanyl placeras på vensidan och blod dras från höger förmak, via venslangen, till blodpumpen och vidare till oxygenatorn där blodet syresätts och koldioxid extraheras. Via artärslangen pumpas blodet sedan tillbaka till patienten, till den arteriella cirkulationen. Patienten får då både respiratoriskt och cirkulatoriskt stöd. Det blod som inte går via ECMOsystemet passerar vidare till lungkretsloppet, vilket betyder att hjärtat måste pumpa en viss del av hjärtminutvolymen. Det grundläggande målet är att syresätta blodet och att upprätthålla patientens cirkulation tills hjärtfunktionen har återhämtat sig eller en långtidsassist lagts inför en transplantation. Perifer kanylering är ofta ingångskanyleringen på de flesta patienter. Patienter som inte klarar återta sin cirkulation efter en hjärtoperation får istället kanyler lagda direkt till hjärtat, detta kallas central kanylering. Vid komplikationer och då man önskar avlasta höger och vänster kammare var för sig eller bara en av dem, väljs kanyleringar som beskrivs närmare under rubrik Översikt av kanylering vid cirkulatorisk svikt. Behandlingstid vid VA-ECMO och korttids VAD är begränsad till någon vecka. Om isolerad vänsterkammarsvikt upptäcks under ECMO-behandlingen kan en långtids LVAD (HeartMate 3) anläggas efter att patienten blivit godkänd för transplantation. Om patient med biventrikulär svikt blir godkänd för transplantation anläggs en långtids BiVAD (Excor). För ytterligare information se rutindokument MCS- HeartMate 3 och MCS- Excor. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 15 (av 36)
16 KANYLERING Översikt av kanylering vid cirkulatorisk svikt Perifert kanylerad VA ECMO När man snabbt behöver starta VA-ECMO kanyleras oftast vena och arteria femoralis, eftersom de är stora kärl och ofta ganska lätta att hitta. Eftersom blodet dras från höger förmak och ges tillbaka i a femoralis får man ett flöde i retrograd riktning i aorta. Den blodvolym som inte går via ECMO-systemet passerar vidare till lungkretsloppet och som vänster kammare pumpar vidare i aorta. Blodflödet från det slående hjärtat och ECMO-flödet möts i aorta. Det föreligger m.a.o. en dubbel cirkulation där ECMO:n och hjärta/lungor perfunderar och syresätter olika delar av kroppen. För att kunna ta hand om dessa patienter måste man förstå den dubbla cirkulationen och vilken del av kroppen som hjärtat respektive ECMO:n perfunderar: Större delen av kroppen perfunderas och syresätts av ECMO:n. Blodet som hjärtat slår ut, vilket är syresatt av lungorna, perfunderar coronarer, hö arm och hjärnhalva. I hur stor utsträckning beror på hur mycket hjärtat slår ut, se Hjärtats & lungornas perfusionsområde s. 27. Om hjärtat inte slår ut alls perfunderas och syresätts hela kroppen av ECMO:n. Det retrograda ECMO-flödet innebär en ökad belastning för vänsterkammaren eftersom vänsterkammaren måste slå ut mot ett konstant högt afterload. Om den inte klarar det stasas blodet i lungkretsloppet, kraftigt förhöjda tryck byggs upp och orsakar lungödem, Dödens cirkel Risk vid ECMO lungblödning och lungdestruktion. Vidare Grav VK-svikt Högt afterload fylls vänster kammare successivt och kan bli Överutspänd VK Överutspänd som ej slår ut/ VK överutspänd med kammarmuskeldestruktion som slår ej ut slår dåligt ut/ Högt PCWP Destruktion Slår ut dåligt VK som följd. Även om hjärtat orkar att slå ut Lungödem/destruktion men med kraftigt förhöjda fyllnadstryck (wedgetryck (PCWP)) kan lungorna Lågt po2 från hjärtat Lågt po fortfarande skadas. Blodet som kommer från 2 till coronarer hjärtat blir då dåligt syresatt och kan ge Låg po 2 till hjärna ischemi i de organ det perfunderar (coronarer, höger hjärnhalva). Denna onda cirkel kallas för dödens cirkel. SK-kurs Bengt Redfors Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 16 (av 36)
17 Ytterligare ett problem är att när blod står stilla i lungor, hjärta och aortarot är risken mycket stor att detta organiseras till stora tromber, om inte antikoagulationen är tillräcklig. För att undvika dödens cirkel och trombbildning kan man ge inotropi, för att hjälpa hjärtat att pumpa blodet vidare, och lägga en aortaballongpump för att minska hjärtats afterload. Om detta inte räcker får man antingen byta till en kanylering där man även suger blod från vänster sida av hjärtat eller lägga en Impella. Risker/Problem: Dödens cirkel om vänster kammare inte klarar slå ut med låga fyllnadstryck. Även stor risk för tromber i lungor, hjärta och aortarot om stillastående blod. Cirkulationen i benet kan påverkas om a femoralis blir komprimerat distalt om artärkanylen. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 17 (av 36)
18 Centralt kanylerad VA ECMO A B Om patientens hjärta inte klarar ta över cirkulationen efter ECC kan centralt kanylerad VA- ECMO hålla patienten vid liv. Man kanylerar då höger förmak och aorta ascendens i operationssåret. Kanylerna kan antingen tunnelleras så att sternum kan slutas eller läggas mellan sternumhalvorna med öppet sternum som följd. Vid central kanylering används antingen en artärkanyl som ligger med spetsen distalt i aortabågen (figur A) eller med spetsen strax ovan klaffplanet (figur B). Kanylspetsens läge är avgörande för vad ECMO:ns flöde kommer att syresätta. Risker/Problem om kanylspetsen distalt i aortabågen: Blodet från ECMO:n kommer företrädesvis gå till vänster kroppshalva och aorta descendens. Blodet som hjärtat slår ut kommer, på samma sätt som vid perifert kanylerad VA-ECMO, perfundera coronarer, hö arm och hjärnhalva, till grad beroende på hur mycket hjärtat slår ut. Vid denna kanylering får man således oftast en dubbel cirkulation på samma sätt som vid perifer, med de risker detta innebär. Risker/Problem om kanylspetsen ovan klaffplanet: Blodet från ECMO:n kommer att mixas med det som hjärtat slår ut. Man får då en artärcirkulation. Samma risker för utspänd vänsterkammare och trombbildning i hjärtat som vid perifert kanylerad. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 18 (av 36)
19 Centralt kanylerad VA ECMO med vänster förmaksvent Som vid centralt kanylerad VA-ECMO men man har kompletterat med en extra kanyl i vänster förmak. Denna vänstersidiga avlastning väljs om vänster förmak och kammare är utspända, det är ödem på lungröntgen och/eller patienten har högt wedge. Blod dras nu från både höger och vänster förmak och på så vis undviks stas av blod i lungorna vilket leder till låga fyllnadstryck på vänster sida och lungödemet resorberas. Risker/Problem: Eftersom blodet sugs från vänster förmak kommer endast lite blod till vänster kammare och blodet där riskerar att bli stillastående och trombotiseras. Av denna anledning önskvärt att vänster kammare klarar att slå ut. Även risk för att vänster förmakskanyl suger fast och att det bildas tromber i kanylen som sedan kan släppa och åka in i ECMO-kretsen och potentiellt ockludera oxygenatorn. Det är därför viktigt att ha flödesmätare på denna venslang för att säkerställa att det är ett flöde i kanylen. Om artärkanylen ligger med spetsen distalt i aortabågen kan man få en dubbel cirkulation. Se rubrik Centralt kanylerad VA-ECMO s 17. BiVAD med vänster förmakskanyl När både höger och vänster kammare sviktar (biventrikulär svikt) kan man hjälpa höger kammare med en RVAD och vänster kammare med en LVAD; tillsammans kallas detta BiVAD. RVAD-kretsen ersätter högerkammarfunktionen genom att dra blod från höger förmak och ge tillbaka i truncus pulmonalis. LVAD-kretsen ersätter vänsterkammarfunktionen genom att dra blod från vänster förmak och ge tillbaka i aorta. Oxygenatorn kan avvecklas om patienten har en adekvat lungfunktion, eftersom allt blod går genom lungorna. Risker/Problem: Eftersom LVAD:en drar blod från förmaket finns det risk för stillastående blod i vänster kammare med trombbildningsrisk. Då vi har två kretsar att ta hänsyn till är det viktigt att volymerna som kretsarna pumpar är i harmoni. Om för högt flöde i RVAD:en i förhållande till LVAD:en, klarar kretsen på vänster sida inte av att pumpa undan allt blod. Man kommer få stasat blod på hjärtats vänstersida med högt wedgetryck och risk för lungödem som följd. Som regel ställs en lägre minutvolym in på högerkretsen för att undvika överbelastning av vänster hjärthalva. Om för högt inställd LVAD finns risk för fastsugning. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 19 (av 36)
20 BiVAD med vänster kammarkanyl När både höger och vänster kammare sviktar (biventrikulär svikt) kan man hjälpa höger kammare med en RVAD och vänster kammare med en LVAD; tillsammans kallas detta BiVAD. RVAD-kretsen ersätter högerkammarfunktionen genom att dra blod från höger förmak och ge tillbaka i truncus pulmonalis. LVAD-kretsen ersätter vänsterkammarfunktionen genom att dra blod från vänster kammare och ge tillbaka i aorta. Oxygenatorn kan avvecklas om patienten har en adekvat lungfunktion, eftersom allt blod går genom lungorna. Eftersom blod nu dras från vänster kammares apex har man inget blod som står stilla och riskerar att trombotiseras akut. Vänster kammare är helt avlastad. Ofta har dessa patienter EXCOR-kanyler. Efter att patienten har stabiliserat sig byter man från korttidsassist till EXCOR-pumpar. Var god se rutindokument MCS - EXCOR. Risker/Problem: Då vi har två kretsar att ta hänsyn till är det viktigt att volymerna som kretsarna pumpar är i harmoni. Om för högt flöde i RVAD:en i förhållande till LVAD:en, klarar kretsen på vänster sida inte av att pumpa undan allt blod. Man kommer få stasat blod på hjärtats vänstersida med högt wedgetryck och risk för lungödem som följd. Som regel ställs en lägre minutvolym in på högerkretsen för att undvika överbelastning av vänster hjärthalva. Om för högt inställd LVAD finns risk för fastsugning. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 20 (av 36)
21 Temporär LVAD LVAD ersätter vänster kammares funktion. En temporär LVAD kan kanyleras på flera olika sätt. Blodet kan dras från vänster förmak eller från vänster kammare och ges tillbaka i aortaroten eller i arteria femoralis. En oxygenator kan läggas till i kretsen om lungfunktionen är dålig. Utöver temporär LVAD finns LVAD som långtidsassist (HeartMate 3). Risker/Problem: Den mest överhängande risken vid behandling med LVAD är att patienten utvecklar högerkammarsvikt. Högerkammaren har varit van att arbeta med en stor utspänd vänsterkammare bredvid sig. När vänster kammare avlastas kan därför höger kammare få en annan form som försämrar dess pumpförmåga. Generella riktlinjer säger att septum fortsatt ska bukta svagt in i höger kammare eller vara helt rak för att stötta högerkammaren. Temporär RVAD RVAD ersätter höger kammares funktion och kan läggas om man fått en selektiv grav högersvikt efter hjärttransplantation, implantation av LVAD som långtidsassist eller annan hjärtoperation. En temporär RVAD kanyleras oftast så att blodet dras från höger förmak och ges tillbaka i truncus pulmonalis. En oxygenator kan läggas till i kretsen om lungfunktionen är dålig. Risker/Problem: Den mest överhängande risken vid behandling med RVAD är att vänster kammare ej orkar pumpa undan blodet som RVAD:en ger. Det är därför viktigt att vara medveten om att den totala hjärtminutvolymen från högersidan är RVAD:ens flöde och det högerkammaren självt eventuellt bidrar med. Om patienten även har en grav pulmonell hypertension är det viktigt att vara uppmärksam på PA-trycken, då dessa patienter kan få besvärande lungblödningar av högt tryck i lungkretsloppet. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 21 (av 36)
22 VÅRDPRINCIPER Antikoagulantia Var god se rutindokument MCS-antikoagulantia ECMO & VAD. Alla MCS-system kräver antikoagulation då systemen aktiverar koagulationskaskaden. Det är av yttersta vikt att patienterna är optimalt antikoagulerade med heparin, särskilt med tanke på att blod vid de flesta kanyleringar ofta flödar långsamt genom vissa delar av hjärtat och därmed har stor trombbildningsrisk. Rutinmässigt används heparininfusion 500 E/ml, vilken administreras via sprutpump i CVK eller PVK. Heparin startas efter ordination, 5-7 E/kg/tim, när patienten inte blöder, trombocyter > 45, ROTEM är relativt normalt. APT-tid följs vid heparininfusion var 6:e timme eller var 4:e timme efter ändringar i dos. Antitrombin III förbrukas och behövs för att heparinet ska ha effekt. Avveckling VV-ECMO När lungan börjar återhämta sig kan man stänga av svepgasflödet i oxygenatorn för att se om lungan kan ta över respirationen själv. ECMO blodflödet behöver ej ändras. Om lungan klarar det under några timmar, kan ECMO:n stängas av och ECMO-kanyler dras ut.. VA-ECMO När beslut om fortsatt behandling har tagits kan det bli aktuellt att avveckla ECMObehandlingen. Man weanar ECMO:n genom att sakta skruva ner blodflödet i ECMO:n samtidigt som man ger patienten hjärtstöd i form av inotropi och ofta även aortaballongpump. När man ser att hjärtat kan ta över cirkulationen klampas kanylerna på ECMO:n varefter den stängs av. Kanylerna kan sedan antingen dras ut med efterföljande femostopbehandling eller så avlägsnas artärkanylen öppet kirurgiskt. Infektionsprofylax Var god se rutindokument Antibiotikaprofylax. Infektionsrisken ökar med antalet perforationer i huden. Antiseptiskt handhavande är av stor vikt. Vid kanyler i ljumsken är risken för infektion, pga. hudfloran stor. Operationssår, dränage, kanyleringsställen och infarter inspekteras dagligen. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 22 (av 36)
23 Förberedelse inför mottagande av patient IVA-säng Aktiv värmebefuktning via respirator INVOS 4 kanaler om perifert kanylerad VA-ECMO annars 2 kanaler. (INVOS hjärna behövs oftast inte på vakna patienter) Saturationsmodul (blå) för saturationsklämma på tå vid perifert kanylerad VA-ECMO och VAV-ECMO Om PA-kateter övervakningsutrustning Vigilance alt. HemoSphere Förbered för att ta ECMO-prover (se LabBest flik P2: ECMO-inläggning 1+2) Kontrollera att det finns blodgruppering och giltig bastest Checklista för korttidsassister och eventuellt checklista för IABP Provtagning Förutom de av läkare ordinerade prover tas följande prover: Inkomsprover vid start av ECMO LPK, TPK, APTT, PK, Antitrombin, Fibrinogen, Kreatinin, Urea, CRP, PCT, Mg, Ca, Fosfat, ASAT, ALAT, ALP, Bil, Amylas, Albumin, TNT, NSE, S-100, HbS Ag, HIV, Hepatit C Dagligen APTT. Vid kontinuerlig heparininfusion var 6:e timme eller var 4:e timme efter ändringar i dos. Antitrombin Två gånger/vecka (mån & tors) ROTEM Plasma-Hemoglobin (Fritt Hb) Odling (blod, urin och luftvägssekret). Provtagning vid E-CPR enligt Hjärtstoppsjournal NSE S-100 Plasma-Hemoglobin (Fritt Hb) Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 23 (av 36)
24 Skötsel och omläggning av ECMO-kanyler Fixation av kanyler är viktigt. Patienterna är ofta övervätskade och svullna när kretsen anläggs och när patientens status sedan förbättras och svullnaden avtar ökar risken för att sutureringen av kanylerna släpper. Detta medför en ökad risk för att läget ändras och i värsta fall att kanylen åker ut. Varje pass kontrolleras suturering av kanyler och att t.ex. Grip-Lok och ECMO-Fix sitter fast på patientens hud och är förankrade runt ECMO-kretsens slangar. För att ha bra översikt av kanylläget används transparenta förband. Även benperfusionskatetern kontrolleras en gång/pass. Kontakta läkare om du misstänker att någon kanyl sitter löst eller om det blöder runt kanyl. Kanyler och benperfusionskateter får inte knickas och i möjligaste mån ska de vara synliga. Rengöring och byte av förband två gånger/vecka (förslagsvis måndag och torsdag) eller vid behov. Omläggning av kanyler sköts av patientansvarig sjuksköterska och undersköterska. Det krävs att man är två personer då en person ansvarar för att kanylläget är oförändrat. Följ rutindokument MCS- ECMO-kanyler, skötsel och omläggning. Om patienten har Excor-kanyler sköts omläggning och dokumentation (MCS-sårjournal) av VAD-koordinator. Transport av patient Vid transport av patient kontaktas alltid perfusionist. Benperfusionskateter 5 personer krävs för transport av ECMO-patienter Resp EKG M edi cin SÄNG ECMO Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 24 (av 36)
25 OMVÅRDNAD VV-ECMO Andning Målet är att syresätta så mycket blod som möjligt i ECMO-kretsen så att den totala syretillförseln till blodet blir tillräckligt hög, i förhållande till patientens syreförbrukning. Blodflödet i ECMO:n optimeras så att tillräckligt mycket av blodet blir syresatt, dock är P- ven oftast begränsande för flödet. Vid ECMO finns två sätt att syresätta och vädra ut CO2; via lungorna och via oxygenatorn. Patienten behöver inte nödvändigtvis vara intuberad och ventilerad för att behandlas med ECMO. Då patienten är intuberad används en så lungprotektiv ventilation som möjligt (t.ex. låg andningsfrekvens, låga topptryck, eventuellt förlängd inspirations tid, lågt FiO2 i respirator). Undvik därför kraftig rekrytering och sträva efter ett PEEP som håller lungan öppen men inte skadar lungan. Höjd huvudända, lägesändringar inklusive bukläge är viktigt för att optimera lungorna. Vissa patienter kan extuberas annars övervägs tidig tracheostomi för att kunna väcka patienten. Vid VV-ECMO får man acceptera en lägre arteriell saturation än annars. När lungornas funktion förbättras kommer man se en förbättring av den arteriella satureringen. Målvärdet för saturation vid Avalon-kateter: SaO2 >(85 ) 90% Målvärdet för saturation vid två kanyler: SaO2: >80-90% ECMO Blodflöde: Brukar nå upp till 3-3,5 liter/min, beroende på kanylstorlek FiO2: Oftast 100 %, kan sänkas då lågt FiO2 i respiratorn har uppnåtts Svepgasflöde: Justeras så patienten får adekvat utvädring av pco2. Tänk på att patientens andningsdrive påverkas vid justering av svepgasflödet. Vid weaning av VV-ECMO är det okey att sänka FiO2 i ECMO:n och sedan stänga av svepgasflödet. Respirator PEEP: 5-15 cm H2O, tillräckligt högt för att hålla lungan öppen utan att skada den Tidalvolymer: cirka 3 ml/kg, pco2 styrs tillsammans med svepgasflödet i ECMO:n Topptryck: Så låga som möjligt, PEEP + 10 cm H2O eller < 25 cmh2o FiO2: Så lågt som möjligt <50-(60%) Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 25 (av 36)
26 Cirkulation För optimal syretillförsel ska patienterna ha en god hjärtminutvolym. Eftersom ECMO:n inte påverkar cirkulationen sker styrningen av cirkulationen som på patienter utan ECMO. Det är inte helt ovanligt att patienter med VV-ECMO har en cirkulatorisk svikt och är i behov av inotropi. Bedömningen av patientens cirkulatoriska status får vara en sammanvägning av adekvat tagen centralvenös mättnad, INVOS (rso2 = regional oxygensaturation) och UCG. Cerebral rso2 används för cirkulationsmonitorering framför allt på sövda patienter. Eftersom blodet syresätts på vensidan, där vi normalt mäter centralvenös mättnad, kan mätvärdet bli falskt för högt. Läkare kontrollerar på röntgen var CVK-spetsen ligger och värderar efter det om tillblandning av syresatt blod är trolig. Centralvenös mättnad ska hållas adekvat även om artärsaturationen är lägre än vad som accepteras på andra patienter. För optimal syretillförsel skall patienterna ha en god hjärtminutvolym och bra Hb, ca Om det är svårt att nå en tillräckligt bra saturation och centralvenös mättnad kan ett högre målvärde för Hb övervägas ca För att optimera lungorna skall patienterna hållas torra och CVP därmed så lågt som det går. Patienterna får inte ha ett så lågt CVP att ECMO:n suger fast. Om ECMO:n suger fast påverkas saturationen men inte direkt cirkulationen. Daglig vikt. Kontinuerlig temperaturmätning, patienten ska hållas normotempererad om inte annat ordineras. Patientens temperatur regleras med hjälp av värmeväxlaren som är kopplad till oxygenatorn. Recirkulation: ECMO:ns venösa saturation kan vara falskt för hög pga. recirkulation. Jämförelse mellan korrekt tagen centralvenös mättnad och syrgasmättnad i ECMO:ns venslang visar på graden av recirkulation. Saturation i v cava inferior skall vara ca 10 % lägre än i v cava superior om man inte har någon recirkulation. Hb: Eventuellt högre om inte tillräcklig saturation och centralvenösmättnad MAP: >65 70 mmhg CVP: 8 mm Hg Centralvenös mättnad: >60%. Adekvat tagen centralvenös mättnad (läkare ger besked om bästa mätlokal). Artärnål: Alla punktionsställen går bra För omvårdnadsavsnitt Elimination, Hud/Vävnad, Aktivitet/Mobilisering och Sedation/Vakenhetsgrad/Neurologi se respektive avsnitt Omvårdnad gemensamt för VVoch VA-ECMO s. 30. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 26 (av 36)
27 OMVÅRDNAD VA-ECMO Andning Vid ECMO finns två sätt att syresätta och vädra ut CO2; via lungorna och via oxygenatorn. Vid perifer kanylering finns risk att coronarer och hjärna får dåligt syresatt blod om blodet som går via lungor ej är bra syresatt. För att kunna bedöma både lungornas och oxygenatorns syresättning är det viktigt att förstå vilken cirkulation syresättningen mäts ifrån. Vid perifer kanylering samt vid central kanylering med kanylspetsen distalt i aortabågen och då hjärtat slår ut tillräckligt (se Figur 3 s. 27) mäts; blod syresatt av lungorna med blodgas från artärnål i höger arm och saturationsklämma höger hand eller öra blod syresatt av oxygenatorn med saturationsklämma på en tå. När hjärtat inte slår ut alls syresätts hela kroppen av ECMO:n. På TIVA ska dessa patienter alltid ha en artärnål i höger arm, saturationsklämma höger hand eller öra och på en tå. Vid central kanylering med kanylspetsen ovan klaffplanet blandas blodet från ECMO:n och hjärtat. Vi behöver då inte ta hänsyn till var blodgasen är tagen och FiO2 justeras i ECMO:n. Vid korttids-vad när en oxygenator inte används i kretsen, styrs patientens gasutbyte helt av lungorna. Vid dessa tillfällen används våra generella riktlinjer för andningsvård. Höjd huvudända, lägesändringar inklusive bukläge är viktigt för att optimera lungorna. ECMO FiO2: SaO 2 från del av kropp försörjd av ECMO 95% Vid perifer kanylering och centralt kanylerad med artärkanylens spets distalt i aortabågen mäts oxygenatorns syresättning från pulsoxymeter på valfri fot. Vid övrig kanylering kan mätning utföras från alla lokaler. Svepgasflöde justeras i kombination med minutvolymen på respiratorn så patienten får adekvat utvädring av pco2. Tänk på att patientens andningsdrive påverkas vid justering av svepgasflödet. Vid VA-ECMO får svepgasflödet aldrig stängas av eftersom större delen av kroppen då blir helt hypoxisk! Respirator FiO2: SaO2 från hjärt- och lungförsörjt område 95 % Vid perifer kanylering och centralt kanylerad med artärkanylens spets distalt i aortabågen och då hjärtat slår ut tillräckligt mäts lungornas syresättning på höger hand. FiO2 korrigeras i respiratorn. OBS: När hjärtat slår ut minimalt perfunderas endast coronarer med blod från hjärtat och dess syresättning kan vi inte mäta. Vid dessa tillfällen ska man undvika att sänka FiO2 i respiratorn för mycket. Vid centralt kanylerad med artärkanylens spets ovan klaffplanet justeras FiO2 i ECMO:n. Använd lungprotektiv ventilation med låga topptryck (<25-28 cm H2O), PEEP anpassat till patienten och inte för högt FiO2 i respiratorn, men inte till priset av att blodet som syresätts av lungorna blir dåligt syresatt. pco2 styrs tillsammans med svepgasflödet i ECMO:n Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 27 (av 36)
28 Cirkulation VA-ECMO ger ett cirkulationsstöd, dock inte ett stöd för hjärtat eftersom det retrograda ECMO-flödet ökar belastningen för vänster kammare. Det är därför mycket viktigt att ha uppmärksamhet på att hjärtat orkar slå ut (dvs. pumpar ut/tömmer sig) med låga fyllnadstryck och att det perfunderas av blod med god syresättning. Om inte löper man stor risk för komplikationer från hjärta och lungor, se Dödens cirkel s. 15. Tecken på att vänster kammare slår ut: Pulsationer på artärkurvan som ett tecken på att aortaklaffen öppnar sig. Artärkurvan kan ha ett flackare utseende beroende på hjärtats pumpförmåga. OBS: Vid samtidig aortaballongpump är artärkurvan pulsativ av ballongpumpens diastoliska vågor. Man kan behöva pausa ballongpumpen för att se hjärtats systoliska pulsationer. Pulsativ PA-kurva som visar att höger kammare orkar pumpa blod till lungkretsloppet. Om farligt högt tryck i lungorna orkar inte högerkammaren pumpa över blod. Att endtidalt CO2 finns. Blir knappt eller inte alls mätbart då stillastående blod och inget nytt blod kommer till lungorna. Blandvenös syrgasmättnad visar adekvat värde. Om stillastående blod i lungorna blir blandvenös mättnad orimligt hög eftersom blodet får syre till sig med varje andetag. Om vänsterkammaren inte slår ut ska läkare informeras! Medelartärtryck (MAP) är av stor betydelse och bör ligga mellan mmhg för att säkerställa adekvat perfusionstryck, men med ett så lågt afterload som möjligt för att underlätta för vänsterkammaren. Inotropi kan behövas. Aortaballongpump kan också hjälpa för att minska hjärtats afterload. Om detta inte räcker kan man utöka behandlingen med en kanyl som avlastar vänster hjärthalva eller lägga en Impella. Vid perifert kanylerad och centralt kanylerad med kanylspetsen distalt i aortabågen föreligger en dubbel cirkulation; hjärta/lung- respektive ECMOcirkulationen. Att förstå vad som perfunderar vad är avgörande för att kunna tyda provsvar rätt och vidta rätt åtgärder. När hjärtat slår ut perfunderas områden, i vilken utsträckning beror på hur mycket hjärtat slår ut (Figur 3), med blod syresatt av lungorna. Större delen av kroppen får blod syresatt av ECMO:n. Om hjärtat inte slår ut alls perfunderar ECMO:n hela kroppen. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 28 (av 36)
29 Vid centralt kanylerad med kanylspetsen ovan klaffplanet blandas blodet i aortaroten och då kan de olika flödena ses som ett. Man får då en artärcirkulation, dock risker för utspänd vänsterkammare och trombbildning i hjärtat och lungor. För att övervaka cerebral cirkulation används INVOS (rso2 = regional oxygensaturation). Cirkulationsmonitorering används framför allt på sövda patienter. Initialt vid alla typer av kanyleringar om patienten inte är helt vaken. Normalt förekommer stora svängningar, följ trend. Behövs inte på helt stabila och vakna patienter. Cirkulationen i benet kan påverkas om a femoralis blir komprimerad distalt om artärkanylen. Oftast används benperfusionskanyl för att särkerställa cirkulationen och undvika ischemi i artärkanylsbenet. Vid perifert kanylerad VA-ECMO placeras INVOS-sensorplattor på båda benen (lateralt om skenbenet) för att övervaka cirkulationen. Daglig vikt. Kontinuerlig temperaturmätning, patienten ska hållas normotempererad om inte annat ordineras. Patientens temperatur regleras med hjälp av värmeväxlaren som är kopplad till oxygenatorn. ECMO Blodflöde: Ställs in så det tillsammans med hjärtat ger SvO2 över (60 )65%. Patient Hb: eventuellt högre om problem med cirkulation MAP: mmhg. OBS: Viktigt att MAP inte är högre, om inte annat ordinerats, då detta ökar vänsterkammarens afterload! CVP: 10 mm Hg. Ett högt CVP kan vara tecken på allvarlig komplikation t.ex. högersvikt, tamponad eller dåligt dränage till ECMO:n PCWP: <20 mm Hg för att undvika lungödem SvO2: >60-65%. Mäts i Swan Ganz-kateter om blodflöde genom hjärtat. Om stillastående blod blir detta värde felaktigt. Artärnål: Vid perifer kanylering ska patienten om möjligt ha artärnål i höger a radialis. Vid central kanylering med kanylspetsen ovan klaffplanet är alla lokaler ok. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 29 (av 36)
30 OMVÅRDNAD GEMENSAMT VID VV- OCH VA-ECMO Elimination Patienter med ECMO och VAD skall hållas relativt torra för att minska risk för att lungor och övriga organ får ödem. Daglig vikt. Minskad diures kan vara tecken på hypovolemi, för lågt MAP, nedsatt njurfunktion eller tamponad. Det är dock vanligt med njursvikt i samband med ECMO-behandling och CRRT kan behövas. CRRT kan kopplas till Cardiohelps oxygenator. Följ TIVA s rutiner för till och frånkoppling av CRRT till Cardiohelp. Hud/Vävnad Använd IVA-säng med antidecubitusmadrass. Förebygg tryckrelaterade skador med hjälp av avlastande åtgärder. Lägg kompresser på utsatta ställen mellan ECMO-slangar och hud. Kontrollera kontinuerligt områden utsatta för konstant tryck såsom sacrum, bakhuvud, armbågar, hälar och hud under slangar. Patienten är ofta lättblödande på grund av heparinisering och koagulationsrubbningar, varsamhet är därför viktig i samband med omvårdnad. Aktivitet/Mobilisering Höjd huvudända med 30 grader och täta vändningar är utgångsläget, men beroende av patientens tillstånd. Vid vändning och lyft måste en person ha kontroll på ECMO-slangar och kanyler. För att minska risken för respiratoriska komplikationer är det viktigt att börja med lägesändringar och eventuellt bukläge så tidigt som möjligt. Mobilisering och sjukgymnastik tidigt för att bibehålla funktionsförmåga. Inför mobilisering ska läkare kontaktas då mobilisering är ett riskmoment och vid mer avancerad lägesändring, t.ex. bukläge ska detta göras i samråd med läkare. Innan mobilisering se till att kanyler är ordentligt fixerad samt efter lägesändring att patienten inte ligger hårt på någon kanyl eller ECMO-slang. Rekommenderas att 5 till 6 personer medverkar då patienten ska vändas i respektive ur bukläge. En person måste ha kontroll på ECMO-kanyler och slangar. Vid ett eventuellt pumplarm i samband med mobilisering ska patienten läggas ner i sängen och eventuellt tippas. Efter detta utreder man orsak till larm. Vanligast är att patienten är hypovolem och kanylen sugit fast men även kanylpositionen kan ha ändrats. Sedering/Vakenhetsgrad/Neurologi När patienten är sederad utförs pupillkontroller en gång/pass för tidig upptäckt av neurologisk komplikation. Om patientens tillstånd tillåter ska daglig väckning utföras för kontroll av patientens neurologiska status. Ska hållas vakna i möjligaste mån och målet är att ha en så vaken patient som möjligt. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 30 (av 36)
31 ANSVARSFÖRDELNING Läkare har det medicinska ansvaret för behandlingen. Perfusionist har det tekniska ansvaret för ECMO-apparaten. Sjuksköterska Ansvarar för omvårdnaden av patienten. Veta vilka omvårdnadsaspekter som är speciella vid MCS Att observation och dokumentation utförs enligt riktlinjer och rutiner Förväntas ha kunskap om vilka komplikationer som kan uppstå Att identifiera avvikelser i pumpens funktion och kunna avgöra när läkare respektive perfusionist ska tillkallas Känna till de vanligaste larmen och kunna tolka dessa Kunna identifiera och ha handlingsberedskap för akuta situationer Undersköterska Veta vilka omvårdnadsaspekter som är speciella vid MCS Hur och vad som ska dokumenteras Notera avvikande parametrar och rapportera till sjuksköterska Handlingsberedskap för akuta situationer DOKUMENTATION Varje timma dokumenteras: Blodflöde (LPM), SvO 2, Pven och ΔP. Kl. 06 samt vid förändring dokumenteras: Varvtal (RPM), svepgasflöde och FiO2 i ECMO:n. Markeras med rött. För varje kanyl öppnas en sårjournal i Melior; Plan för sårbehandling. I PAS-IVA registreras under åtgärder VV-ECMO som ECMO (under respiratoriska systemet) VA-ECMO/LVAD/RVAD/BIVAD som VAD inl och anv av extrakorporeal (under cirkulatoriska systemet) Checklista För att kvalitetssäkra patientvården och underlätta vid kontroll av patient och krets används Checklista patient med korttidsassist (ECMO/LVAD/RVAD/BIVAD). Checklistan är en journalhandling. REFERENS Redfors B. ECMO & VAD Medicinskt omhändertagande. Thorax SU/Sahlgrenska.. Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 31 (av 36)
32 AKUTER Pumpstopp är mycket ovanligt. Vid ett pumpstopp blir blodflödet (LPM) genom pumpen minskat, kan gå ner till några millilitrar och även bli negativt. Anledningarna till att pumpen stannar kan bero på följande: Ocklusion av kanyl eller oxygenator. Massiv luftemboli i pumpen. Trycksensorfel (felaktiga tryckmätningar). Maskinhaveri (t.ex. elfel). Beslut om att handveva är alltid en läkarordination. Att handveva pumpen ska bara göras om man drabbas av ett maskinhaveri eller eventuellt om man får problem med trycksensorer. Se bilaga 2 och 3 för att handveva respektive system för tillvägagångssätt. VV-ECMO och VA-ECMO Vid denna behandling följs akutrutiner som beskrivs i bilaga 1 Akutrutin vid ECMObehandling. VT/VF/asystoli temporär LVAD Pumpen säkerställer cirkulationen Ring narkosjour Efter läkarordination ges rytmstabiliserande läkemedel Defibrillering vid behov (Om patienten inte är medvetslös måste patienten sövas) Pumpstopp temporär LVAD Hjärtlarma och ring perfusionist Följ akutrutiner som vid pumpstopp VA-ECMO enligt A, B och C-alternativ (se bilaga 1) Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 32 (av 36)
33 VT/VF/asystoli temporär RVAD RVAD:en kommer att fortsätta pumpa blod till vänsterkammaren, som har minskad eller förlorad pumpförmåga. Mycket hög risk för lungödem. Troligtvis måste läkare eller perfusionist minska flödet i RVAD:en under pågående hjärtstopp. Hjärtlarma och ring perfusionist Höj till 100% FiO2 i respiratorn Tippa patienten Defibrillering av VT/VF. Pacemaker startas vid asystoli Förbered (ge) Adrenalin 0,01 mg/ml och 0,1 mg/ml Efter läkarordination ges rytmstabiliserande läkemedel Undvik hjärtmassage då kanylerna är centralt kanylerade Pumpstopp temporär RVAD Hjärtlarma och ring perfusionist Följ akutrutiner som vid pumpstopp VA-ECMO enligt A, B och C-alternativ (se bilaga 1) Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 33 (av 36)
34 BILAGA 1: Akutrutin vid ECMO-behandling.AKUT VID ECMO-BEHANDLING. ECMO suger fast intermittent: Tippa patienten och fyll eventuellt Sänk eventuellt varvtalet i Cardiohelp/Rotaflow tillfälligt (detta görs av läkare/perfusionist) Ventrikelflimmer/ventrikeltakykardi/asystoli VV-ECMO: Hjärtlarma Utför sedvanlig A-HLR enligt rutin Ring perfusionist Var aktsam om ECMO-kanyler Pumpstopp VV-ECMO (inget flöde i ECMO:n): Hjärtlarma & ring perfusionist 100% FiO2 i respiratorn Klampa röd slang i ECMO:n Ventrikelflimmer/ventrikeltakykardi/asystoli VA-ECMO: ECMO:n säkerställer cirkulationen Ring läkare Efter läkarordination ges rytmstabiliserande läkemedel Defibrillering av VT/VF. Om patienten inte är medvetslös måste patienten sövas Hjärtmassage vid VA-ECMO: Ok vid perifert kanylerad VA-ECMO Undvik vid centralt kanylerad VA-ECMO Innan hjärtmassage startas försök i stället få hjärtat att ta över cirkulationen med adrenalin. Behandlingen syftar till att patienten själv ska ta över cirkulationen tills dess att ECMO-felet är åtgärdat Pumpstopp VA-ECMO (inget flöde i ECMO:n) A. Pump/oxygenator full med luft: Hjärtlarma & ring perfusionist Klampa röd slang på ECMO:n Kontrollera kanyllägen Tippa patienten 100% FiO2 i respiratorn Förbered (ge) Adrenalin 0,01 mg/ml och 0,1 mg/ml för egen cirkulation Läkare/perfusionist evakuerar luft B. Elfel (Cardiohelp/Rotaflow död), sensorfel Cardiohelp: Hjärtlarma & ring perfusionist Klampa röd slang på ECMO:n Tippa patienten 100% FiO2 i respiratorn Förbered (ge) Adrenalin 0,01 mg/ml och 0,1 mg/ml för egen cirkulation Efter läkarordination starta akutrutin för att handveva eller om sensorfel sätt ECMO:n i C. Inget Global flöde men Override inget av (detta A eller görs B: av Möjliga orsaker: läkare/perfusionist) Tromb i pump Kanyldislokation Tamponad Hjärtlarma & ring perfusionist Kontrollera att kanyler inte dislocerats Sänk varvtalet till 1500 varv/min, öka varvtalet långsamt (detta görs av läkare) Om fortsatt inget flöde gör följande: Klampa röd slang på ECMO:n Tippa patienten 100% FiO2 i respirator Förbered (ge) Adrenalin 0,01 mg/ml och 0,1 mg/ml för egen cirkulation Rutiner för TIVA/SU Framtagen av Pia Watson & Bengt Redfors Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 34 (av 36)
35 BILAGA 2: Handveva Cardiohelp Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 35 (av 36)
36 BILAGA 3: Handveva Rotaflow Giltig version är publicerad på intranätet, ett utskrivet dokument är alltid en kopia. Sida 36 (av 36)
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN MCS, ECMO och VAD - Medicinskt omhändertagande
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13479 su/med 2016-02-24 3 Innehållsansvarig: Bengt Redfors, Överläkare, Läkare thoraxanestesi och intensivvård (benre1) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13479 su/med 2016-02-24 3 Innehållsansvarig: Bengt Redfors, Överläkare, Läkare thoraxanestesi och intensivvård (benre1) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med Rapport enligt SBAR vid operation, intervention på Operation 3
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 22211 su/med 2018-10-19 7 Innehållsansvarig: Marika Hasselby Ingemanson, Avdelningslärare, Sahlgrenska (marin4) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 22211 su/med 2018-10-19 7 Innehållsansvarig: Marika Hasselby Ingemanson, Avdelningslärare, Sahlgrenska (marin4) Godkänd av: Helena Rexius, Verksamhetschef,
Aortaballongpump IABP
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13943 su/med 2016-03-29 3 Innehållsansvarig: Anders Hjärpe, Ivasjuksköterska, Operation 3 Sahlgrenska (andjo16) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13943 su/med 2016-03-29 3 Innehållsansvarig: Anders Hjärpe, Ivasjuksköterska, Operation 3 Sahlgrenska (andjo16) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Håravkortning inför thoraxkirurgiska ingrepp
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 20092 su/med 2017-03-02 3 Innehållsansvarig: Angelica Hardenklo, Operationssjuksköt., Operation 3 Sahlgrenska (angha2) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 20092 su/med 2017-03-02 3 Innehållsansvarig: Angelica Hardenklo, Operationssjuksköt., Operation 3 Sahlgrenska (angha2) Godkänd av: Helena Rexius, Verksamhetschef,
Indikation för Erytrocyter Under ECC Transfundera om Hb <80 g/l, Hct <20% och vensaturation <70%. INVOS <75% av utgångsvärdet.
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 11575 su/med 2018-03-15 6 Innehållsansvarig: Erika Backlund Jansson, Vårdenhetschef, Avdelning 139 Transplantation (eriba3) Godkänd av: Helena Rexius,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 11575 su/med 2018-03-15 6 Innehållsansvarig: Erika Backlund Jansson, Vårdenhetschef, Avdelning 139 Transplantation (eriba3) Godkänd av: Helena Rexius,
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN MCS; Ventricular Assist Device - Anestesi
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 14279 su/med 2018-12-04 11 Innehållsansvarig: Bengt Redfors, Sektionschef, Läkare thoraxanestesi och intensivvård (benre1); Mattias Danielsson, Överläkare,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 14279 su/med 2018-12-04 11 Innehållsansvarig: Bengt Redfors, Sektionschef, Läkare thoraxanestesi och intensivvård (benre1); Mattias Danielsson, Överläkare,
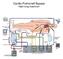
Höger kateterisering och pulmonell hypertension. Johan Holm 2016
 Höger kateterisering och pulmonell hypertension Johan Holm 2016 Selbstversuch in der Mittagspause Werner Forssmann 1929 Indikationer för högerkateterisering Svår hjärtsvikt, transplantationsutredning
Höger kateterisering och pulmonell hypertension Johan Holm 2016 Selbstversuch in der Mittagspause Werner Forssmann 1929 Indikationer för högerkateterisering Svår hjärtsvikt, transplantationsutredning
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 15475 su/med 2018-10-15 6 Innehållsansvarig: Barbro Carlström, Operationssjuksköt., Operation 3 Sahlgrenska (barca5) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 15475 su/med 2018-10-15 6 Innehållsansvarig: Barbro Carlström, Operationssjuksköt., Operation 3 Sahlgrenska (barca5) Godkänd av: Helena Rexius, Verksamhetschef,
Optiflow, högflödesbehandling med grimma (Airvo 2)
 Riktlinje Process: 3.0.2 RGK Styra Område: Respirationsinsufficiens Faktaägare: Christian Granberg, Verksamhetschef Infektionskliniken Fastställd av: Stephan Quittenbaum, Ordförande medicinska kommittén
Riktlinje Process: 3.0.2 RGK Styra Område: Respirationsinsufficiens Faktaägare: Christian Granberg, Verksamhetschef Infektionskliniken Fastställd av: Stephan Quittenbaum, Ordförande medicinska kommittén
Denna rutin gäller för Intensivvårds- och uppvakningsavdelning 343, Område 2, Sahlgrenska Universitetssjukhuset.
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 21230 su/med 2015-06-22 1 Innehållsansvarig: Ann Colliander, Sektionsledare, Intensivvårds- och uppvakningsavdelning (annco5) Godkänd av: Åsa Haraldsson,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 21230 su/med 2015-06-22 1 Innehållsansvarig: Ann Colliander, Sektionsledare, Intensivvårds- och uppvakningsavdelning (annco5) Godkänd av: Åsa Haraldsson,
SIR:s riktlinje för registrering av Thoraxintensivvård
 SIR Ansvariga författare: Sten Walther, Göran Karlström, Caroline Mårdh Version: 7.0 Fastställd: 2011-06-30 Gäller från: 2011-06-30 SIR:s riktlinje för registrering av Thoraxintensivvård För hjärtopererade
SIR Ansvariga författare: Sten Walther, Göran Karlström, Caroline Mårdh Version: 7.0 Fastställd: 2011-06-30 Gäller från: 2011-06-30 SIR:s riktlinje för registrering av Thoraxintensivvård För hjärtopererade
akut hjärtsvikt Termin 5 2008 Per Kvidal MLA Svikt&VOC-enheten Kardiologkliniken Akademiska Sjukhuset
 akut hjärtsvikt Termin 5 2008 Per Kvidal MLA Svikt&VOC-enheten Kardiologkliniken Akademiska Sjukhuset Hemodynamik - begrepp & normalvärden i vila SVC = superio vena cava Sat 70 AO Sat 95% PA Sat 70
akut hjärtsvikt Termin 5 2008 Per Kvidal MLA Svikt&VOC-enheten Kardiologkliniken Akademiska Sjukhuset Hemodynamik - begrepp & normalvärden i vila SVC = superio vena cava Sat 70 AO Sat 95% PA Sat 70
Anestesiologiska synpunkter på behandling av CTEPH. Fredrik Eidhagen, Thoraxkliniken, Karolinska Universitetssjukhuset, Solna
 Anestesiologiska synpunkter på behandling av CTEPH Fredrik Eidhagen, Thoraxkliniken, Karolinska Universitetssjukhuset, Solna 2 Anestesiologiska svårigheter med CTEPH patienter Induktion Weana från ECC
Anestesiologiska synpunkter på behandling av CTEPH Fredrik Eidhagen, Thoraxkliniken, Karolinska Universitetssjukhuset, Solna 2 Anestesiologiska svårigheter med CTEPH patienter Induktion Weana från ECC
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13935 su/med 2016-01-11 5 RUTIN MCS, Heartmate II
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13935 su/med 2016-01-11 5 Innehållsansvarig: Lisa Hård af Segerstad, Ivasjuksköterska, Thoraxintensivavdelning (lisha21) Godkänd av: Helena Rexius,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13935 su/med 2016-01-11 5 Innehållsansvarig: Lisa Hård af Segerstad, Ivasjuksköterska, Thoraxintensivavdelning (lisha21) Godkänd av: Helena Rexius,
Doknr. i Barium Dokumentserie Giltigt fr o m Version SU/med RUTIN Arteriella sår
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 20191 SU/med 2017-02-06 2 Innehållsansvarig: Adil Samad, Överläkare, Läkare hud- och könssjukvård (adisa) Godkänd av: Helena Gustafsson, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 20191 SU/med 2017-02-06 2 Innehållsansvarig: Adil Samad, Överläkare, Läkare hud- och könssjukvård (adisa) Godkänd av: Helena Gustafsson, Verksamhetschef,
Aortaballongpump IABP
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13943 su/med 2018-10-05 10 Innehållsansvarig: Pia Watson, Ivasjuksköt/natt, Thoraxintensivavdelning (piawa3) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13943 su/med 2018-10-05 10 Innehållsansvarig: Pia Watson, Ivasjuksköt/natt, Thoraxintensivavdelning (piawa3) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN ECMO - vård och behandling på BIVA
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 30697 su/med 2017-02-09 4 Innehållsansvarig: Veronica Halling, Ivasjuksköterska, Intensivvårdsavdelning Barn (verha1) Godkänd av: Eira Stokland, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 30697 su/med 2017-02-09 4 Innehållsansvarig: Veronica Halling, Ivasjuksköterska, Intensivvårdsavdelning Barn (verha1) Godkänd av: Eira Stokland, Verksamhetschef,
DOKUMENTATION I MELIOR Förtydligande angående våra dokumentationsrutiner hänvisas till TIVA:s Meliorpärm.
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13675 su/med 2017-06-26 3 Innehållsansvarig: Martina Larsson, Undersköterska, Thoraxintensivavdelning (marel21); Marie Mörk, Undersköterska, Thoraxintensivavdelning
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13675 su/med 2017-06-26 3 Innehållsansvarig: Martina Larsson, Undersköterska, Thoraxintensivavdelning (marel21); Marie Mörk, Undersköterska, Thoraxintensivavdelning
Behandling / Omhändertagande av organdonator
 Organdonation från avlidna Behandling / Omhändertagande av organdonator Syftet med åtgärderna Ett optimalt omhändertagande av en organdonator innan och under donationsoperationen medför att fler organ
Organdonation från avlidna Behandling / Omhändertagande av organdonator Syftet med åtgärderna Ett optimalt omhändertagande av en organdonator innan och under donationsoperationen medför att fler organ
Inläggning och skötsel av thoraxdrän
 Inläggning och skötsel av thoraxdrän Berörda enheter Intensivvårdsavdelningen Sunderby sjukhus. Indikation Aktiv dränering av blod, vätska och/eller luft från pleura. Denna rutin gäller för pleuradrän
Inläggning och skötsel av thoraxdrän Berörda enheter Intensivvårdsavdelningen Sunderby sjukhus. Indikation Aktiv dränering av blod, vätska och/eller luft från pleura. Denna rutin gäller för pleuradrän
Vårdande bedömning inom intensivvård 10högskolepoäng
 Vårdande bedömning inom intensivvård 10högskolepoäng Provmoment: Tentamen A:3 Ladokkod: Tentamen ges för: Specialistsjuksköterskeprogrammet med inriktning intensivvård 2012-2013 TentamensKod: Tentamensdatum:
Vårdande bedömning inom intensivvård 10högskolepoäng Provmoment: Tentamen A:3 Ladokkod: Tentamen ges för: Specialistsjuksköterskeprogrammet med inriktning intensivvård 2012-2013 TentamensKod: Tentamensdatum:
JLL Estelle Naumburg Barnhjärtteamet Östersund 100303 reviderad: 100303
 BARN/UNGDOMSMEDICIN Heartware Hemma med hjärtpump JLL Estelle Naumburg Barnhjärtteamet Östersund 100303 reviderad: 100303 Patienthandbok om hjärtpumpen Heartware, med instruktioner om skötsel och alarm.
BARN/UNGDOMSMEDICIN Heartware Hemma med hjärtpump JLL Estelle Naumburg Barnhjärtteamet Östersund 100303 reviderad: 100303 Patienthandbok om hjärtpumpen Heartware, med instruktioner om skötsel och alarm.
SEPSIS PREHOSPITALT. Larma akutmottagningen MISSTÄNKT SEPSIS MISSA INTE ALLVARLIGA DIFFERENTIALDIAGNOSER. Namn:
 1. SEPSIS PREHOSPITALT När en patient (från 18 år) söker akut vård och uppfyller någon av punkterna nedan, kan du misstänka infektion och ska alltid ha sepsis i åtanke. Feber eller frossa Sjukdomskänsla,
1. SEPSIS PREHOSPITALT När en patient (från 18 år) söker akut vård och uppfyller någon av punkterna nedan, kan du misstänka infektion och ska alltid ha sepsis i åtanke. Feber eller frossa Sjukdomskänsla,
Publicerat för enhet: Kardiologiklinik Version: 6. Innehållsansvarig: Cecilia Vik, Sjuksköterska, Avdelning 43 (cecwi) Giltig från:
 Publicerat för enhet: Kardiologiklinik Version: 6 Innehållsansvarig: Cecilia Vik, Sjuksköterska, Avdelning 43 (cecwi) Giltig från: 2016-10-25 Godkänt av: Sofia Svelander, Vårdenhetschef, Avdelning 43 (sofjo)
Publicerat för enhet: Kardiologiklinik Version: 6 Innehållsansvarig: Cecilia Vik, Sjuksköterska, Avdelning 43 (cecwi) Giltig från: 2016-10-25 Godkänt av: Sofia Svelander, Vårdenhetschef, Avdelning 43 (sofjo)
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med Aorta ascendens aneurysm via mini-sternotomi - Operation
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13399 su/med 2018-04-25 12 Innehållsansvarig: Solveig Paulsson, ssjuksköt., 3 Sahlgrenska (solpa) Godkänd av: Helena Rexius, Verksamhetschef, Verksamhetsledning
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13399 su/med 2018-04-25 12 Innehållsansvarig: Solveig Paulsson, ssjuksköt., 3 Sahlgrenska (solpa) Godkänd av: Helena Rexius, Verksamhetschef, Verksamhetsledning
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Hamilton T1 transportventilator
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 17660 su/med 2015-01-19 7 Innehållsansvarig: Helena Odenstedt Herges, Överläkare, Läkare AnOpIVA (helod3) Godkänd av: Henrik Sundeman, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 17660 su/med 2015-01-19 7 Innehållsansvarig: Helena Odenstedt Herges, Överläkare, Läkare AnOpIVA (helod3) Godkänd av: Henrik Sundeman, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13902 su/med 2014-06-16 2 RUTIN MCS, Excore
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13902 su/med 2014-06-16 2 Innehållsansvarig: Anders Hjärpe, Ivasjuksköterska, Operation 3 Sahlgrenska (andjo16) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13902 su/med 2014-06-16 2 Innehållsansvarig: Anders Hjärpe, Ivasjuksköterska, Operation 3 Sahlgrenska (andjo16) Godkänd av: Helena Rexius, Verksamhetschef,
Intraosseös infart EZ-IO vuxna patienter, Akutkliniken Solna
 Författare: Eva Piscator, ST-läkare Akutkliniken Solna Godkänt av: Per Lindmarker, Verksamhetschef, Oscar Hägglund, Medicinskt ansvarig Akutmottagningen båda vid Akutkliniken Solna Datum: 2012-10-11 Giltighetstid:
Författare: Eva Piscator, ST-läkare Akutkliniken Solna Godkänt av: Per Lindmarker, Verksamhetschef, Oscar Hägglund, Medicinskt ansvarig Akutmottagningen båda vid Akutkliniken Solna Datum: 2012-10-11 Giltighetstid:
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Transplantation - HjärtLung - Anestesi
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13411 su/med 2018-11-15 4 Innehållsansvarig: Mattias Danielsson, Överläkare, Läkare thoraxanestesi och intensivvård (matda5); Göran Dellgren, Sektionschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13411 su/med 2018-11-15 4 Innehållsansvarig: Mattias Danielsson, Överläkare, Läkare thoraxanestesi och intensivvård (matda5); Göran Dellgren, Sektionschef,
Vårdande bedömning inom intensivvård 10högskolepoäng
 Vårdande bedömning inom intensivvård 10högskolepoäng Provmoment: Tentamen A:1 Ladokkod: Tentamen ges för:specialistsjuksköterskeprogrammet med inriktning intensivvård 2012-2013 TentamensKod: Tentamensdatum:
Vårdande bedömning inom intensivvård 10högskolepoäng Provmoment: Tentamen A:1 Ladokkod: Tentamen ges för:specialistsjuksköterskeprogrammet med inriktning intensivvård 2012-2013 TentamensKod: Tentamensdatum:
Cardio-Pulmonell Bypass Hjärt-lung-maskinen
 Cardio-Pulmonell Bypass Hjärt-lung-maskinen 2 Introduktion Extrakorporeal cirkulation (ECC) har många användningsområden. ECC används t.ex. för kardiopulmonell bypass (CPB) vid hjärtkirurgi och aneurysmkirurgi,
Cardio-Pulmonell Bypass Hjärt-lung-maskinen 2 Introduktion Extrakorporeal cirkulation (ECC) har många användningsområden. ECC används t.ex. för kardiopulmonell bypass (CPB) vid hjärtkirurgi och aneurysmkirurgi,
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Avliden patient, omhändertagande
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 11573 su/med 2017-01-17 4 Innehållsansvarig: Mirjam Milkewitz, Undersköterska, Thoraxintensivavdelning (mirmi1); Erica Lindgren, Ivasjuksköterska, Thoraxintensivavdelning
Doknr. i Barium Dokumentserie Giltigt fr o m Version 11573 su/med 2017-01-17 4 Innehållsansvarig: Mirjam Milkewitz, Undersköterska, Thoraxintensivavdelning (mirmi1); Erica Lindgren, Ivasjuksköterska, Thoraxintensivavdelning
1.1 Nämn 2 viktiga behandlingsordinationer som du gör direkt på akutrummet. Motivera! (2p)
 Del 7_7 sidor_21 poäng 61-årig kvinna söker på akutmottagningen pga. andfåddhet. Hon är tidigare frisk, tar inga mediciner. Under gårdagen i samband med att hon cyklade till skolan, där hon arbetar som
Del 7_7 sidor_21 poäng 61-årig kvinna söker på akutmottagningen pga. andfåddhet. Hon är tidigare frisk, tar inga mediciner. Under gårdagen i samband med att hon cyklade till skolan, där hon arbetar som
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med Fisher & Paykel Optiflow Aktiv befuktning vid spontanandning
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13742 su/med 2017-12-13 8 Innehållsansvarig: Christian Rylander, Överläkare, Läkare AnOpIVA (chrry5); Helena Odenstedt Herges, Överläkare, Läkare AnOpIVA
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13742 su/med 2017-12-13 8 Innehållsansvarig: Christian Rylander, Överläkare, Läkare AnOpIVA (chrry5); Helena Odenstedt Herges, Överläkare, Läkare AnOpIVA
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN ROTEM (tromboelastografi) vid trauma
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 15294 su/med 2019-03-22 7 Innehållsansvarig: Till Rudolph, Överläkare, Läkare AnOpIVA (tilru1) Godkänd av: Henrik Sundeman, Verksamhetschef, Verksamhetsledning
Doknr. i Barium Dokumentserie Giltigt fr o m Version 15294 su/med 2019-03-22 7 Innehållsansvarig: Till Rudolph, Överläkare, Läkare AnOpIVA (tilru1) Godkänd av: Henrik Sundeman, Verksamhetschef, Verksamhetsledning
INFEKTION FALL 1:INF. Lab: CRP 350, vita 22, trombocyter 380, kreatinin 200, Hb 150, ASAT 0,98, ALAT 0,90.
 66-årig man (Erik) söker på akuten med följande symtom; 3 dagars hög feber, pendlat mellan 39-40 grader successivt tilltagande produktiv hosta (rödbrunaktiga upphostningar) och andfåddhet vid djupa andetag
66-årig man (Erik) söker på akuten med följande symtom; 3 dagars hög feber, pendlat mellan 39-40 grader successivt tilltagande produktiv hosta (rödbrunaktiga upphostningar) och andfåddhet vid djupa andetag
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Transplantation - Hjärta - Anestesi
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 12458 su/med 2019-01-14 10 Innehållsansvarig: Mattias Danielsson, Överläkare, Läkare thoraxanestesi och intensivvård (matda5) Godkänd av: Helena Rexius,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 12458 su/med 2019-01-14 10 Innehållsansvarig: Mattias Danielsson, Överläkare, Läkare thoraxanestesi och intensivvård (matda5) Godkänd av: Helena Rexius,
Prehospitala refraktära hjärtstopp och ECMO
 Prehospitala refraktära hjärtstopp och ECMO Lis Abazi ST-läkare Anestesi, Norrtälje sjukhus Doktorand, Hjärtstoppscentrum, Karolinska Institutet Vem är vår patient? och var börjar vår historia? Vem är
Prehospitala refraktära hjärtstopp och ECMO Lis Abazi ST-läkare Anestesi, Norrtälje sjukhus Doktorand, Hjärtstoppscentrum, Karolinska Institutet Vem är vår patient? och var börjar vår historia? Vem är
PM angående kanylering av ECMO patient (extracorporeal membrane oxygenation)
 1 PM angående kanylering av ECMO patient (extracorporeal membrane oxygenation) Inledning Kan beskrivas som en modifierad hjärt-lungmaskin avsedd för långtidsbruk, som kan användas vid grav lung- eller
1 PM angående kanylering av ECMO patient (extracorporeal membrane oxygenation) Inledning Kan beskrivas som en modifierad hjärt-lungmaskin avsedd för långtidsbruk, som kan användas vid grav lung- eller
Doknr. i Barium Dokumentserie Giltigt fr o m Version [10375] [su/med] [ ] [4] RUTIN Novorapidinfusion (insulin Novorapid) på TIMA
![Doknr. i Barium Dokumentserie Giltigt fr o m Version [10375] [su/med] [ ] [4] RUTIN Novorapidinfusion (insulin Novorapid) på TIMA Doknr. i Barium Dokumentserie Giltigt fr o m Version [10375] [su/med] [ ] [4] RUTIN Novorapidinfusion (insulin Novorapid) på TIMA](/thumbs/103/160842292.jpg) Doknr. i Barium Dokumentserie Giltigt fr o m Version [10375] [su/med] [2018-04-27] [4] Innehållsansvarig: Andreas Westerlind, Överläkare, Läkare thoraxkirurgi (andwe1); Carola Wallbäck, Vårdenhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version [10375] [su/med] [2018-04-27] [4] Innehållsansvarig: Andreas Westerlind, Överläkare, Läkare thoraxkirurgi (andwe1); Carola Wallbäck, Vårdenhetschef,
Akut hjärtsvikt. Carin Cabrera Specialistläkare
 Akut hjärtsvikt Carin Cabrera Specialistläkare Vad är hjärtsvikt? Hjärtsviktsdefinition Hjärtat förmår inte upprätthålla adekvat vävnadsperfusion vid normala fyllnadstryck Ett syndrom där patienten har
Akut hjärtsvikt Carin Cabrera Specialistläkare Vad är hjärtsvikt? Hjärtsviktsdefinition Hjärtat förmår inte upprätthålla adekvat vävnadsperfusion vid normala fyllnadstryck Ett syndrom där patienten har
Publicerat för enhet: Avdelning 34 Version: 1
 Publicerat för enhet: Avdelning 34 Version: 1 Innehållsansvarig: Katarina Jernstig, Barnsjuksköterska, Avdelning 34 (katje); Maria Mattsson, Sektionsledare, Avdelning 34 (marma69) Granskad av: Giltig från:
Publicerat för enhet: Avdelning 34 Version: 1 Innehållsansvarig: Katarina Jernstig, Barnsjuksköterska, Avdelning 34 (katje); Maria Mattsson, Sektionsledare, Avdelning 34 (marma69) Granskad av: Giltig från:
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Fekalkateter Flexi-Seal Protect
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 23629 su/med 2018-10-15 6 Innehållsansvarig: Maria Wihlborg, Instruktör, Intensivvårdsavdelning 227 (marwi39) Godkänd av: Peter Dahm, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 23629 su/med 2018-10-15 6 Innehållsansvarig: Maria Wihlborg, Instruktör, Intensivvårdsavdelning 227 (marwi39) Godkänd av: Peter Dahm, Verksamhetschef,
Denna rutin gäller för Intensivvård och postoperativ vård Östra, avdelning 357 Kardiologi, Område 2, Sahlgrenska Universitetssjukhuset.
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 21359 su/med 2015-06-30 4 Innehållsansvarig: Bertil Andersson, Överläkare, Läkare Anestesi Operation Intensivvård område 2 (beran17) Godkänd av: Jonna
Doknr. i Barium Dokumentserie Giltigt fr o m Version 21359 su/med 2015-06-30 4 Innehållsansvarig: Bertil Andersson, Överläkare, Läkare Anestesi Operation Intensivvård område 2 (beran17) Godkänd av: Jonna
Denna rutin gäller för Intensivvård och postoperativvård Östra, Område 2, Sahlgrenska Universitetssjukhuset.
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 21230 su/med 2015-06-22 4 Innehållsansvarig: Maria Fredriksson, Instruktör, Intensivvård och postoperativ vård Östra (marab11) Godkänd av: Jonna Sjöberg
Doknr. i Barium Dokumentserie Giltigt fr o m Version 21230 su/med 2015-06-22 4 Innehållsansvarig: Maria Fredriksson, Instruktör, Intensivvård och postoperativ vård Östra (marab11) Godkänd av: Jonna Sjöberg
Arbetsbeskrivning Uttagande av det befintliga hjärtat och insättande av ett nytt donerat hjärta.
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 19034 su/med 2017-09-12 5 Innehållsansvarig: Sofia Fritz, Operationssjuksköt., Operation 3 Sahlgrenska (soffr9) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 19034 su/med 2017-09-12 5 Innehållsansvarig: Sofia Fritz, Operationssjuksköt., Operation 3 Sahlgrenska (soffr9) Godkänd av: Helena Rexius, Verksamhetschef,
DELEGERING PROVTAGNING BLODTRYCK OCH PULS
 DELEGERING PROVTAGNING BLODTRYCK OCH PULS Rutinen gäller inom Äldreomsorgen, Individ-och familjeomsorgen, Socialpsykiatrin och Funktionshinderverksamheten i Borås Stad. 1 Fastställt av: 2015-05-28 MAS-enheten
DELEGERING PROVTAGNING BLODTRYCK OCH PULS Rutinen gäller inom Äldreomsorgen, Individ-och familjeomsorgen, Socialpsykiatrin och Funktionshinderverksamheten i Borås Stad. 1 Fastställt av: 2015-05-28 MAS-enheten
Denna rutin gäller för Patienter som behandlas med lokal trombolys inneliggande på avdelning 18 SU/Sahlgrenska
 Doknr. i Barium Dokumentserie Giltigt fr o m Version [10639] [su/med] [2017-10-28] [8] Innehållsansvarig: Klas Österberg, Sektionschef, Läkare kärlkirurgi (klaos1) Godkänd av: Christina Svärd, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version [10639] [su/med] [2017-10-28] [8] Innehållsansvarig: Klas Österberg, Sektionschef, Läkare kärlkirurgi (klaos1) Godkänd av: Christina Svärd, Verksamhetschef,
Klinisk omvårdnad: Kliniska färdigheter
 Klinisk omvårdnad: Kliniska färdigheter Provmoment: Tentamen 1 Tentamen ges för: 61SH01 HT17 del 1 Klinisk omvårdnad: delmoment Kliniska färdigheter GSJUK16h Tentamenskod: Tentamensdatum: 17-10-20 Tid:
Klinisk omvårdnad: Kliniska färdigheter Provmoment: Tentamen 1 Tentamen ges för: 61SH01 HT17 del 1 Klinisk omvårdnad: delmoment Kliniska färdigheter GSJUK16h Tentamenskod: Tentamensdatum: 17-10-20 Tid:
Uppföljning av barnpatienter med Heartware LVAD Beskrivning av Heartware LVAD
 Östersunds Sjukhus Barn/Ungdomsmedicin Estelle Naumburg Barnhjärtteamet Ösd 100302 reviderat: 100302 Uppföljning av barnpatienter med Heartware LVAD Beskrivning av Heartware LVAD Heartware är en elektromagnetisk
Östersunds Sjukhus Barn/Ungdomsmedicin Estelle Naumburg Barnhjärtteamet Ösd 100302 reviderat: 100302 Uppföljning av barnpatienter med Heartware LVAD Beskrivning av Heartware LVAD Heartware är en elektromagnetisk
Från beställning till analys Preanalys - viktigt för kvaliteten. Katarina Skov-Poulsen Pia Karlsson Harriet Liljenbring
 Från beställning till analys Preanalys - viktigt för kvaliteten Katarina Skov-Poulsen Pia Karlsson Harriet Liljenbring måndag den 21 oktober 2013 Postanalys 19 % Analys 13 % Preanalys 68 % Källa: Plebani
Från beställning till analys Preanalys - viktigt för kvaliteten Katarina Skov-Poulsen Pia Karlsson Harriet Liljenbring måndag den 21 oktober 2013 Postanalys 19 % Analys 13 % Preanalys 68 % Källa: Plebani
Doknr. i Barium Dokumentserie Giltigt fr o m Version SU/med RUTIN Spinaldränage
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 13384 SU/med 2018-03-13 7 Innehållsansvarig: Anne Westerlind, Universitetssjukhusö, Läkare thoraxanestesi och intensivvård (annwe58) Godkänd av: Helena
Doknr. i Barium Dokumentserie Giltigt fr o m Version 13384 SU/med 2018-03-13 7 Innehållsansvarig: Anne Westerlind, Universitetssjukhusö, Läkare thoraxanestesi och intensivvård (annwe58) Godkänd av: Helena
Klinisk omvårdnad: Kliniska färdigheter
 Klinisk omvårdnad: Kliniska färdigheter Provmoment: Tentamen 1 Tentamen ges för: 61SH01 VT17 del 1 Klinisk omvårdnad: delmoment Kliniska färdigheter GSJUK16v Tentamenskod: Tentamensdatum: 17-02-23 Tid:
Klinisk omvårdnad: Kliniska färdigheter Provmoment: Tentamen 1 Tentamen ges för: 61SH01 VT17 del 1 Klinisk omvårdnad: delmoment Kliniska färdigheter GSJUK16v Tentamenskod: Tentamensdatum: 17-02-23 Tid:
Klinisk omvårdnad: Kliniska färdigheter
 Klinisk omvårdnad: Kliniska färdigheter Provmoment: Tentamen 1 Tentamen ges för: 61SH01 H16 del 1 Klinisk omvårdnad: delmoment Kliniska färdigheter GSJUK15h Namn (ej kod): Tentamensdatum: 16-11-14 Tid:
Klinisk omvårdnad: Kliniska färdigheter Provmoment: Tentamen 1 Tentamen ges för: 61SH01 H16 del 1 Klinisk omvårdnad: delmoment Kliniska färdigheter GSJUK15h Namn (ej kod): Tentamensdatum: 16-11-14 Tid:
Godkänt av: Ove Karlsson, Verksamhetschef, Område II gemensamt (oveka1) Giltig till:
 Publicerat för enhet: Intensivvårdsavdelning Norra Älvsborgs Länssjukhus; Avdelning 25 Intermediärvård Norra Version: 9 Älvsborgs Länssjukhus Innehållsansvarig: Inger Bjurström, Vårdutvecklare, Intensivvårdsavdelning
Publicerat för enhet: Intensivvårdsavdelning Norra Älvsborgs Länssjukhus; Avdelning 25 Intermediärvård Norra Version: 9 Älvsborgs Länssjukhus Innehållsansvarig: Inger Bjurström, Vårdutvecklare, Intensivvårdsavdelning
ANELÄK Thoraxdränage på vårdavdelning med Sentinel Seal med Sentinel Seal
 1 (6) ANELÄK Thoraxdränage på vårdavdelning med Sentinel Seal med Sentinel Seal Thoraxdränage (bröstkorgsdränage, Bülaudränage) kan användas vid: Thoraxdränage (bröstkorgsdränage, Bülaudränage) kan användas
1 (6) ANELÄK Thoraxdränage på vårdavdelning med Sentinel Seal med Sentinel Seal Thoraxdränage (bröstkorgsdränage, Bülaudränage) kan användas vid: Thoraxdränage (bröstkorgsdränage, Bülaudränage) kan användas
Central venkateter CVK
 Central venkateter CVK Om du ska få läkemedel som dropp kommer du troligen att behöva en central infart till ditt blodomlopp. I den kan du få läkemedel, blodtransfusioner, vätska eller näringsdropp och
Central venkateter CVK Om du ska få läkemedel som dropp kommer du troligen att behöva en central infart till ditt blodomlopp. I den kan du få läkemedel, blodtransfusioner, vätska eller näringsdropp och
AV-fistel nyanlagd. Att handha och sticka. Antal sidor 4
 Utgåva 1 Ersätter BE7-04 Utformad av Margreth Johansson Uppdaterad av Helena Simon-Andersson AV-fistel nyanlagd. Att handha och sticka. Antal sidor 4 Giltighetstid 1 år fr.o.m. 2013-01-01 Innehållsansvarig
Utgåva 1 Ersätter BE7-04 Utformad av Margreth Johansson Uppdaterad av Helena Simon-Andersson AV-fistel nyanlagd. Att handha och sticka. Antal sidor 4 Giltighetstid 1 år fr.o.m. 2013-01-01 Innehållsansvarig
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Aktiv befuktning
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 11484 su/med 2018-12-13 7 Innehållsansvarig: Britt Lundström, Instruktör, Thoraxintensivavdelning (bitlu); Ritva Wiksjö, Undersköterska, Thoraxintensivavdelning
Doknr. i Barium Dokumentserie Giltigt fr o m Version 11484 su/med 2018-12-13 7 Innehållsansvarig: Britt Lundström, Instruktör, Thoraxintensivavdelning (bitlu); Ritva Wiksjö, Undersköterska, Thoraxintensivavdelning
Central venkateter. Gäller för: Anestesikliniken. Utförs på: Anestesikliniken Växjö
 Riktlinje Process: Hälso- och sjukvård Område: Infarter och monitorering Giltig fr.o.m: 2016-12-13 Faktaägare: Anna-Marit Löfmark, Fastställd av: Linda Pantzar, Verksamhetschef Anestesikliniken Revisions
Riktlinje Process: Hälso- och sjukvård Område: Infarter och monitorering Giltig fr.o.m: 2016-12-13 Faktaägare: Anna-Marit Löfmark, Fastställd av: Linda Pantzar, Verksamhetschef Anestesikliniken Revisions
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Transplantation - Lunga - dubbel med ECC - Anestesi
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 12466 su/med 2019-08-22 8 Innehållsansvarig: Mattias Danielsson, Överläkare, Läkare thoraxanestesi och intensivvård (matda5) Godkänd av: Helena Rexius,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 12466 su/med 2019-08-22 8 Innehållsansvarig: Mattias Danielsson, Överläkare, Läkare thoraxanestesi och intensivvård (matda5) Godkänd av: Helena Rexius,
Moment I (4hp) DEL B OM152B Datum
 Moment I (4hp) DEL B OM152B Datum 171111 1. 1p Begreppet hypoglykemi används bland annat hos personer med typ 1 diabetes för att beskriva följande: Hypoglykemi innebär att glukoskoncentration är högre
Moment I (4hp) DEL B OM152B Datum 171111 1. 1p Begreppet hypoglykemi används bland annat hos personer med typ 1 diabetes för att beskriva följande: Hypoglykemi innebär att glukoskoncentration är högre
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN VAC-pump - Operation
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 18456 su/med 2018-04-20 3 Innehållsansvarig: Anna Körle, Operationssjuksköt., Operation 3 Sahlgrenska (annko8) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 18456 su/med 2018-04-20 3 Innehållsansvarig: Anna Körle, Operationssjuksköt., Operation 3 Sahlgrenska (annko8) Godkänd av: Helena Rexius, Verksamhetschef,
Vårdande bedömning inom intensivvård 10högskolepoäng
 Vårdande bedömning inom intensivvård 10högskolepoäng Provmoment: Tentamen A:2 Ladokkod: Tentamen ges för:specialistsjuksköterskeprogrammet med inriktning intensivvård 2012-2013 TentamensKod: Tentamensdatum:
Vårdande bedömning inom intensivvård 10högskolepoäng Provmoment: Tentamen A:2 Ladokkod: Tentamen ges för:specialistsjuksköterskeprogrammet med inriktning intensivvård 2012-2013 TentamensKod: Tentamensdatum:
RESPIRATION ANATOMI OCH FYSIOLOGI
 RESPIRATION ANATOMI OCH FYSIOLOGI Ludger Grote, överläkare, professor Lungkliniken Sahlgrenska Universitetssjukhuset Copyright: Ludger Grote, Lungkliniken, Sahlgrenska 1 Agenda Lungornas anatomi Andningsmekanismer
RESPIRATION ANATOMI OCH FYSIOLOGI Ludger Grote, överläkare, professor Lungkliniken Sahlgrenska Universitetssjukhuset Copyright: Ludger Grote, Lungkliniken, Sahlgrenska 1 Agenda Lungornas anatomi Andningsmekanismer
1 Tidig identifiering av livshotande tillstånd
 MIG riktlinjer för alla avdelningar Centrallasarettet, Växjö samt Länssjukhuset Ljungby. Ansvarig: Pär Lindgren, Anestesikliniken Kerstin Cesar, MIG-ALERT ansvarig 2010-05-19 1 Tidig identifiering av livshotande
MIG riktlinjer för alla avdelningar Centrallasarettet, Växjö samt Länssjukhuset Ljungby. Ansvarig: Pär Lindgren, Anestesikliniken Kerstin Cesar, MIG-ALERT ansvarig 2010-05-19 1 Tidig identifiering av livshotande
Doknr. i Barium Dokumentserie Giltigt fr o m Version [10640] [SU/med] [ ] [9]
![Doknr. i Barium Dokumentserie Giltigt fr o m Version [10640] [SU/med] [ ] [9] Doknr. i Barium Dokumentserie Giltigt fr o m Version [10640] [SU/med] [ ] [9]](/thumbs/89/98040517.jpg) Doknr. i Barium Dokumentserie Giltigt fr o m Version [10640] [SU/med] [2017-11-03] [9] Innehållsansvarig: Klas Österberg, Sektionschef, Läkare kärlkirurgi (klaos1) Godkänd av: Christina Svärd, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version [10640] [SU/med] [2017-11-03] [9] Innehållsansvarig: Klas Österberg, Sektionschef, Läkare kärlkirurgi (klaos1) Godkänd av: Christina Svärd, Verksamhetschef,
Hjärtsjuka barn. Ambulanssjukvården Skåne
 Ambulanssjukvården Skåne Barnkardiologi Kardiovaskulära systemet Hjärtsjuka barn CO = SV x Frekvens Risk för fetalcirkulation, ductus (anatomiskt sluten vid en månads ålder) Reaktiva lungkärl tjockare
Ambulanssjukvården Skåne Barnkardiologi Kardiovaskulära systemet Hjärtsjuka barn CO = SV x Frekvens Risk för fetalcirkulation, ductus (anatomiskt sluten vid en månads ålder) Reaktiva lungkärl tjockare
[Chock] [ Hypovolemisk- och Kardiogen chock ] Health Department, the33
![[Chock] [ Hypovolemisk- och Kardiogen chock ] Health Department, the33 [Chock] [ Hypovolemisk- och Kardiogen chock ] Health Department, the33](/thumbs/28/12964500.jpg) [Chock] [ Hypovolemisk- och Kardiogen chock ] Health Department, the33 1 Innehållsförteckning Allmänt......2 ICD-10.......2 Stadieindelning.........2 Patofysiologi.....3 Symtom...... 3 Behandling.......4
[Chock] [ Hypovolemisk- och Kardiogen chock ] Health Department, the33 1 Innehållsförteckning Allmänt......2 ICD-10.......2 Stadieindelning.........2 Patofysiologi.....3 Symtom...... 3 Behandling.......4
6.3 Andningen fixar syre till cellerna
 6.3 Andningen fixar syre till cellerna Förutom att äta och dricka behöver vi andas också. Ca 4 miljoner liter luft/år andas vi in Hur når syret från luften ut till alla celler i kroppen? 1. Luften passerar
6.3 Andningen fixar syre till cellerna Förutom att äta och dricka behöver vi andas också. Ca 4 miljoner liter luft/år andas vi in Hur når syret från luften ut till alla celler i kroppen? 1. Luften passerar
Kondition, hjärta & blodomlopp Hannah Svensson
 Kondition, hjärta & blodomlopp 2016-10-25 Hannah Svensson Arena Älvhögsborg Hjärtat Vårt organ som håller igång vårt blodomlopp och leder ut blod till vår kropp, organ och våra muskler Fungerar som en
Kondition, hjärta & blodomlopp 2016-10-25 Hannah Svensson Arena Älvhögsborg Hjärtat Vårt organ som håller igång vårt blodomlopp och leder ut blod till vår kropp, organ och våra muskler Fungerar som en
Delexamination 3 VT 2013. Klinisk Medicin. 20 poäng MEQ 2
 Delexamination 3 VT 2013 Klinisk Medicin 20 poäng MEQ 2 All nödvändig information finns tillgänglig på varje sida. När en sida är färdigbesvarad läggs den sidan på golvet eller i bifogat kuvert. Därefter
Delexamination 3 VT 2013 Klinisk Medicin 20 poäng MEQ 2 All nödvändig information finns tillgänglig på varje sida. När en sida är färdigbesvarad läggs den sidan på golvet eller i bifogat kuvert. Därefter
ARTÄRTRYCKSMÄTNING (INVASSIV TRYCKMÄTNING)
 ARTÄRTRYCKSMÄTNING (INVASSIV TRYCKMÄTNING) Blodtryck i nyföddhetsperioden Bestående arteriellt lågt blodtryck kan påverka flera organ genom försämrad cirkulation: Asfyxi leder till att autoregulationen
ARTÄRTRYCKSMÄTNING (INVASSIV TRYCKMÄTNING) Blodtryck i nyföddhetsperioden Bestående arteriellt lågt blodtryck kan påverka flera organ genom försämrad cirkulation: Asfyxi leder till att autoregulationen
Allmänt ICD-10. R57.1 Hypovolemisk chock R57.0 Kardiogen chock
 1 Copyright the33 Chock Den här artikeln behandlar Chock i allmänt men även: ICD-10 (sida 1) Stadieindelningen efter chock (sida 1-2) Patofysiologin (sida 2) Symptom (sida 2-3) Behandling (sida 3, 4 och
1 Copyright the33 Chock Den här artikeln behandlar Chock i allmänt men även: ICD-10 (sida 1) Stadieindelningen efter chock (sida 1-2) Patofysiologin (sida 2) Symptom (sida 2-3) Behandling (sida 3, 4 och
c. Om man andas ut maximalt, är då lungorna helt tömda på luft? Motivera ditt svar! (1 poäng)
 1. Nisse (62) har rökt sedan han var i tonåren, och inte så lite: upp till 20 cigaretter per dag. På sistone har han börjat märka att han blir ansträngd när han är ute och går, och att han har svårt att
1. Nisse (62) har rökt sedan han var i tonåren, och inte så lite: upp till 20 cigaretter per dag. På sistone har han börjat märka att han blir ansträngd när han är ute och går, och att han har svårt att
Innehållsförteckning 1 Remiss Material Före punktion Utförande Felvärde Komplikationer Vem får utföra?...
 Riktlinje Process: 3.0.2 RGK Styra Område: Akut sjuk Giltig fr.o.m: 2018-03-16 Faktaägare: Sara Björknert, sjuksköterska medicinavdelning 5 Fastställd av: Stephan Quittenbaum, tf ordförande medicinska
Riktlinje Process: 3.0.2 RGK Styra Område: Akut sjuk Giltig fr.o.m: 2018-03-16 Faktaägare: Sara Björknert, sjuksköterska medicinavdelning 5 Fastställd av: Stephan Quittenbaum, tf ordförande medicinska
1. Vilka två klaffvitier är vanligast i Sverige idag? Beskriv vilka auskultationsfynd du förväntar dig vid dessa! 4p
 Marianne 75 år kommer på remiss till din mottagning pga. att husläkaren har hört ett blåsljud. Hon har tidigare arbetat som ekonom på bank och är nu aktiv pensionär. Hon tar inga mediciner regelbundet.
Marianne 75 år kommer på remiss till din mottagning pga. att husläkaren har hört ett blåsljud. Hon har tidigare arbetat som ekonom på bank och är nu aktiv pensionär. Hon tar inga mediciner regelbundet.
Delexamen 4 Infektion FACIT s
 MEQ-fråga 2 Sida 1 (7) En 71-årig man inkommer med ambulans. Han har haft snuva, slemhosta och huvudvärk i två dagar. Känt sig varm. I morse påtagligt sämre med frysningar, trötthet, mycket hosta och en
MEQ-fråga 2 Sida 1 (7) En 71-årig man inkommer med ambulans. Han har haft snuva, slemhosta och huvudvärk i två dagar. Känt sig varm. I morse påtagligt sämre med frysningar, trötthet, mycket hosta och en
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Magnetkameraundersökning
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 12153 su/med 2018-06-07 4 Innehållsansvarig: Ann-Sofie Malvemyr, Instruktör, Thoraxintensivavdelning (annla126) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 12153 su/med 2018-06-07 4 Innehållsansvarig: Ann-Sofie Malvemyr, Instruktör, Thoraxintensivavdelning (annla126) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 12999 su/med 2014-04-23 10 Innehållsansvarig: Håkan Joelsson, Vårdenhetschef, Central intensivvårdsavdelning (hakjo4) Godkänd av: Johan Snygg, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 12999 su/med 2014-04-23 10 Innehållsansvarig: Håkan Joelsson, Vårdenhetschef, Central intensivvårdsavdelning (hakjo4) Godkänd av: Johan Snygg, Verksamhetschef,
Vårdande bedömning inom intensivvård 7,5 Högskolepoäng Provmoment: Tentamen 1:0 Ladokkod:
 Vårdande bedömning inom intensivvård 7,5 Högskolepoäng Provmoment: Tentamen 1:0 Ladokkod: 62IV01 Tentamen ges för: Specialistsjuksköterskeprogrammet med inriktning mot intensivvård 2017 (GINTE16h) TentamensKod:
Vårdande bedömning inom intensivvård 7,5 Högskolepoäng Provmoment: Tentamen 1:0 Ladokkod: 62IV01 Tentamen ges för: Specialistsjuksköterskeprogrammet med inriktning mot intensivvård 2017 (GINTE16h) TentamensKod:
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN MCS-vårdprogram
 Innehåll Syfte... 1 Arbetsbeskrivning... 1 Bakgrund... 1 Ansvariga läkare... 2 Indikationer... 2 Kontraindikationer... 3 Utredning och beslutsgång... 3 Antikoagulation... 4 Infektionsbehandling... 4 Peroperativ
Innehåll Syfte... 1 Arbetsbeskrivning... 1 Bakgrund... 1 Ansvariga läkare... 2 Indikationer... 2 Kontraindikationer... 3 Utredning och beslutsgång... 3 Antikoagulation... 4 Infektionsbehandling... 4 Peroperativ
Standardvårdplan för patienter med Central venkateter (CVK)
 Författare: Carina Lilja, Ann-Charlotte Karlsson, Dokumenttyp: Standardiserad vårdplan Sid 1 av 5 Katarina Holm, Roger Jönsson, Göran Liffner och Karin Värmfors Giltig fr o m 2011-02-03 Godkänd av (se
Författare: Carina Lilja, Ann-Charlotte Karlsson, Dokumenttyp: Standardiserad vårdplan Sid 1 av 5 Katarina Holm, Roger Jönsson, Göran Liffner och Karin Värmfors Giltig fr o m 2011-02-03 Godkänd av (se
Standardvårdplan Sepsis journalhandling
 Standardvårdplan Sepsis journalhandling Direkt handläggning: vid ankomst till avdelningen Patienten informerad om vård enligt SVP Sign:. Åtgärd Utfört: ja Sign PVK 1.3 (vid behov 2 infarter) Blododling
Standardvårdplan Sepsis journalhandling Direkt handläggning: vid ankomst till avdelningen Patienten informerad om vård enligt SVP Sign:. Åtgärd Utfört: ja Sign PVK 1.3 (vid behov 2 infarter) Blododling
Höger kateterisering. Copyright Johan Holm 2014
 Höger kateterisering Johan Holm 2014 Selbstversuch in der Mi@agspause Werner Forssmann 1929 IndikaFoner för högerkateterisering Svår hjärtsvikt, transplantafonsutredning Högersvikt, bakomliggande TI, PH
Höger kateterisering Johan Holm 2014 Selbstversuch in der Mi@agspause Werner Forssmann 1929 IndikaFoner för högerkateterisering Svår hjärtsvikt, transplantafonsutredning Högersvikt, bakomliggande TI, PH
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Vacuumpump, Sårläkning med hjälp av V.A.C
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 16119 su/med 2018-10-03 4 Innehållsansvarig: Henrik Scherstén, Överläkare, Läkare thoraxkirurgi (hensc) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 16119 su/med 2018-10-03 4 Innehållsansvarig: Henrik Scherstén, Överläkare, Läkare thoraxkirurgi (hensc) Godkänd av: Helena Rexius, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version su/med RUTIN Hepatitprovtagning
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 19974 su/med 2017-05-29 5 Innehållsansvarig: Rune Wejstål, Universitetssjukhusö, Läkare (runwe) Godkänd av: Lars Magnus Andersson, Verksamhetschef,
Doknr. i Barium Dokumentserie Giltigt fr o m Version 19974 su/med 2017-05-29 5 Innehållsansvarig: Rune Wejstål, Universitetssjukhusö, Läkare (runwe) Godkänd av: Lars Magnus Andersson, Verksamhetschef,
Tidig upptäckt och behandling, TUB - ABCDE, NEWS och SBAR
 Godkänt den: 2017-10-29 Ansvarig: Inge Bruce Gäller för: Region Uppsala Tidig upptäckt och behandling, TUB - ABCDE, NEWS och SBAR Innehåll Syfte...2 Bakgrund...2 ABCDE (Airways, Breathing, Circulation,
Godkänt den: 2017-10-29 Ansvarig: Inge Bruce Gäller för: Region Uppsala Tidig upptäckt och behandling, TUB - ABCDE, NEWS och SBAR Innehåll Syfte...2 Bakgrund...2 ABCDE (Airways, Breathing, Circulation,
Publicerat för enhet: Intensivvårdsavdelning Norra Älvsborgs Länssjukhus Version: 5
 Publicerat för enhet: Intensivvårdsavdelning Norra Älvsborgs Länssjukhus Version: 5 Innehållsansvarig: Jenny Gustafsson, Överläkare, Anestesi- Operation- Intensivvårdsklinik läkare (jengu5) Giltig från:
Publicerat för enhet: Intensivvårdsavdelning Norra Älvsborgs Länssjukhus Version: 5 Innehållsansvarig: Jenny Gustafsson, Överläkare, Anestesi- Operation- Intensivvårdsklinik läkare (jengu5) Giltig från:
Hjärttransplantation EN SKRIFT OM HJÄRTTRANSPLANTATION TEMA HJÄRTA
 Hjärttransplantation EN SKRIFT OM HJÄRTTRANSPLANTATION TEMA HJÄRTA 2 HJÄRT-LUNGFONDEN Så fungerar Hjärttransplantation I Sverige har cirka 1 100 personer genomgått en hjärt transplantation. Den här skriften
Hjärttransplantation EN SKRIFT OM HJÄRTTRANSPLANTATION TEMA HJÄRTA 2 HJÄRT-LUNGFONDEN Så fungerar Hjärttransplantation I Sverige har cirka 1 100 personer genomgått en hjärt transplantation. Den här skriften
SU Med. Ger- Akutmottagning Akutmottagningen Omr2. 2 st po 1 gång
 Doknr. i Barium Dokumentserie Giltigt fr o m Version 17882 su/med 2017-10-03 8 Innehållsansvarig: Tobias Carlson, Chef, Akututvecklingscentrum (tobka1) Godkänd av: Maria Taranger, Verksamhetschef, Verksamhet
Doknr. i Barium Dokumentserie Giltigt fr o m Version 17882 su/med 2017-10-03 8 Innehållsansvarig: Tobias Carlson, Chef, Akututvecklingscentrum (tobka1) Godkänd av: Maria Taranger, Verksamhetschef, Verksamhet
Trött och andfådd kan det vara hjärtat?
 Trött och andfådd kan det vara hjärtat? Läkemedelsmässan i Malmö 2018-03- 07 08 Björn Kornhall Överläkare Hjärtsviktssektionen SUS Lund 60 min (45 räcker) 13.00-13.45 Björn K 13.45-14.00 Miresa S 14.15-15.15
Trött och andfådd kan det vara hjärtat? Läkemedelsmässan i Malmö 2018-03- 07 08 Björn Kornhall Överläkare Hjärtsviktssektionen SUS Lund 60 min (45 räcker) 13.00-13.45 Björn K 13.45-14.00 Miresa S 14.15-15.15
Vårdande bedömning inom intensivvård 10högskolepoäng
 Vårdande bedömning inom intensivvård 10högskolepoäng Provmoment: Tentamen B:2 Ladokkod: Tentamen ges för:specialistsjuksköterskeprogrammet med inriktning intensivvård 2012-2013 TentamensKod: Tentamensdatum:
Vårdande bedömning inom intensivvård 10högskolepoäng Provmoment: Tentamen B:2 Ladokkod: Tentamen ges för:specialistsjuksköterskeprogrammet med inriktning intensivvård 2012-2013 TentamensKod: Tentamensdatum:
Central venkateter - praktiskt handhavande Gäller för: Region Kronoberg
 Rutin Process: Hälso- och sjukvård Område: Vårdhandboken Giltig fr.o.m: 2017-01-27 Faktaägare: Anna-Marit Löfmark, läkare anestesi CLV Fastställd av: Stephan Quittenbaum, tf ordförande medicinska kommittén
Rutin Process: Hälso- och sjukvård Område: Vårdhandboken Giltig fr.o.m: 2017-01-27 Faktaägare: Anna-Marit Löfmark, läkare anestesi CLV Fastställd av: Stephan Quittenbaum, tf ordförande medicinska kommittén
1. Hur snabbt får en infusion som innehåller kalium ges?
 Provmoment: tentamen 1. Tentamen ges för: 61SH01 VT 18 del 1 Klinisk omvårdnad: delmoment Kliniska färdigheter GSJUK17V Tentamenskod: Tentamensdatum: 2018-03-09 Tid: 09.00-11.30 Hjälpmedel: Inga hjälpmedel.
Provmoment: tentamen 1. Tentamen ges för: 61SH01 VT 18 del 1 Klinisk omvårdnad: delmoment Kliniska färdigheter GSJUK17V Tentamenskod: Tentamensdatum: 2018-03-09 Tid: 09.00-11.30 Hjälpmedel: Inga hjälpmedel.
Försättsblad tentamen Fakulteten för hälsa och samhälle
 Försättsblad tentamen Fakulteten för hälsa och samhälle Försättsbladet utgör första sidan i tentamensfilen. Instruktioner för kursansvariga om hanteringen: mah.se/hs/tentamedarbetare * Fylls i av kursansvarig
Försättsblad tentamen Fakulteten för hälsa och samhälle Försättsbladet utgör första sidan i tentamensfilen. Instruktioner för kursansvariga om hanteringen: mah.se/hs/tentamedarbetare * Fylls i av kursansvarig
Handhavande av subcutan venport och piccline på vuxna patienter Ambulansverksamheten
 Riktlinje Process: Hälso- och sjukvård Område: Algoritmer arbetsprocesser Giltig fr.o.m: 2018-01-01 Faktaägare: Anders Andersen, MLA Ambulansverksamheten Fastställd av: Anders Andersen, MLA Ambulansverksamheten
Riktlinje Process: Hälso- och sjukvård Område: Algoritmer arbetsprocesser Giltig fr.o.m: 2018-01-01 Faktaägare: Anders Andersen, MLA Ambulansverksamheten Fastställd av: Anders Andersen, MLA Ambulansverksamheten
Del sidor. 17 poäng
 11 sidor. 17 poäng Femtioettårig man med måttlig övervikt. Ingen hjärt-kärlsjukdom i släkten förutom att modern hade ett blåsljud över hjärtat som aldrig närmare utreddes. Vid militärtjänst fann man ett
11 sidor. 17 poäng Femtioettårig man med måttlig övervikt. Ingen hjärt-kärlsjukdom i släkten förutom att modern hade ett blåsljud över hjärtat som aldrig närmare utreddes. Vid militärtjänst fann man ett
Människans fysiologi. Andning och cirkulation
 Människans fysiologi Andning och cirkulation Lektion 2 Andning och gasutbyte Cirkulation och inre transport Andning och gasutbyte Alla heterotrofa organismer behöver syre Oxidation av organiska molekyler
Människans fysiologi Andning och cirkulation Lektion 2 Andning och gasutbyte Cirkulation och inre transport Andning och gasutbyte Alla heterotrofa organismer behöver syre Oxidation av organiska molekyler
Drunkningstillbud. Gäller för: Region Kronoberg
 Gäller för: Region Kronoberg Riktlinje Process: 3.0.2 RGK Styra Område: Brännskador, drunkningstillbud, hängningstillbud och hypotermi Giltig fr.o.m: 2018-06-18 Faktaägare: Pär Lindgren, chefläkare Fastställd
Gäller för: Region Kronoberg Riktlinje Process: 3.0.2 RGK Styra Område: Brännskador, drunkningstillbud, hängningstillbud och hypotermi Giltig fr.o.m: 2018-06-18 Faktaägare: Pär Lindgren, chefläkare Fastställd
