Cervixcancerprevention
|
|
|
- Björn Göransson
- för 5 år sedan
- Visningar:
Transkript
1 Cervixcancerprevention Länsövergripande kvinnokliniken Linköping och Norrköping Vårdprogrammet behandlar screening samt utredning, behandling och uppföljning av avvikande provsvar. Flödesscheman finns samlade i slutet av dokumentet. Vårdprogrammet baseras på ett nationellt vårdprogram se Screening med gynekologiskt cellprov för primär analys av HPV i vissa åldersgrupper ger hälsovinster jämfört med tidigare screeningprogram. Det nya vårdprogrammet ger ett 95% skydd mot cervixcancer jämfört med ett 88% skydd med det tidigare. Kvinnor med persisterande HPV infektion och normal cytologi är en ny grupp som kommer att identifieras och utredas. Nya vårdprogrammet ger hälsovinster på grund av att färre personer diagnostiseras med livmoderhalscancer. Samtidigt är det färre som avlider till följd av att fler förstadier till sjukdomen upptäcks och kan behandlas. Det är viktigt att beakta att schematiska riktlinjer aldrig kan täcka in alla situationer. En klinisk bedömning skall alltid göras när riktlinjer appliceras på individuell patient. Speciella omständigheter kan i det enskilda fallet motivera avsteg från riktlinjerna. Dokumentera i journaltext anledningen till avsteget. Vårdprogrammet gäller i Region Östergötland. Ansvarig: Caroline Lilliecreutz, mödrahälsovårdsöverläkare, Kvinnokliniken US. Anna Saland, överläkare, Kvinnokliniken US. 1
2 Innehåll Definitioner och förkortningar... 4 Cervixcancerprevention... 5 Mål... 5 Humant papillomvirus... 5 Primär cervixcancerprevention inklusive vaccination... 5 Sekundär cervixcancerprevention- Screening... 5 Screeningpopulation... 5 Kompletterande screening... 6 Självtest på gynekologisk mottagning... 6 Opportunistisk cellprovtagning... 6 Graviditet... 6 Vem kan avstå från att ta gynekologiskt cellprov?... 7 Vid tidigare behandling för HSIL, AIS eller Cervixcancer stadium IA1 skickas kallelse från kontrollfil efter behandling... 7 HPV kontrollfil... 7 Kvinnor som inte deltagit under lång tid... 7 Kontrollfunktioner... 7 Handläggning av provsvar inom GCK... 8 Flödesschema 1: Kvinnor år. Cytologi primär analysmetod Flödesschema 2: Handläggning kvinnor 30-70år. HPV primär analysmetod Flödesschema 3: Första screeningprovet efter 40 års ålder Utredning /utredning av avvikande cellprov Swedescore...12 Flödesschema 4: LSIL-cyt eller ASC-US + HPV pos...12 Flödesschema 5: Persistent HPV-infektion med normal cytologi Flödesschema 6: HSIL-cyt eller ASC-H Cytologiska analysen visar: (Misstanke om) Skivepitelcancer Flödesschema 7: Körtelcellsatypi eller Atypi i celler av oklar/annan celltyp Cytologiska analysen visar: Adenocarcinoma in situ eller misstanke om adenocarcinom Handläggning vid ofullständig kolposkopi TZ typ Persistent HPV-positiv...14 LSIL-cyt/ASC-US...14 HSIL-cyt/ASC-H...14 Behandling Handläggning efter kolposkopisk utredning som visar dysplasi
3 Histopatologisk LSIL Histopatologisk HSIL/CIN 2 och HSIL/CIN Histopatologisk adenocarcinoma in situ (AIS) Åtgärder för att minska pre- och postoperativa komplikationer...16 Mätning av excisionspreparat...16 Uppföljning...16 Flödesschema 8a Uppföljning på gynekologmottagning efter dysplasibehandling (behandlingskontroll) Flödesschema 8b Handläggning av svaren från kontrollfil efter behandling Screening, utredning, behandling och uppföljning av särskilda grupper Flödesschema 9: Utredning av avvikande cellprov under graviditet Uppföljning efter förlossning Immunsuppression HIV Transplanterade kvinnor...19 Övriga immunsupprimerande tillstånd...19 Kvalitetsuppföljning...19 Flödesscheman återfinns i slutet av dokumentet. 3
4 Definitioner och förkortningar AIS Adenocarcinoma cervicis uteri ASC-US ASC-H Atypi AUDIT Cytburken Dubbelanalys Excision LSIL-cyt LSIL HSIL-cyt HSIL GCK HPV HrHPV Indexprov Invasiv cancer Px Reflextest See and treat TZ SVF Adenocarcinoma in situ Invasiv cancer utgående från cylinderceller Atypiska skivepitel celler av oklar betydelse Atypiska skivepitelceller talande för höggradig dysplasi Företrädesvis cytologisk förändring Systematisk genomgång av cervixcancerfall Processregister innehållande data kring alla delar av prevention av cervixcancer Cellprov med analys för både HPV och cytologi. Tidigare: Konisering Låggradig intraepitelial skivepitellesion i cytologi Låggradig intraepitelial skivepitellesion i histologi Höggradig intraepitelial skivepitellesion i cytologi Höggradig intraepitelial skivepitellesion i histologi Gynekologisk cellprovskontroll Humant Papillomvirus Högrisk HPV Provsvaret med cytologisk och/eller virologisk diagnos som föranleder utredning Cancercellerna har växt genom basalmembranet Provexcision HPV eller cytologi analys som görs i befintligt vätskabaserad prov Excision som görs direkt i samband med kolposkopi vid misstanke på HSIL Transformationszonen. Området mellan skivepitel och cylinderepitel i cervikalmynningen Standardiserat vårdförlopp 4
5 Cervixcancerprevention Mål Tidig upptäckt och utredning av cellförändringar som obehandlade kan leda till cancer i livmoderhalsen. Insatserna ska också leda till tidig upptäckt av cervixcancer. Humant papillomvirus Humant papillomvirus (HPV) infekterar hud och slemhinnor. Det finns > 200 typer av HPV varav 40 typer överförs sexuellt. 12 typer är klassade av WHO som säkert cancerframkallande: HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. HPV 68 är klassad som sannolikt cancerframkallande. Dessa 13 typer kallas för högrisk HPV (hrhpv). HrHPV återfinns i >97-99% av alla fall av cervixcancer. Risken för sexuell smitta av hrhpv är mycket hög och kan överföras utan penetrerande samlag vid sexuellt umgänge. Nära nog alla människor smittas någon gång under sin livstid. Smittan märks inte. HPV-infektionen i sig själv kan inte behandlas % av alla infektioner läker ut inom loppet av två-tre år, särskilt hos kvinnor som är yngre än 30 år. En persisterande infektion med typspecifik hrhpv ses som en förutsättning för cancerutveckling. En persisterande infektion är inte alltid påvisbar vid provtagning, men kan påvisas minst fem år innan uppkomst av cancer. Primär cervixcancerprevention inklusive vaccination Kondomanvändning kan minska risken för spridning av HPV-infektion. Användning av kondom bör rekommenderas vid nya sexuella kontakter. Antalet partners har betydelse för HPV infektion. Rökning ökar risken för persisterande infektion och därmed cellförändring. Rökstopp förbättrar utläkningen av HPV-infektion och cellförändringar. Rekommendera rökstopp. Långvarig användning av kombinerade p-piller kan öka risken för persistent HPVinfektion. Ingen evidens finns dock för snabbare utläkning av HPV-infektion om användaren slutar med p-piller. P-piller ska fortsättningsvis rekommenderas och användas som vanligt. Vaccination mot HPV o HPV vaccin erbjuds flickor i årskurs 5-6 (2 doser) som del av barnvaccinationsprogrammet. o Catch-up vaccinationen erbjuds i Östergötland till kvinnor födda , den vaccinationen är gratis och för fullständig vaccination krävs 3 doser. Registrering av vaccinationen görs i SWEVAC och är obligatorisk. Gardasil ger skydd mot HPV typerna 6 och 11 (vilka kan orsaka kondylom) samt 16 och 18 (vilka kan orsaka cervixcancer) och skyddar upp mot 70% mot cervixcancer. Vaccinationen är säker. Stora vaccinations uppföljningar har gjorts utan påvisbara allvarliga biverkningar. Sekundär cervixcancerprevention- Screening Screeningpopulation Personer med kvinnligt personnummer som är folkbokförda i Sverige kallas till gynekologisk cellprovskontroll (GCK) från 23 års ålder +/- 3 månader. Nationell kallelse bör användas. Kallelse till GCK sker efter samkörning med folkbokföringsregister och morfologidatabas där tidpunkt för kallelse styrs av senast tagna normala prov (HPV och eller cytologi). 5
6 Cellprovtagning med analys för cytologi vart tredje år i åldrarna år. Reflextest med HPV utförs på alla cellprov som visar ASC-US/LSIL-cyt. Cellprovtagning med analys för HPV-DNA (13 typer) vart tredje år i åldern år. Reflextest med cytologi utförs vid pos HPV. o Vid första provtagningen efter 40 års ålder analyseras cellprovet för både cytologi och HPV sk dubbelanalys. Cellprovtagning med analys för HPV vart sjunde år i åldern år. Kallelser avslutas först efter att ett normalt screeningprov tagits vid minst 64 års ålder. Efter 70 års ålder kallas man inte längre. Om inte cellprov tagits inom rekommenderat intervall skickas en ny årlig kallelse. Vid skyddad identitet sker kallelse via Skatteverket. Se rutin. Vid funktionshinder erbjuds provtagning med hjälp av lift samt längre provtagningstid på Kvinnoklinikens mottagning. Personer som bytt juridiskt kön men inte gjort könsbekräftande kirurgi och har livmodertappen kvar, kallas inte till cellprovtagning inom GCK. De bör informeras om detta av utredande könsdysforienhet och erbjudas möjlighet till cellprovtagning med rekommenderade intervall, i första hand på en gynekologisk mottagning. Provtagning kan vara mer komplicerad p.g.a. testosteronbehandling. Bostadslösa bör erbjudas kompletterande screening i samband med annan gynekologisk undersökning. Viktigt att avtala hur svar ska meddelas. Patientlagen ger rätt att ta gynekologiskt cellprov var man vill se rutin för utomlänspatienter där klinisk remiss måste användas. Kompletterande screening Gynekologisk cellprovtagning bör erbjudas i samband med besök på kvinnoklinik till de som inte tagit cellprov i samband med sin senaste GCK-kallelse. Detta gäller även alla som inom 6 månader kommer att få en kallelse för ny provtagning inom GCK. Till exempel vid besök för: abort, preventivmedel, graviditet eller gynekologisk undersökning av andra skäl. Se rutin. Självtest på gynekologisk mottagning Vid stor rädsla/obehag inför provtagning av ett gynekologiskt cellprov kan självtest på gynekologisk mottagning erbjudas. Se rutin. Opportunistisk cellprovtagning Gynekologisk cellprovtagning utan indikation eller tätare än inom ramen för screeningprogrammet bör begränsas. Tätare provtagning av symtomfria kvinnor utan tidigare dysplasi ger inget ytterligare skydd. Graviditet Barnmorskan på mödrahälsovården bör vid första besöket erbjuda gynekologisk cellprovtagning till alla gravida, 23 år eller äldre, som inte tagit cellprov på 2,5 år eller 6
7 mer. Cellprovet tas så snart det passar, helst innan graviditetsvecka 15, men går bra även senare. Cellprovet kan även tas postpartum, men erbjuds i första hand under graviditeten. På remissen markeras graviditet. Provet kommer då akutmärkas förutsatt att etiketten dras ut efter att remissen fyllts i. Vid inskrivningen bör barnmorskan efterfråga om utredning eller uppföljning av cervixdysplasi är aktuellt, patienten bör då kontakta gynmottagningen så ett eventuellt planerat besök kan inplaneras med hänsyn till graviditeten. Vid ej obstetrisk blödning under graviditet bör cellprov tas av läkare på klinisk remiss, begär dubbelanalys. Vem kan avstå från att ta gynekologiskt cellprov? De som aldrig har haft någon form av sex kan avstå från cellprovtagning. Ny kallelse utgår med automatik efter ett år. Egen begäran. Kallelser måste avböjas skriftligen. Ny förfrågan skickas efter 10 år. Se rutin. Vid genomgången strålbehandling för cervixcancer. Rapporteras av AUDIT-ansvarig till PAD/cyt-vårdadministratörer. Efter total hysterektomi. Se rutin. Vid tidigare behandling för HSIL, AIS eller Cervixcancer stadium IA1 skickas kallelse från kontrollfil efter behandling Kallas med nationell kallelse vart tredje år livslångt till cellprovtagning med analys av både HPV och cytologi (dubbelanalys). Kontrollerna fortsätter tills kvinnan, i samråd med provtagande bm/ssk, beslutar att avsluta dem. HPV kontrollfil I HPV kontrollfil inkluderas alla som vid 30 års ålder testar positivt för HPV, såväl utanför som i screening. Inkluderingen sker oavsett ev. samtidig cytologisk diagnos. Det finns 3 st pos HPV kontrollfiler; HPV16, HPV18 samt övrig hrhpv. Kallas med särskild nationell kallelse efter 3 år (övrig hrhpv) respektive 1,5 år (HPV 16,18). Om neg HPV återgår kvinnan till GCK, automatiskt svar skickas. Kvinnor som inte deltagit under lång tid Barnmorska bör ringa upp kvinnor som trots inbjudan uteblivit under ett screeningintervall + 3 år och erbjuda tid för cellprovtagning. Detta innebär efter 6 år för kvinnor 55 år och efter 10 år för kvinnor > 55 år. Kvinnor som inte deltagit under ett screeningintervall + 4 år bör erbjudas självtest för HPV. Detta innebär efter 7 år för kvinnor 55 år o och efter 11 år för kvinnor > 55 år. Kvinnor med pos HPV i denna grupp har en stor risk för höggradig cellförändring och kallas till kolposkopi. Kontrollfunktioner Kvinnor med körtelcellsatypi eller höggradig förändring på cytologprov utan efterföljande histopatologiskt prov eller behandling inom 3 mån uppmärksammas via Cytburkens larmlista och kontrolleras av dysplasiansvarig läkare via lokal rutin. Regionens Cytburk-ansvarig barnmorska tar fram listor fyra gånger årligen. Kvinnor som uteblir från kontrollprovtagning av konstaterad/behandlad patologiskt cellprov erhåller standardbrev (U4 U5) två gånger. Om de inte kommer efter det, återgår de till screeningorganisationen. 7
8 Handläggning av provsvar inom GCK Handläggning av normalsvar Benign cytologi eller neg HPV LSIL-cyt/ASC-US+ neg HPV (23-29 år) Benign cytologi och neg HPV (första prov efter 40 år) Vid pos HPV och benign cytologi( 30 år) Nationellt standardbrevsvar skickas automatiskt från labb. Se ovan Se ovan Automatiskt svarsbrev skickas med information om rekommenderad uppföljning. Kvinnan flyttas till HPV kontrollfil. Handläggning av icke bedömbara prov i GCK prov Ej bedömbart prov analys med cytologi: Kallelse till nytt GCK-prov. Svar och ny Första gången kallelse utgår automatiskt. Ej bedömbart prov analys med cytologi: Andra gången i rad Ej bedömbart prov analys med HPV Första gången Ej bedömbart prov med analys med HPV Andra gången Svaret handläggs av PAD/cytvårdadministratör som kallar till inom 3 månader. Kallelse till nytt GCK-prov. Svar och ny kallelse utgår automatiskt. Svaret handläggs av PAD/cytvårdadministratör som kallar till inom 3 månader. Endocervikala celler saknas i GCK prov, obs, gäller bara kontrollfil efter behandling Endocervikala celler saknas: Första gången Kallelse till nytt GCK-prov. Svar och ny kallelse utgår automatiskt. Endocervikala celler saknas: Andra gången Svaret handläggs av PAD/cytvårdadministratör som kallar till kolposkopi inom 3 månader. Eventuellt lokalt östrogen och Misoprostol enligt rutin. Kontrollfil efter behandling- alla prover analysers både för HPV och cytologi HPV neg och cyt negativ Om antingen HPV pos eller cyt positiv eller både HPV pos och cyt pos Automatiskt svarsbrev skickas. Kallelse till nytt dubbelprov efter 3 år utgår automatiskt. Handläggning enligt vårdprogrammet av dysplasiansvarig läkare. 8
9 Kontrollfil HPV Om HPV-negativ vid nytt prov Om persisterande HPV-positiv vid något prov taget 1 år (HPV 16,18) respektive 2,5 år (övrig hr HPV) efter inkludering i Kontrollfil HPV. Automatiskt svarsbrev skickas. Åter till GCK (3 eller 7 år). Utgår ur Kontrollfil HPV. Handläggning av PAD/cyt-vårdadministratör. inom 3 månader. Om kvinnan ska kallas till kolposkopi bör man se så att hon inte redan är kallad för detta utifrån annan pos HPV fil. Om ny HPV typ hittas vid provtagningen kvarstår kvinnan i pos HPV fil och kallas manuellt efter 1,5 år (HPV 16 och eller 18) respektive efter 3 år (övrig hr HPV) Kvinnan kan förekomma i fler än 1 kontrollfil HPV. Om nytt cellprov tas som analyseras för HPV (oavsett remisstyp) innan 1 respektive 2,5 år gått från det att patienten inkluderats i kontrollfil HPV kommer ett nytt startdatum genereras utifrån det eventuellt nya positiva HPV-svaret och nästa automatkallelse genereras utifrån det nya startdatumet. Text för handläggning i olika situationer finns på följande sidor, grafiska flödesscheman finns i slutet av dokumentet. 9
10 Flödesschema 1: Kvinnor år. Cytologi primär analysmetod Vid ASC-US/LSIL-cyt i cytologi- HPV analyseras 23 t.o.m. 27 år: Om HPV-negativ Åter till GCK (3 år). Brev utgår automatiskt från GCK. Vid prov taget på klinisk remiss brev 26 till patienten. Om HPV-positiv Nytt cytologprov hos dysplasibm/ssk, utan HPV-triage 4 månader från provtagningsdatum för indexprovet. Om HPV-positiv och Kallas utan dröjsmål till kolposkopi (se flödesschema 9). kvinnan är gravid Om den uppföljande Åter till GCK (3 år). cytologin efter 4 månader är normal Om den uppföljande cytologin 4 månader visar LSIL-cyt/ASC-US Om den uppföljande cytologin 4 månader visar HSIL-cyt/ASC-H inom 6 månader efter indexprovet (se flödesschema 4). inom 6 månader efter indexprovet (se flödesschema 6). 28 t.o.m. 29 år: Om HPV-negativ Åter till GCK (3 år). Brev utgår automatiskt från GCK. Om HPV-positiv 3 4 månader efter indexprovet. (se flödesschema 4). Vid HSIL-cyt, ASC-H i cytologi HPV analyseras ej HSIL, ASC-H i cytologi inom 3 månader efter indexprovet (se flödesschema 6). Flödesschema 2: Handläggning kvinnor 30-70år. HPV primär analysmetod. Vid pos HPV görs cytologi som reflextest HPV- positiv/cyt negativ HPV-positiv/cyt-negativ Automatiskt svar skickas. Läggs in i Kontrollfil HPV. Kallelse till nytt cellprov med HPV-analys 1,5 år (HPV 16, 18) respektive 3 år (övrig hr HPV) efter indexprovet. Utgår från GCK. Om HPV-negativ vid Åter till GCK (3 eller 7 år). prov efter 1,5 respektive 3 år Om HPV-pos vid 1,5 3 månader efter indexprovet (se flödesschema 5). respektive 3 år HPV-positiv/cyt-positiv ASC-US/LSIL-cyt i reflexcytologi Alla övriga cytologiska förändringar 3 4 månader efter indexprovet (se flödesschema 4). inom 3 månader (se flödesschema 6 och 7). 10
11 Flödesschema 3: Första screeningprovet efter 40 års ålder Cellprovet analyseras för både HPV och cytologi. Om HPV-positiv och cyt-negativ Vid alla cytologiska förändringar, oavsett HPVstatus Om GCK remiss: Automatiskt till kontrollfil om pos HPV. Kallas för nytt HPV om 1,5 år (HPV 16,18) respektive 3 år (hrhpv). Svarsbrev till patienten automatiskt. Om klinisk remiss: Automatiskt till kontrollfil om pos HPV. Brev 25 till patienten. inom 3 månader. Automatiskt till kontrollfil om pos HPV (se flödesschema 4, 6 och 7). Utredning /utredning av avvikande cellprov ska ske av gynekologer med utbildning och erfarenhet i kolposkopi, en kolposkopist. Syftet med kolposkopin är att ta ställning till den fortsatta handläggningen i samråd med patienten. Vårdprogram och flödesscheman ska finnas till stöd, men det är en komplex och stor mängd information som ska samlas in och leda till beslut. Paritet, ålder, tidigare dysplasi anamnes och kolposkopibild är faktorer som påverkar. För beskrivning av fynd vid bedömbar kolposkopi ska Swedescore användas, även hos gravida. I princip ingår biopsi alltid vid kolposkopiundersökning. Transformationszonen (TZ) 11
12 Swedescore 8 10 poäng talar för HSIL. 4 poäng talar mot HSIL. Poäng Acetoupptag 0 eller transparent Slöjigt Stearinfläck Kanter 0 eller diffusa Oregelbundna, flikiga, skarpa. Satelliter Regelbundna, skarpa eller nivåskillnad Kapillärmönster Fint, regelbundet Saknas Grovt eller bisarra kärl Storlek <5mm 5-15mm eller 2 kvadranter Jodupptag Brunt Svagt gult eller spräckligt >15 mm, 3-4 kvadranter eller endocervikalt oavgränsbar. Kanariegult Följande ska dokumenteras i patientjournalen vid kolposkopi: Skälet till att patienten remitterades. Cytologisk och virologisk diagnos som föranledde utredningen (= indexprov). Historik beträffande screening och avvikande fynd i cervix. Om kolposkopin är fullständig/ofullständig, dvs. vilken typ av TZ som förelåg: helt (1), delvis(2) eller icke(3) synlig squamous columnar juncion (SCJ). Lesionens utbredning endocervikalt och/eller vaginalt. ska fynd inkluderande Swedescore (ex =7). skt intryck låggradig/höggradig lesion eller tecken på invasion. Klockslag där biopsier tagits. Om px inte tas bör detta motiveras i journal. mall i Cytburken ifylles av PAD/cyt-vårdadministratör utifrån dikteringsmallen. Diskrepanser mellan cytologi, PAD och kolposkopifynd ska värderas särskilt. Schemat förutsätter fullständig kolposkopi med TZ typ 1 eller 2. För att minimera risk för ofullständig undersökning (TZ typ 3) ska lokalt östrogen rekommenderas till postmenopausala kvinnor minst 6 veckor innan planerad kolposkopi. Se rutin. Flödesschema 4: LSIL-cyt eller ASC-US + HPV pos utförs 3 4 månader efter indexprovet om > 27 år. Nytt cellprov med dubbelanalys bör tas. utförs inom 6 månader från indexprovet vid års ålder om fortsatt atypi på 4-månaderskontrollen. Nytt cellprov med dubbelanalys bör tas. o Om normal kolposkopi och px ua: och benign cytologi; åter GCK. och ASC-H/HSIL-cyt; ny kolposkopi inom 3 månader. och ASC-US/LSIL-cyt och neg HPV åter GCK. och ASC-US/LSIL- cyt och positiv HPV nytt cellprov (dubbelanalys) av dysplasibm/ssk efter 1 år. Om proverna då är normala åter GCK. Om HPV-analysen är positiv görs kolposkopi, oavsett cytologiskt fynd. o Om kolposkopi + px visar LSIL: Ny kolposkopi om 2 år. o Om kolposkopi visar HSIL: 12
13 o 25 år: Planera för excision. 24 år: HSIL/CIN2- kolposkopi om 1 år. HSIL/CIN 3-planera för excision. Om fortsatt HPV-positiv för samma typ (16, 18 eller övrig hrhpv) och normal cytologi och 30 år kvarstår hon med nytt startdatum i respektive kontrollfil HPV. Flödesschema 5: Persistent HPV-infektion med normal cytologi >1 år (HPV 16 och 18) respektive > 2,5 år (övrig hrhpv) HPV-infektion som persisterat >1 år (HPV 16/18) respektive >2,5 år (övrig hrhpv) med normal eller avvikande cytologi bör utredas med kolposkopi inom 3 månader. Cytologprov med dubbelanalys och px bör ingå i utredningen. Om kolposkopi, px, neg HPV and benign cytologi återgår patienten till GCK. Om fortsatt pos HPV och övrig utredning ua kvarstår patienten i kontrollfil HPV med nytt startdatum. Om kolposkopi + px visar LSIL; kolposkopi om 2 år Om kolposkopi + HSIL; excision. Flödesschema 6: HSIL-cyt eller ASC-H utförs inom 3 månader från indexprov. HSIL-cyt/ASC-H ska alltid leda till PAD. Behandling kan utföras utan biopsi om det kolposkopiska fyndet överensstämmer med HSIL, ex. Swedescore 8. Om kolposkopiska fyndet inte överensstämmer med höggradiga förändringar bör px tas istället för excision o Om px är normalt; dubbelanalys om 1 år hos dysplasibm/ssk. Om neg HPV+ neg cyt alt ASC-US/LSIL-cyt åter GCK. Om ASC-H/HSIL och/eller pos HPV; kolposkopi. o o Om px visar LSIL; kolposkopi om 2 år. Om px visar HSIL: 24 år: HSIL/CIN2; kolposkopi om 1 år, HSIL/CIN3; Excision 25 år: Excision Cytologiska analysen visar: (Misstanke om) Skivepitelcancer ska utföras utan dröjsmål. Om excision är lämplig att göra och kan utföras direkt bör sådan göras, annars multipla px. Operatören bör palpera i samband med kolposkopin för att värdera om det föreligger makroskopisk tumör. Denna palpation ersätter inte senare ev. palpation i narkos för stadieindelning. Vid klinisk misstanke om invasiv cancer, se SVF livmoderhalscancer. Flödesschema 7: Körtelcellsatypi eller Atypi i celler av oklar/annan celltyp inom 3 mån indexprov oavsett HPV-status. n görs av en särskilt erfaren kolposkopist. Biopsier tas från TZ och cytologi (Cytobrush) eller cervixskrap från endocervix även om kolposkopifyndet är negativt. Är kvinnan över 40 år rekommenderas ultraljud och endometriebiopsi. Om normal koloskopi och PAD ua/lsil; Ny kolposkopi och ny endocervikal provtagning efter 1 år. Därefter cellprov med dubbel analys efter ytterligare 1 år och 13
14 därefter efter 2 år, av dysplasibm/ssk. Vid normala prover åter till GCK. Om något avvikande fynd åter till kolposkopi. Om PAD visar HSIL; se flödesschema 6. Om körtelcellsatypi/dysplasi i endocervixpreparatet eller AIS; hög cylinderexcision (med hänsyn till graviditetsönskemål). Om cervixcancer; handläggning enligt SVF. Om endometriepatologi eller tecken på annan malignitet; vidare malignitetsutredning. Cytologiska analysen visar: Adenocarcinoma in situ eller misstanke om adenocarcinom. Rekommendationer görs utan dröjsmål av en särskilt erfaren kolposkopist. Hos HPV-negativa kvinnor över 40 års ålder bör ultraljud och endometrieprovtagning utföras. Hög cylinderexcision bör utföras, i samråd med patienten, om den initiala utredningen inte har påvisat endometriecancer. Vid klinisk misstanke om invasiv cancer, se SVF livmoderhalscancer. Handläggning vid ofullständig kolposkopi TZ typ 3 Persistent HPV-positiv > 1 år (HPV 16,18) respektive > 2,5 år (övrig hrhpv) Om kolposkopin inte påvisar förändring som kan biopseras bör diagnostisk excision utföras. Östrogenbehandling alternativt Misoprostol kan övervägas för att förbättra kolposkopiundersökningen (se nedan). Vid 6 års HPV-persistens eller mer bör excision utföras. LSIL-cyt/ASC-US Nytt cellprov analyserat för cytologi bör tas vid kolposkopin. Provet kan tas fraktionerat. Kvinnor i barnafödande ålder: o Klinisk bedömning men excision bör undvikas. Px kan tas nära yttre modermunnen även om den synliga delen av TZ är normal. Ny kolposkopi efter 6 månader kan övervägas, alternativt tidigare kolposkopi efter vaginalt Misoprostol 3 timmar före undersökning eller p-piller dagar. Kvinnor efter barnafödande ålder: o Lokalt östrogen i minst 6 veckor bör prövas. Excision kan övervägas när riskerna för stenos vägts mot risken för cancerutveckling. HSIL-cyt/ASC-H Åtgärder enligt ovan för att förbättra kolposkopin bör övervägas. Om kolposkopin inte blir fullständig bör excision göras. 14
15 Behandling Handläggning efter kolposkopisk utredning som visar dysplasi (detta stycke är en fortsättning på flödesschema 4). Histopatologisk LSIL Kvinnor med histopatologisk LSIL bör kontrolleras med kolposkopi och cellprov med dubbelanalys med 24 månaders intervall vid persisterande LSIL. Vid normal kolposkopi, normal cytologi och negativ HPV-analys återgår patienten till GCK. Behandling kan väljas vid avslutat barnafödande och persisterande LSIL, särskilt om kvinnan röker. Histopatologisk HSIL/CIN 2 och HSIL/CIN 3 Histopatologisk HSIL hos kvinnor som är > 24 vid första diagnostillfälle bör behandlas. Histopatologisk HSIL/CIN3 hos kvinnor 24 år bör behandlas. Histopatologisk HSIL/CIN2 kvinnor 24 år bör handläggas med aktiv exspektans. Kontroller bör göras med kolposkopi, cellprov med dubbelanalys och eventuellt px med 12 månaders intervall. o Om normal kolposkopi, normalt ev. px och benign cytologisk analys bör cellprov med dubbelanalys tas av dysplasibm/ssk efter 12 månader. Om cytologisk avvikelse görs ny kolposkopi. Om endast positiv HPV tas nytt prov med dubbelanalys efter ytterligare 12 månader. Vid kvarstående HPV-positivitet görs ny kolposkopi. Om normala prover under uppföljningen, inklusive HPV-analys, kan patienten direkt återgå till GCK. Vid HSIL/CIN 2 som persisterar 24 månader är behandling att föredra. Behandling bör göras efter histopatologisk verifikation, men kan göras vid cytologisk HSIL om kolposkopibilden motsvarar HSIL. Vid behandling av TZ typ 1 bör låg excision (6 9 mm) göras. Vid behandling av TZ typ 2 bör excisionen göras så hög att hela lesionen tas bort mot endocervix. Vid behandling av TZ typ 3 bör hög excision (> 15 mm) göras. Vid dysplasi till resektatets rand, bör reoperation inte göras utan föregående verifikation av kvarvarande dysplasi. Vid kvarstående dysplasi efter behandling bör re-excision göras. Hysterektomi kan väljas vid kvarstående dysplasi efter upprepade behandlingar om patienten har avslutat sitt barnafödande. Behandling av HSIL bör utföras inom 8 veckor efter svar på biopsi. Histopatologisk adenocarcinoma in situ (AIS) Vid AIS bör hög cylinderexcision med preparatet i ett stycke göras av erfaren operatör. Efter excisionen bör cervixabrasio/provtagning med Cytobrush göras. Vid histopatologisk AIS krävs en excision med fria resektionsränder för att utesluta invasiv cancer. Först därefter kan man ta beslut om man ska avstå från ytterligare behandling eller om patienten ska genomgå enkel hysterektomi. Om HPV under uppföljning efter excision kvarstår positivt bör hysterektomi rekommenderas efter avslutat barnafödande. 15
16 Om kvinnan har avslutat sitt barnafödande kan hysterektomi väljas även om ingen AIS fanns i resektionsrand vid excisionen. Behandling bör göras inom 4 veckor efter svar på histopatologisk undersökning. Åtgärder för att minska pre- och postoperativa komplikationer Vid excisionsbehandling bör vasopressinanalog användas i kombination med lokalanestesi. Vid större excisioner kan tranexamsyra användas pre-/postoperativt. Individuell planering bör övervägas om det föreligger någon form av koagulationsrubbning. Vid beslut om excisionsbehandling kan östrogen rekommenderas till postmenopausala/ammande kvinnor. Se rutin. Mätning av excisionspreparat Excisionslängd bör mätas på ofixerat preparat av operatören och rapporteras till Processregistret inom Nationella kvalitetsregistret för cervixcancerprevention (Cytburken). Uppföljning Flödesschema 8a Uppföljning på gynekologmottagning efter dysplasibehandling (behandlingskontroll). Klinisk remiss ska användas. Om endocervikala celler saknas vid behandlingskontroll enligt nedan ska provet tas om. Lokalt östrogen och Misoprostol enligt rutin inför nästa provtagning. Om det saknas andra gången ska kolposkopi och cervixdilatation göras för fullständig provtagning. Om excisions PAD visar: o LSIL/HSIL: Cellprov med dubbelanalys 6 månader postoperativt av dysplasibm/ssk. o Adenocarcinoma in situ (AIS): Cellprov med dubbelanalys vid 6 månader och 18 månader postoperativt av dysplasibm/ssk. Efter radikal hysterektomi pga. aktuell eller tidigare dysplasi(hsil,ais): cellprov med dubbelanalys hos dysplasibm /ssk 6 månader och 5 år postoperativt. Om neg HPV och neg cyt efter 5 år avslutas kontrollerna. Handläggning av svaren vid behandlingskontroll: Vid neg HPV + neg cyt(normalt fynd): till Kontrollfil efter behandling vid histologiskt verifierad HSIL och AIS vid något tillfälle och till GCK om LSIL i excisions PAD utan tidigare histologisk HSIL/AIS. Vid neg HPV + ASC-US/LSIL-cyt: Ny dubbelanalys inom 6 månader hos dysplasibm/ssk. Vid avvikelse i andra dubbelanalysen efter behandling kallas patienten för kolposkopi. Om normalt fynd se ovan. Vid neg HPV+HSIL-cyt/ASC-H: med ny dubbelanalys inom 3 månader efter att provet togs. Biopsi av synliga förändringar. Vid pos HPV+ neg cyt: Kontroll med ny dubbelanalys hos dysplasibm/ssk inom 6 månader. Vid avvikelse kallas patienten för kolposkopi inom 3 månader. Vid pos HPV+ASC-US/LSIL-cyt/HSIL-cyt: med ny dubbelanalys inom 3 månader efter att provet togs. Biopsi av synliga förändringar. 16
17 Flödesschema 8b Handläggning av svaren från kontrollfil efter behandling. GCK-remiss ska användas. Om endocervikala celler saknas ska provet tas om. Om det saknas andra gången ska kolposkopi och cervixdilatation göras för fullständig provtagning. Lokalt östrogen och Misoprostol enligt rutin inför nästa kolposkopin. Vid neg HPV +neg cyt: Kvarstår i kontrollfil med ny dubbelanalys om 3 år. Vid neg HPV +ASC-US/LSIL-cyt: dubbelanalys inom 6 månader av dysplasibm/ssk. Vid avvikelse i andra dubbelanalysen kallas patienten för kolposkopi. Vid neg HPV+HSIL-cyt/ASC-H: med ny dubbelanalys inom 3 månader efter att provet togs. Biopsi av synliga förändringar. Vid pos HPV+ neg cyt: dubbelanalys inom 6 månader av dysplasibm/ssk. Vid avvikelse kallas patienten för kolposkopi inom 3 månader. Vid pos HPV+ASC-US/LSIL-cyt/HSIL-cyt: med ny dubbelanalys inom 3 månader. Screening, utredning, behandling och uppföljning av särskilda grupper. Flödesschema 9: Utredning av avvikande cellprov under graviditet Med undantag av svar ASC-US/LSIL-cyt och HPV neg. Skyndsam utredning! Utredning bör göras av kolposkopist med vana och kunskap att utreda gravida. Optimal tidpunkt är graviditetsvecka Swedescore används vid kolposkopisk utredning. Biopsi med kolposkopiskt riktade px samt slyngbiopsi innebär liten risk för blödning och graviditetskomplikationer, men excision ska endast göras vid misstanke om cancer. Vid HSIL/ASC-H bör uppföljning ske i graviditetsvecka med cytologprov och kolposkopi samt ev. biopsi. Kvinnor med AIS bör skyndsamt utredas med excision eller slyngbiopsi för att utesluta cancer, därefter kontroll med cytologi och kolposkopi ca var sjätte vecka under graviditeten. Vid misstanke om/konstaterad invasiv cancer, omedelbar telefonkontakt och remiss till gyn-onkologen US Linköping för fortsatt handläggning. Vaginal förlossning är kontraindicerad vid konstaterad invasiv cancer. Uppföljning efter förlossning Uppföljning med cellprov med analys för cytologi, kolposkopi med biopsi alt direkt excision vid HSIL bör ske 6 8 veckor efter förlossningen. PAD-verifierad LSIL bör följas upp 2 år efter biopsidiagnos. Vid AIS under graviditet bör kolposkopi med biopsier alt direkt excision utföras redan dagar efter förlossningen. 17
18 Immunsuppression Immunsupprimerade med dysplasi bör skötas på kvinnoklinik av specialistläkare med särskild kompetens inom området. Samverkan med behandlande läkare för grundsjukdomen, t.ex. infektionsläkare eller reumatolog, bör ske. Läkare som behandlar sjukdomar där immunhämmande läkemedel ska sättas in bör fråga om cellprov tagits enligt screeningrutinen, och om detta är oklart ska patienten rekommenderas att kontakta en gynekologmottagning. HIV Vid diagnostillfället av HIV bör remiss skickas för cellprovtagning till gynekologisk mottagning. HIV positiva bör screenas inom samma åldrar som HIV-negativa d.v.s år. Vid välkontrollerad HIV-infektion med negativ HPV-analys och negativ cytologi vid första undersökningen bör screening med cellprov ske var 3:e år. Detta gäller även i de äldre screeningåldrarna år. Övriga HIV-infekterade screenas varje år. För att hinna före en kommande kallelse till GCK bör de under 50 år få kallelse till kontroll på kliniken med 30 månaders intervall. Provtagningen sker på kvinnoklinikernas mottagningar av läkare. Dubbeltest vid ca 40 års ålder tas även på denna grupp. Utredning Atypiskt cellprov bör utredas enligt vårdprogrammet. sten bör dock vara särskilt uppmärksam på eventuella multifokala förändringar. Vid HPV -positivitet med normal cytologi tas nytt prov efter ett år. Vid persisterande HPV-infektion eller fynd av HPV 16 vid ett tillfälle remitteras patienten för kolposkopi. Behandling Samråd med behandlande infektionsläkare rekommenderas för ställningstagande till hur fortsatt antiretroviral behandling (ART) ska utformas. HSIL handläggs enligt vårdprogrammet. LSIL handläggs med aktiv exspektans. Nytt cellprov med dubbelanalys och kolposkopi efter ett år. Bör följas årligen med kolposkopi. Ställningstagande till behandling efter individuell bedömning. Uppföljning Vid dysplasi anamnes eller tidigare behandling bör kontrollerna ske på gynekologisk mottagning av läkare. Uppföljning efter behandling bör ske livet ut. Remitteras alltså ej till kontrollfil efter behandling. Indikatorsjukdom för HIV Kvinnor med återkommande behandlingskrävande dysplasi och/eller multipla lesioner bör erbjudas HIV-test. 18
19 Transplanterade kvinnor Organtransplanterade Gynekologisk bedömning inklusive genomgång av screeninghistorik bör göras innan transplantation. Efter transplantation bör gynekologisk undersökning, inklusive cellprovtagning, göras vart tredje år livslångt. För att hinna före en kommande kallelser från GCK bör kallelser till kontroll på kliniken utgå med 30 månaders intervall för kvinnor som är under 50 år. Vid cervixdysplasi handläggs kvinnan enligt vårdprogrammet. Vid multifokal dysplasi bör kvinnan behandlas och kontrolleras i samråd med behandlande läkare, t.ex. transplantationskirurg. Stamcellstransplanterade Före transplantation: Inför stamcellstransplantation bör gynekologisk bedömning inklusive värdering av screeninghistorik. Cellprov för analys av HPV och cytologi bör alltid tas. Om kvinnan är HPV-negativ och har normal cytologi innan transplantation bör hon kontrolleras vart tredje år livslångt. För att hinna före en kommande kallelse till GCK bör kallelser till kontroll på kliniken utgå med 30 månaders intervall. Cervixdysplasi bör handläggas enligt vårdprogrammet och behandlas innan transplantation. Efter transplantation: Om kvinnan är HPV-positiv utan cytologisk atypi bör kolposkopi med nytt cellprov utföras ca 12 månader efter transplantation. Om kvinnan är fortsatt HPV-positiv eller har dysplasi bör samråd ske med behandlande läkare. Dysplasi behandlas enligt vårdprogrammet. Övriga immunsupprimerande tillstånd När immunsupprimerande behandling sätts in bör behandlande läkare fråga kvinnan om hon tagit cellprov enligt screeningrutin, om detta är oklart rekommenderas kvinnan att kontakta gynekologmottagning. Om kvinnan har normalt cellprov kan hon fortsätta kontrolleras inom gynekologisk cellprovskontroll (GCK). Utredning och behandling av avvikande prover i GCK sker enligt vårdprogrammet. Kvalitetsuppföljning Deltagande efter kallelse ska följas årligen. Täckningsgraden ska vara 85%. >90% av proverna ska innehålla endocervikala celler. Andel benigna koner 15%. Kvinnor< 40 års ålder: 10%. Andel koner med HSIL/AIS i PAD< 40 års ålder: 75%. Andel HSIL-cyt i screening som följts upp med histopatologi inom 3 månader efter provtagningsdatum 90 %. Re-behandlingar inom ett år < 5 %. Gemensam årlig analys av alla fall av cervixcancer -AUDIT. Flödesscheman: Blå box är fynd/tillstånd. Grön box är åtgärd. Komma (,) i ruta betyder och. Ex. HPV pos, cyt ASC-US el. LSIL-cyt betyder HPV-analys är positiv och cytologisk analys visar ASC-US eller LSIL-cyt. 19
20 Flödesschema 1: Kvinnor år. Cytologi primär analysmetod. 29 ÅR ASC-US/LSIL-cyt HSIL-cyt/ASC-H HPV-reflextest Ej HPV-reflextest HPV-neg HPV-pos 3 mån 10b 6 GCK 27 år 28 år 9 Nytt cellprov inom 4 mån inom 48 mån från indexprov Cyt neg LSIL-cyt/ASC-US HSIL-cyt/ASC-H GCK 24 inom 176 mån från indexprov inom 10b 6 mån från indexprov 20
21 Flödesschema 2: Kvinnor 30-70år. HPV primär analysmetod. 30 ÅR (-70) HPV pos Cyt-reflextest Normal cytologi Alla atypier 4a 4b 10a/b Nytt HPV 1,5 år (Kontrollfil HPV 16/18) Nytt HPV 3 år (Kontrollfil övrig hrhpv) 3 mån 21
22 Flödesschema 3: Första screeningprovet efter 40 års ålder. Första provet efter 40 år HPV och cytologi HPV neg cyt neg HPV pos cyt neg HPV neg, LSIL-cyt/ASC-US HPV pos, LSIL-cyt/ASC-US HSIL-cyt/ASC-H Körtelcellsatypi, atypi i celler av oklar/annan celltyp GCK 1 4a Nytt HPV 18 mån (Kontrollfil HPV 16/18) 4b Nytt HPV 3 år (Kontrollfil övrig hrhpv) mån 10b med eventuell excision 3 mån 10a 3 mån 22
23 Flödesschema 4: Cytologiska analysen visar LSIL-cyt eller ASC-US, HPV pos. med cellprov (dubbelanalys) Normal kolposkopi och ev px ua och px visar LSIL och px visar HSIL HSIL-cyt /ASC-H HPV pos ASC-US/ LSIL-cyt HPV pos, cyt neg HPV neg, LSIL-cyt/ ASC-US/cyt neg 2 år år 25 år inom 3 mån Cellprov+HPV 1 år hos bm/ssk Åter till GCK (Kontrollfil HPV) Åter GCK HSIL/CIN2 HSIL/CIN3 Behandling Excision HPV pos, cyt neg el. pos el. HSIL-cyt/ASC-H oavsett HPV-status HPV neg cyt neg/asc-us/ LSIL-cyt 1 år 28 Behandling Excision mån Åter GCK 23
24 Flödesschema 5: Persistent HPV-infektion med normal cytologi >1 år (HPV 16/18), >2,5 år (övrig hrhpv). inom 3 mån 5 Px av lesion, annars "blinda" px från TZ och px: Ej dysplasi (neg HPV, cyt neg) Pos HPV Övrig utredning ua och px: LSIL och px: HSIL Åter GCK 24 Kvarstår i respektive 25a/b kontrollfil 2 år 27 Behandling excisison 29 24
25 Flödesschema 6: Cytologiska analysen visar HSIL-cyt eller ASC-H. 10b inom 3 mån Px av lesion, annars "blinda" px från TZ motsvarar HSIL och px: Ej dysplasi och px: LSIL och px: HSIL Ev See and treat Cellprov+HPV 1 år hos bm/ssk år 24 år 25 år Behandling Excision HPV neg, ASC-US/LSIL-cyt HPV neg, cyt neg HPV pos, cyt neg el. pos el. HSIL-cyt/ASC-H oavsett HPV-status HSIL/CIN2 HSIL/CIN3 Behandling Excision Åter GCK 24 3 mån 33 1 år 28 Behandling 29 Excision 25
26 Flödesschema 7: Cytologiska analysen visar körtelcellsatypi eller atypi i celler av oklar/annan typ. med biopsi inom 3 mån Erfaren kolposkopist Endocervikal cytologiprovtagning alt cervixabrasio Ultraljud och endometrieprov om 40 år 10a Endometriepatolog i eller tecken på annan malignitet Cervixcancer AIS Körtelcellsatypi i endocervikalt cytologprov eller körtelscellsdysplasi i PAD HSIL LSIL Normal kolposkopi och PAD Handläggning enligt vårdprogrammet för cervixcancer Hög cylinderexcision (med hänsyn till graviditestsönskemål) Vidare malignitetsutredning MDKkonferens Handläggning enligt vårdprogrammet för HSIL endocervikalt prov 1 år Hög cylinderexcision (med hänsyn till graviditestsönskemål) Normala fynd Cellprov+HPV år 32a/b HPV persistens el cyt-atypi HPV neg cyt neg 3 mån Åter GCK 26
27 Flödesschema 8 a + b: Uppföljning vid gynekologmottagning av avvikande prov efter behandling (behandlingskontroll) samt uppföljning vid gynmottagning efter remiss från kontrollfil. Cytologprov med HPV-test HPV neg cyt neg HPV neg ASC-US/LSIL-cyt HPV pos cyt neg HPV pos cyt pos ASC-H/HSIL-cyt oavsett HPVstatus 24 Efter behandlad LSIL: Åter GCK 34 Efter behandlad HSIL/AIS: Fortsätta i kontrollfil efter behandling Nytt prov 3 år 13a Cellprov+HPV mån hos bm/ssk 13b 3 mån 8 px/ev rebehandling 3 mån 10b Cyt ua, HPV neg Någon kvarstående avvikelse HPV och/eller cyt 34 Kontrollfil efter behandling Nytt prov 3 år 3 mån 14a/b 27
28 Flödesschema 9: Cytologisk atypi/dysplasi med pos HPV under graviditet; utredning och uppföljning. Graviditetsvecka < 18 (Vecka optimalt) med cellprov och px 35 och px visar: Mikroinvasiv cancer kan inte uteslutas och px visar: HSIL och px visar: AIS och px visar: LSIL MDK HSIL Prov dubbelgranskas på patologen AIS Mikroinvasiv cancer kan inte uteslutas 2 år 27 Grav.v 28-30, cellprov, px Skyndsam utredning med excision/slyngbiopsi för att utesluta cancer MDK HSIL AIS 6-8 veckor post partum 10b, px alt. resektion, px, cellprov var 6:e vecka under graviditet AIS Resektion dagar post partum 28
Cervixcancerprevention. Screening, utredning, behandling och uppföljning.
 Cervixcancerprevention. Screening, utredning, behandling och uppföljning. Flödesscheman med tillhörande numrerade svarsbrev finns samlade sist i dokumentet Definitioner och förkortningar Adenocarcinoma
Cervixcancerprevention. Screening, utredning, behandling och uppföljning. Flödesscheman med tillhörande numrerade svarsbrev finns samlade sist i dokumentet Definitioner och förkortningar Adenocarcinoma
Lathund för kallelser och svarsbrev
 Lathund för kallelser och svarsbrev - 2019 Inom gynekologisk cellprovskontroll, samt utredning och behandling enligt det nationella vårdprogrammet för livmoderhalscancerprevention, version 2.0 december
Lathund för kallelser och svarsbrev - 2019 Inom gynekologisk cellprovskontroll, samt utredning och behandling enligt det nationella vårdprogrammet för livmoderhalscancerprevention, version 2.0 december
Lathund till kallelser och svarsbrev inom Gynekologisk cellprovskontroll, samt utredning och behandling
 Lathund till kallelser och svarsbrev inom Gynekologisk cellprovskontroll, samt utredning och behandling enligt det Nationella vårdprogrammet för livmoderhalscancerprevention 2017. Versionshantering Datum
Lathund till kallelser och svarsbrev inom Gynekologisk cellprovskontroll, samt utredning och behandling enligt det Nationella vårdprogrammet för livmoderhalscancerprevention 2017. Versionshantering Datum
Ny kolposkopi inom 3 månader. a. Cytologi HSIL oavsett HPV svar a. Kolposkopi inom 3 månader. Vid HPV 16/18 om 18 månader
 Medicinsk rutin Process: 3.3.4 RGK Bedriva specialiserad somatisk slutenvård Område: Faktaägare: Fatemeh Johansson, Överläkare Fastställd av: Jennie Ronéus, Verksamhetschef Revisions nr: 1 Gynekologiskt
Medicinsk rutin Process: 3.3.4 RGK Bedriva specialiserad somatisk slutenvård Område: Faktaägare: Fatemeh Johansson, Överläkare Fastställd av: Jennie Ronéus, Verksamhetschef Revisions nr: 1 Gynekologiskt
Sökord: Gynekologi. Atypical squamous cells high grade. (Misstänkt höggradig dysplasi) Cancer in situ Ingår i CIN 3
 Kvinnokliniken i Kvinnokliniken Cervixcancerprevention: Screening, utredning, behandling och Definitioner och förkortningar Adenocarcinoma in situ ( AIS) Adenocarcinoma cervicis uteri ASCUS eller lätt
Kvinnokliniken i Kvinnokliniken Cervixcancerprevention: Screening, utredning, behandling och Definitioner och förkortningar Adenocarcinoma in situ ( AIS) Adenocarcinoma cervicis uteri ASCUS eller lätt
Atypical squamous cells high grade. (Misstänkt höggradig dysplasi) Cancer in situ Ingår i CIN 3
 (L Liest Överläkare) Cervixcancerprevention: Screening, utredning, behandling Definitioner och förkortningar Adenocarcinoma in situ ( AIS) Adenocarcinoma cervicis uteri ASCUS eller lätt skivepitelatypi
(L Liest Överläkare) Cervixcancerprevention: Screening, utredning, behandling Definitioner och förkortningar Adenocarcinoma in situ ( AIS) Adenocarcinoma cervicis uteri ASCUS eller lätt skivepitelatypi
Publicerat för enhet: Kvinnoklinik Version: 8
 Publicerat för enhet: Kvinnoklinik Version: 8 Innehållsansvarig: Anne Ekeryd Andalen, Överläkare, Kvinnoklinik läkare (annek59) Giltig från: 2019-06-04 Godkänt av: Graciela Carlson, Verksamhetschef, Område
Publicerat för enhet: Kvinnoklinik Version: 8 Innehållsansvarig: Anne Ekeryd Andalen, Överläkare, Kvinnoklinik läkare (annek59) Giltig från: 2019-06-04 Godkänt av: Graciela Carlson, Verksamhetschef, Område
Ännu bättre cancervård
 Nytt vårdprogram för cervixcancerprevention Kristina Elfgren Överläkare Med Dr Kvinnokliniken Karolinska Universitetssjukhuset Ordförande i C-ARG-SFOGs arbetsgrupp för cervixcancerprev Ännu bättre cancervård
Nytt vårdprogram för cervixcancerprevention Kristina Elfgren Överläkare Med Dr Kvinnokliniken Karolinska Universitetssjukhuset Ordförande i C-ARG-SFOGs arbetsgrupp för cervixcancerprev Ännu bättre cancervård
Gynekologisk cellprovskontroll (GCK)
 MEDICINSK INSTRUKTION 1 (7) MEDICINSK INDIKATION Bakgrund Sedan slutet av 1960-talet har screening för upptäckt av symtomfria förstadier till cervixcancer, dysplasier (cellförändringar), genomförts i Sverige.
MEDICINSK INSTRUKTION 1 (7) MEDICINSK INDIKATION Bakgrund Sedan slutet av 1960-talet har screening för upptäckt av symtomfria förstadier till cervixcancer, dysplasier (cellförändringar), genomförts i Sverige.
SFOG-riktlinje av NVP för cervixcancerprevention. NPV= Nationellt vårdprogram för cervixcancerprevention
 SFOG-riktlinje av NVP för cervixcancerprevention. NPV= Nationellt vårdprogram för cervixcancerprevention Mål med SFOG-RIKTLINJE... 3 Termer och förkortningar... 4 1. PRIMÄRPREVENTION (Kapitel 5 och 6 i
SFOG-riktlinje av NVP för cervixcancerprevention. NPV= Nationellt vårdprogram för cervixcancerprevention Mål med SFOG-RIKTLINJE... 3 Termer och förkortningar... 4 1. PRIMÄRPREVENTION (Kapitel 5 och 6 i
Avvikande cellprovsvar från livmodertappen
 Avvikande cellprovsvar från livmodertappen Berörda enheter Samtliga enheter inom VO Obstetrik och Gynekologi. Syfte Tydliggöra handläggning av patienter som fallit ut med avvikande i GCK eller vid indicerad
Avvikande cellprovsvar från livmodertappen Berörda enheter Samtliga enheter inom VO Obstetrik och Gynekologi. Syfte Tydliggöra handläggning av patienter som fallit ut med avvikande i GCK eller vid indicerad
SFOG-riktlinje av NVP för cervixcancerprevention, uppdaterad
 SFOG-riktlinje av NVP för cervixcancerprevention, uppdaterad 190330. Mål med SFOG-RIKTLINJE... 3 Termer och förkortningar... 4 1. PRIMÄRPREVENTION (Kapitel 5 och 6 i vårdprogrammet)... 8 2. PROVTAGNING
SFOG-riktlinje av NVP för cervixcancerprevention, uppdaterad 190330. Mål med SFOG-RIKTLINJE... 3 Termer och förkortningar... 4 1. PRIMÄRPREVENTION (Kapitel 5 och 6 i vårdprogrammet)... 8 2. PROVTAGNING
PM nr 37. Cervixcancerprevention: Screening, utredning, behandling och uppföljning
 PM nr 37 PM Kvinnokliniken Länssjukhuset Kalmar Författare: Helene Muhr Giltigt fr o m 2014-06-18 Giltigt t o m 2016-06-18 Cervixcancerprevention: Screening, utredning, behandling och uppföljning Definitioner
PM nr 37 PM Kvinnokliniken Länssjukhuset Kalmar Författare: Helene Muhr Giltigt fr o m 2014-06-18 Giltigt t o m 2016-06-18 Cervixcancerprevention: Screening, utredning, behandling och uppföljning Definitioner
Avvikande cellprovsvar Ob-gyn NLL
 Avvikande cellprovsvar Ob-gyn NLL Berörda enheter Samtliga enheter inom Kvinnosjukvården Norrbotten. Syfte Tydliggöra handläggning av patienter som fallit ut med avvikande i GCK eller vid indicerad provtagning,
Avvikande cellprovsvar Ob-gyn NLL Berörda enheter Samtliga enheter inom Kvinnosjukvården Norrbotten. Syfte Tydliggöra handläggning av patienter som fallit ut med avvikande i GCK eller vid indicerad provtagning,
Cervixdysplasier under graviditet
 Cervixdysplasier under graviditet Hanna Sahlgren Specialistläkare, Kvinnokliniken Falu Lasarett Doktorand, Institutionen för medicinsk epidemiologi och biostatistik, KI Incidens cervixdysplasi under graviditet
Cervixdysplasier under graviditet Hanna Sahlgren Specialistläkare, Kvinnokliniken Falu Lasarett Doktorand, Institutionen för medicinsk epidemiologi och biostatistik, KI Incidens cervixdysplasi under graviditet
Vårdprogram för Västra Götalandsregionen (VGR) och Region Halland (RH) inkluderande all berörd verksamhet i offentlig och privat regi
 Regionalt vårdprogram Cervixdysplasi Fastställd av Hälso- och sjukvårdsdirektören giltigt till Vårdprogram för Västra Götalandsregionen (VGR) och Region Halland (RH) inkluderande all berörd verksamhet
Regionalt vårdprogram Cervixdysplasi Fastställd av Hälso- och sjukvårdsdirektören giltigt till Vårdprogram för Västra Götalandsregionen (VGR) och Region Halland (RH) inkluderande all berörd verksamhet
Cervixcancerprevention
 Cervixcancerprevention Nationellt vårdprogram KORTVERSION 2019-02-22 Version: 2.1 Vårdprogram samt Konsekvenser av införande av Socialstyrelsens rekommendationer gällande screening juni 2015 KAPITEL 1
Cervixcancerprevention Nationellt vårdprogram KORTVERSION 2019-02-22 Version: 2.1 Vårdprogram samt Konsekvenser av införande av Socialstyrelsens rekommendationer gällande screening juni 2015 KAPITEL 1
Screeningprogram för Gynekologiska cellprovskontrollen (GCK)
 1(5) Screeningprogram för Gynekologiska cellprovskontrollen (GCK) Gynekologisk cellprovskontroll sker vart 3:e år mellan 23 49 års ålder och vart 5:e år mellan 50 60 års ålder. Kvinnor som genomgått total
1(5) Screeningprogram för Gynekologiska cellprovskontrollen (GCK) Gynekologisk cellprovskontroll sker vart 3:e år mellan 23 49 års ålder och vart 5:e år mellan 50 60 års ålder. Kvinnor som genomgått total
Regional riktlinje för screening för cervixcancer
 Regional riktlinje för screening för cervixcancer Riktlinjer för utförare av hälso- och sjukvård i, framtagna i nära samverkan med berörda sakkunniggrupper. Fastställd av hälso- och sjukvårdsdirektören.
Regional riktlinje för screening för cervixcancer Riktlinjer för utförare av hälso- och sjukvård i, framtagna i nära samverkan med berörda sakkunniggrupper. Fastställd av hälso- och sjukvårdsdirektören.
Tillämpning av Nationellt vårdprogram för cervixcancerprevention
 Regional medicinsk riktlinje Tillämpning av Nationellt vårdprogram för cervixcancerprevention Fastställd av Hälso- och sjukvårdsdirektören (HS 2019-00501) giltig tom juni 2021. Utarbetad av regionala styr-
Regional medicinsk riktlinje Tillämpning av Nationellt vårdprogram för cervixcancerprevention Fastställd av Hälso- och sjukvårdsdirektören (HS 2019-00501) giltig tom juni 2021. Utarbetad av regionala styr-
Regionala riktlinjer för screening för cervixcancer
 Regionala riktlinjer för screening för cervixcancer Riktlinjer för utförare av hälso- och sjukvård i Region Skåne, framtagna i nära samverkan med berörda sakkunniggrupper. Riktlinjen är fastställd av hälso-
Regionala riktlinjer för screening för cervixcancer Riktlinjer för utförare av hälso- och sjukvård i Region Skåne, framtagna i nära samverkan med berörda sakkunniggrupper. Riktlinjen är fastställd av hälso-
Remissrunda 1 Cervixcancerprevention Nationellt vårdprogram samt konsekvenser av införande av Socialstyrelsens screeningrekommendationer
 Remissrunda 1 Cervixcancerprevention Nationellt vårdprogram samt konsekvenser av införande av Socialstyrelsens screeningrekommendationer Den nationella vårdprogramgruppen för cervixcancerprevention har
Remissrunda 1 Cervixcancerprevention Nationellt vårdprogram samt konsekvenser av införande av Socialstyrelsens screeningrekommendationer Den nationella vårdprogramgruppen för cervixcancerprevention har
Regionala tillämpningar av nationellt vårdprogram för Cervixcancerprevention
 tillämpningar av nationellt vårdprogram för Cervixcancerprevention FEBRUARI 018 Februari 018 Dnr 018-046 Innehåll tillämpningar av nationella vårdprogrammet i... 4 8. Kallelse till gynekologisk cellprovskontroll...
tillämpningar av nationellt vårdprogram för Cervixcancerprevention FEBRUARI 018 Februari 018 Dnr 018-046 Innehåll tillämpningar av nationella vårdprogrammet i... 4 8. Kallelse till gynekologisk cellprovskontroll...
Ännu bättre cancervård
 Cervixcancerprevention Primär HPV screening, dysplasier och det nya vårdprogrammet HPV vaccination Kristina Elfgren Med Dr överläkare Kvinnokliniken Karolinska Universitetssjukhuset Ordförande i C-ARG-SFOGs
Cervixcancerprevention Primär HPV screening, dysplasier och det nya vårdprogrammet HPV vaccination Kristina Elfgren Med Dr överläkare Kvinnokliniken Karolinska Universitetssjukhuset Ordförande i C-ARG-SFOGs
Cervixcancer. - Primär och Sekundär prevention Caroline Lilliecreutz
 Cervixcancer - Primär och Sekundär prevention 2017-05-19 Caroline Lilliecreutz 2017-05-19 Namn Sammanhang 2017-05-19 Caroline Lilliecreutz 2017-05-19 Caroline Lilliecreutz 2017-05-19 Caroline Lilliecreutz
Cervixcancer - Primär och Sekundär prevention 2017-05-19 Caroline Lilliecreutz 2017-05-19 Namn Sammanhang 2017-05-19 Caroline Lilliecreutz 2017-05-19 Caroline Lilliecreutz 2017-05-19 Caroline Lilliecreutz
Vårdprogram för Västra Götalandsregionen (VGR) och Region Halland (RH) inkluderande all berörd verksamhet i offentlig och privat regi
 Regionalt vårdprogram Cervixdysplasi Fastställd av Hälso- och sjukvårdsdirektören 45-2014, Reviderat 151218 giltigt till 2017-12-18 Utarbetad av vårdprogramgruppen för gynekologisk cellprovskontroll i
Regionalt vårdprogram Cervixdysplasi Fastställd av Hälso- och sjukvårdsdirektören 45-2014, Reviderat 151218 giltigt till 2017-12-18 Utarbetad av vårdprogramgruppen för gynekologisk cellprovskontroll i
Kommunikationsstöd för hälso- och sjukvårdspersonal om Humant papillomvirus (HPV)
 PM 2018-12-04 1 (1) Kommunikationsstöd för hälso- och sjukvårdspersonal om Humant papillomvirus (HPV) Innehållsförteckning Kommunikationsstöd för hälso- och sjukvårdspersonal om Humant papillomvirus (HPV)...
PM 2018-12-04 1 (1) Kommunikationsstöd för hälso- och sjukvårdspersonal om Humant papillomvirus (HPV) Innehållsförteckning Kommunikationsstöd för hälso- och sjukvårdspersonal om Humant papillomvirus (HPV)...
Screening för livmoderhalscancer. Indikatorer och bakgrundsmått Bilaga
 Screening för livmoderhalscancer Indikatorer och bakgrundsmått Bilaga Denna publikation skyddas av upphovsrättslagen. Vid citat ska källan uppges. För att återge bilder, fotografier och illustrationer
Screening för livmoderhalscancer Indikatorer och bakgrundsmått Bilaga Denna publikation skyddas av upphovsrättslagen. Vid citat ska källan uppges. För att återge bilder, fotografier och illustrationer
Cervical cancer prevention - Studies on possible improvements.
 Cervical cancer prevention - Studies on possible improvements. Björn Strander Stolt medicine doktor Onkologiskt centrum, Västra regionen och Kvinnomottagningen, Kungsbacka Närsjukhus Syftet med avhandlingen
Cervical cancer prevention - Studies on possible improvements. Björn Strander Stolt medicine doktor Onkologiskt centrum, Västra regionen och Kvinnomottagningen, Kungsbacka Närsjukhus Syftet med avhandlingen
Cervixcancerprevention
 Cervixcancerprevention Nationellt vårdprogram 2018-12-11 Version: 2.0 Vårdprogram samt Konsekvenser av införande av Socialstyrelsens rekommendationer gällande screening juni 2015 Versionshantering Datum
Cervixcancerprevention Nationellt vårdprogram 2018-12-11 Version: 2.0 Vårdprogram samt Konsekvenser av införande av Socialstyrelsens rekommendationer gällande screening juni 2015 Versionshantering Datum
Cervixcancerprevention Nationellt vårdprogram och Konsekvenser av införande av Socialstyrelsens rekommendationer gällande screening juni 2015
 Landstingens och regionernas nationella samverkansgrupp inom cancervården Cervixcancerprevention Nationellt vårdprogram och Konsekvenser av införande av Socialstyrelsens rekommendationer gällande screening
Landstingens och regionernas nationella samverkansgrupp inom cancervården Cervixcancerprevention Nationellt vårdprogram och Konsekvenser av införande av Socialstyrelsens rekommendationer gällande screening
Vårdprogram för Västra Götalandsregionen (VGR) och Region Halland (RH) inkluderande all berörd verksamhet i offentlig och privat regi
 Regionalt vårdprogram Cervixdysplasi Fastställd av Hälso- och sjukvårdsdirektören 45-2014, Reviderat 151218 giltigt till 2017-12-18 Utarbetad av vårdprogramgruppen för gynekologisk cellprovskontroll i
Regionalt vårdprogram Cervixdysplasi Fastställd av Hälso- och sjukvårdsdirektören 45-2014, Reviderat 151218 giltigt till 2017-12-18 Utarbetad av vårdprogramgruppen för gynekologisk cellprovskontroll i
VÅRDPROGRAM FÖR CERVIXDYSPLASI
 VÅRDPROGRAM FÖR CERVIXDYSPLASI Norra sjukvårdsregionen NLL, VLL, LVN, JLL Reviderad upplaga, fr. o. m. 150101 www.rccnorr.se Beställningsadress: Regionalt Cancercentrum Norr Norrlands universitetssjukhus
VÅRDPROGRAM FÖR CERVIXDYSPLASI Norra sjukvårdsregionen NLL, VLL, LVN, JLL Reviderad upplaga, fr. o. m. 150101 www.rccnorr.se Beställningsadress: Regionalt Cancercentrum Norr Norrlands universitetssjukhus
Tillämpning av Nationell t vårdprogram för cervixcancerprevention
 Regional medicinsk riktlinje Tillämpning av Nationell t vårdprogram för cervixcancerprevention Fastställd av Hälso- och sjukvårdsdirektören (HS 2017-00461) giltigt till juni 2019. Utarbetad av Regionala
Regional medicinsk riktlinje Tillämpning av Nationell t vårdprogram för cervixcancerprevention Fastställd av Hälso- och sjukvårdsdirektören (HS 2017-00461) giltigt till juni 2019. Utarbetad av Regionala
VÅRDPROGRAM FÖR CERVIXDYSPLASI
 VÅRDPROGRAM FÖR CERVIXDYSPLASI Umeå 2012 www.rccnorr.se Beställningsadress: Regionalt Cancercentrum Norr Norrlands universitetssjukhus 901 85 UMEÅ 090-785 19 90 Regionalt Cancercentrum Norr, Umeå 2012
VÅRDPROGRAM FÖR CERVIXDYSPLASI Umeå 2012 www.rccnorr.se Beställningsadress: Regionalt Cancercentrum Norr Norrlands universitetssjukhus 901 85 UMEÅ 090-785 19 90 Regionalt Cancercentrum Norr, Umeå 2012
süoamoldo^j= c o= `bosfuavpmi^pf= =
 süoamoldo^j= c o= `bosfuavpmi^pf= = kçêê~=ëàìâî êçëêéöáçåéå= kiii=siii=iski=gii= oéîáçéê~ç=ìééä~ö~i=ñêk=çk=ãk=nsmnmn= = = = = = = = = = = www.rccnorr.se = Beställningsadress: Regionalt Cancercentrum Norr
süoamoldo^j= c o= `bosfuavpmi^pf= = kçêê~=ëàìâî êçëêéöáçåéå= kiii=siii=iski=gii= oéîáçéê~ç=ìééä~ö~i=ñêk=çk=ãk=nsmnmn= = = = = = = = = = = www.rccnorr.se = Beställningsadress: Regionalt Cancercentrum Norr
Gynekologiska cellprovskontroller KUNGSÖRS VÅRDCENTRAL
 Gynekologiska cellprovskontroller KUNGSÖRS VÅRDCENTRAL 2014-2017 Bakgrund Varje år får cirka 450-500 kvinnor i Sverige livmoderhalscancer (cervix cancer) och runt 130-150 kvinnor per år dör av sjukdomen.
Gynekologiska cellprovskontroller KUNGSÖRS VÅRDCENTRAL 2014-2017 Bakgrund Varje år får cirka 450-500 kvinnor i Sverige livmoderhalscancer (cervix cancer) och runt 130-150 kvinnor per år dör av sjukdomen.
Ny metod för screening av livmoderhalsen
 Ny metod för screening av livmoderhalsen 2019-04-04 Lena Silfverdal, gynekolog, med dr, processledare för prevention mot livmoderhalscancer RCC Norr Ny screeningmetod nytt screeningprogram för prevention
Ny metod för screening av livmoderhalsen 2019-04-04 Lena Silfverdal, gynekolog, med dr, processledare för prevention mot livmoderhalscancer RCC Norr Ny screeningmetod nytt screeningprogram för prevention
99,7% HPV i primärscreeningen. Matts Olovsson
 HPV i primärscreeningen Matts Olovsson Professor vid institutionen för kvinnors och barns hälsa Uppsala universitet Överläkare vid Kvinnokliniken, Akademiska sjukhuset, Uppsala 99,7% Cervixcancer i Sverige
HPV i primärscreeningen Matts Olovsson Professor vid institutionen för kvinnors och barns hälsa Uppsala universitet Överläkare vid Kvinnokliniken, Akademiska sjukhuset, Uppsala 99,7% Cervixcancer i Sverige
Version: 1.0 Datum: Cytburken. Variabelspecifikation. Sida 1 av 9
 Cytburken Variabelspecifikation Sida 1 av 9 1 Automatiskt inrapporterade data 3 1.1 Cytologi 3 1.2 Histopatologi 5 1.3 HPV 6 1.4 Persondata 6 1.5 Gallrad hysterektomi 7 1.6 Kallelsedata 7 1.7 Kontrollfil
Cytburken Variabelspecifikation Sida 1 av 9 1 Automatiskt inrapporterade data 3 1.1 Cytologi 3 1.2 Histopatologi 5 1.3 HPV 6 1.4 Persondata 6 1.5 Gallrad hysterektomi 7 1.6 Kallelsedata 7 1.7 Kontrollfil
Regionala riktlinjer gynekologisk cellprovtagning inom mödrahälsovården
 Regionala riktlinjer gynekologisk cellprovtagning inom mödrahälsovården Riktlinjer för utförare av hälso- och sjukvård i. Regionala riktlinjer har tagits fram i nära samverkan med berörda sakkunniggrupper.
Regionala riktlinjer gynekologisk cellprovtagning inom mödrahälsovården Riktlinjer för utförare av hälso- och sjukvård i. Regionala riktlinjer har tagits fram i nära samverkan med berörda sakkunniggrupper.
Riktlinjer för Gynekologisk cellprovtagning i Region Skåne 2013
 i 2013 Hemsida: www.skane.se/vardochriktlinjer Fastställt 2013-04-11 E-post: vardochriktlinjer@skane.se Giltigt till 2014-06-30 Vårdkedjan involverar verksamhetsområdena Labmedicin Skåne (Klinisk Patologi/Cytologi,
i 2013 Hemsida: www.skane.se/vardochriktlinjer Fastställt 2013-04-11 E-post: vardochriktlinjer@skane.se Giltigt till 2014-06-30 Vårdkedjan involverar verksamhetsområdena Labmedicin Skåne (Klinisk Patologi/Cytologi,
Sonia Andersson Professor, överläkare. KVINNOKLINIKEN Karolinska Universitetssjukhuset, Karolinska Institutet
 Sonia Andersson Professor, överläkare KVINNOKLINIKEN Karolinska Universitetssjukhuset, Karolinska Institutet Vad jag planerar att diskutera med er idag: Epidemiologi av cervixcancer Vilken roll spelar
Sonia Andersson Professor, överläkare KVINNOKLINIKEN Karolinska Universitetssjukhuset, Karolinska Institutet Vad jag planerar att diskutera med er idag: Epidemiologi av cervixcancer Vilken roll spelar
Rapport Cervixcancerprevention RCC Syd juni 2015
 Rapport Cervixcancerprevention RCC Syd juni 2015 Rapporten Cervixcancerprevention från RCC Syd sätts samman för att utvärdera arbetet med att förebygga livmoderhalscancer. Det finns mycket att glädjas
Rapport Cervixcancerprevention RCC Syd juni 2015 Rapporten Cervixcancerprevention från RCC Syd sätts samman för att utvärdera arbetet med att förebygga livmoderhalscancer. Det finns mycket att glädjas
Teknisk specifikation för IT-system utifrån nytt nationellt vårdprogram för
 cervixcancerprevention Version Datum Kommentar Författare 1.0 16-11-03 Adam Sehlin, Marlene Sandberg-Andersson 2.0 17-02-16 Uppdatering efter Ineras förstudierapport Stödsystem Screening Livmoderhalscancer
cervixcancerprevention Version Datum Kommentar Författare 1.0 16-11-03 Adam Sehlin, Marlene Sandberg-Andersson 2.0 17-02-16 Uppdatering efter Ineras förstudierapport Stödsystem Screening Livmoderhalscancer
Corpuscancer ca 85% Cervixcancer ca 70% Ovarialcancer ca 40 % Corpuscancer ca 1300. Ovarialcancer ca 800 Borderline 200. Cervixcancer ca 450
 Corpuscancer ca 1300 Ovarialcancer ca 800 Borderline 200 Cervixcancer ca 450 Vulvacancer ca 125 Vaginalcancer ca 40 Äggledarcancer (tubar) ca 40 Corpuscancer ca 85% Cervixcancer ca 70% Ovarialcancer ca
Corpuscancer ca 1300 Ovarialcancer ca 800 Borderline 200 Cervixcancer ca 450 Vulvacancer ca 125 Vaginalcancer ca 40 Äggledarcancer (tubar) ca 40 Corpuscancer ca 85% Cervixcancer ca 70% Ovarialcancer ca
Atypisk cervixcytologi under graviditet
 Atypisk cervixcytologi under graviditet SFOG-veckan i Varberg 26 augusti 2014 Cecilia Kärrberg Överläkare, Med dr Processansvarig för cervixdysplasi och vulvaförändringar Sahlgrenska Universitetssjukhuset
Atypisk cervixcytologi under graviditet SFOG-veckan i Varberg 26 augusti 2014 Cecilia Kärrberg Överläkare, Med dr Processansvarig för cervixdysplasi och vulvaförändringar Sahlgrenska Universitetssjukhuset
Riktlinjer för Gynekologisk cellprovtagning i Region Skåne 2014
 Riktlinjer för Gynekologisk cellprovtagning i Region Skåne 2014 Hemsida: www.skane.se/vardochriktlinjer Fastställt 2013-12-23 E-post: vardochriktlinjer@skane.se Giltigt till 2014-12-31 Vårdkedjan involverar
Riktlinjer för Gynekologisk cellprovtagning i Region Skåne 2014 Hemsida: www.skane.se/vardochriktlinjer Fastställt 2013-12-23 E-post: vardochriktlinjer@skane.se Giltigt till 2014-12-31 Vårdkedjan involverar
Corpuscancer ca 83% Cervixcancer ca 68% Ovarialcancer ca 42 % Corpuscancer ca Ovarialcancer ca 785. Cervixcancer ca 439
 Corpuscancer ca 1325 Ovarialcancer ca 785 Borderline 222 Cervixcancer ca 439 Vulvacancer ca 129 Vaginalcancer ca 40 Äggledarcancer (tubar) ca 42 Corpuscancer ca 83% Cervixcancer ca 68% Ovarialcancer ca
Corpuscancer ca 1325 Ovarialcancer ca 785 Borderline 222 Cervixcancer ca 439 Vulvacancer ca 129 Vaginalcancer ca 40 Äggledarcancer (tubar) ca 42 Corpuscancer ca 83% Cervixcancer ca 68% Ovarialcancer ca
Gynekologisk cellprovskontroll och handläggning av cellförändringar
 Gynekologisk cellprovskontroll och handläggning av cellförändringar Vårdprogram för Landstinget i Jönköpings län fastställt i medicinsk programgrupp, primärvård december 1999, reviderat oktober 2010 Sammanfattning
Gynekologisk cellprovskontroll och handläggning av cellförändringar Vårdprogram för Landstinget i Jönköpings län fastställt i medicinsk programgrupp, primärvård december 1999, reviderat oktober 2010 Sammanfattning
Hur blir ett bra screeningprogram bättre HPV-baserad screening och det nya vårdprogrammet
 Hur blir ett bra screeningprogram bättre HPV-baserad screening och det nya vårdprogrammet Björn Strander / Bengt Andrae RCC Väst / RCC Uppsala-Örebro Socialstyrelsens rekommendationer Publicerade juni
Hur blir ett bra screeningprogram bättre HPV-baserad screening och det nya vårdprogrammet Björn Strander / Bengt Andrae RCC Väst / RCC Uppsala-Örebro Socialstyrelsens rekommendationer Publicerade juni
Screening för livmoderhalscancer
 ÖVERENSKOMMELSE OM KVINNORS HÄLSA 2016 Screening för livmoderhalscancer STÖD TILL INFÖRANDE AV NYA REKOMMENDATIONER Screening för livmoderhalscancer 1 Innehåll Inledning... 3 Syfte och mål... 3 Särskilda
ÖVERENSKOMMELSE OM KVINNORS HÄLSA 2016 Screening för livmoderhalscancer STÖD TILL INFÖRANDE AV NYA REKOMMENDATIONER Screening för livmoderhalscancer 1 Innehåll Inledning... 3 Syfte och mål... 3 Särskilda
Undersökning av faktorer bakom benignt utfall i koner från kvinnor med påvisade avvikelser i cellprov och vävnadsprov
 Örebro universitet Institutionen för medicinska vetenskaper Kandidatuppsats, 15 hp Januari 2019 Undersökning av faktorer bakom benignt utfall i koner från kvinnor med påvisade avvikelser i cellprov och
Örebro universitet Institutionen för medicinska vetenskaper Kandidatuppsats, 15 hp Januari 2019 Undersökning av faktorer bakom benignt utfall i koner från kvinnor med påvisade avvikelser i cellprov och
Sammanställning av Kvalitetsdata 2017
 Sammanställning av Kvalitetsdata 217 Gällande Cervixcancerprevention i Sydöstra Sjukvårdsregionen April 218 NATIONELLA KVALITETSREGISTRET FÖR CERVIXCANCERPREVENTION/PROCESS("CYTBURKEN") Regionalt cancercentrum
Sammanställning av Kvalitetsdata 217 Gällande Cervixcancerprevention i Sydöstra Sjukvårdsregionen April 218 NATIONELLA KVALITETSREGISTRET FÖR CERVIXCANCERPREVENTION/PROCESS("CYTBURKEN") Regionalt cancercentrum
13. Humant Papillom Virus
 Kapitel 13 1 13. Humant Papillom Virus Humant Papillom Virus (HPV) är ett virus som i dag består av cirka 200 identifierade typer. Ett 40-tal av dessa infekterar genitalia. HPV är världens vanligaste sexuellt
Kapitel 13 1 13. Humant Papillom Virus Humant Papillom Virus (HPV) är ett virus som i dag består av cirka 200 identifierade typer. Ett 40-tal av dessa infekterar genitalia. HPV är världens vanligaste sexuellt
Studiedagar 2007 Riksföreningen för Klinisk Cytologi - Åhus Strand
 Studiedagar 2007 Riksföreningen för Klinisk Cytologi - Åhus Strand Fallbeskrivningar 1-10 Kristianstad Sammanställt av Anneli Leksell Fall 1 Kvinna född 1975 VS 2004-maj Hälsoundersökning 8:e cykeldagen
Studiedagar 2007 Riksföreningen för Klinisk Cytologi - Åhus Strand Fallbeskrivningar 1-10 Kristianstad Sammanställt av Anneli Leksell Fall 1 Kvinna född 1975 VS 2004-maj Hälsoundersökning 8:e cykeldagen
Screening för livmoderhalscancer. Rekommendation och bedömningsunderlag
 Screening för livmoderhalscancer Rekommendation och bedömningsunderlag Denna publikation skyddas av upphovsrättslagen. Vid citat ska källan uppges. För att återge bilder, fotografier och illustrationer
Screening för livmoderhalscancer Rekommendation och bedömningsunderlag Denna publikation skyddas av upphovsrättslagen. Vid citat ska källan uppges. För att återge bilder, fotografier och illustrationer
Standardiserade vårdförlopp
 Standardiserade vårdförlopp Förkortade versioner för öppenvårdsgynekologin 2017-10-31 Version: 2.0 Versionshantering Datum Beskrivning av förändring 2017-02-13 Första kortversion av standardiserade vårdförlopp
Standardiserade vårdförlopp Förkortade versioner för öppenvårdsgynekologin 2017-10-31 Version: 2.0 Versionshantering Datum Beskrivning av förändring 2017-02-13 Första kortversion av standardiserade vårdförlopp
Rekommendationer för tidig upptäckt av gynekologisk cancer.
 Rekommendationer för tidig upptäckt av gynekologisk cancer. Enligt nationella cancerstrategin och regionala cancerplanen är det vårdprogramgruppernas uppgift att ta fram information till remitterande och
Rekommendationer för tidig upptäckt av gynekologisk cancer. Enligt nationella cancerstrategin och regionala cancerplanen är det vårdprogramgruppernas uppgift att ta fram information till remitterande och
Om livmoderhalscancer, cellförändringar, kondylom och Gardasil.
 Om livmoderhalscancer, cellförändringar, kondylom och Gardasil. Den kvinnliga anatomin Äggledare Äggstock Livmoder Livmoderhals Livmodertapp Slida 1. Livmodertappen är känslig Området kring livmoderhalsen
Om livmoderhalscancer, cellförändringar, kondylom och Gardasil. Den kvinnliga anatomin Äggledare Äggstock Livmoder Livmoderhals Livmodertapp Slida 1. Livmodertappen är känslig Området kring livmoderhalsen
Utförligt och i stort sett heltäckande. Gediget jobb - snabbt och bra. Mycket nytt finns att läsa. Ffa om nya riskgrupper. Spännande!
 REMISSVAR Tack för att du tar dig tid att lämna synpunkter på vårdprogrammet. Denna mall underlättar för oss när vi ska sammanställa remissvaren och vi är tacksamma om du använder den. Om du känner dig
REMISSVAR Tack för att du tar dig tid att lämna synpunkter på vårdprogrammet. Denna mall underlättar för oss när vi ska sammanställa remissvaren och vi är tacksamma om du använder den. Om du känner dig
Nationellt vårdprogram vulvacancer Vulv-ARG
 Nationellt vårdprogram vulvacancer Vulv-ARG 180309 Cecilia Kärrberg Överläkare Med.dr Processansvarig för cervixdysplasi och vulvasjukdomar Regional processägare särskild gynekologisk dysplasi Gynekologi
Nationellt vårdprogram vulvacancer Vulv-ARG 180309 Cecilia Kärrberg Överläkare Med.dr Processansvarig för cervixdysplasi och vulvasjukdomar Regional processägare särskild gynekologisk dysplasi Gynekologi
SVF livmoderhalscancer, Checklista från första besöket
 Vårddokument Checklista Sida 1 (5) SVF livmoderhalscancer, Checklista från första besöket Vid frågor, kontakta gynonkjouren SY i första hand, tel 71079 dagtid. Alt ring kontaktsjuksköterska (kssk) SY,
Vårddokument Checklista Sida 1 (5) SVF livmoderhalscancer, Checklista från första besöket Vid frågor, kontakta gynonkjouren SY i första hand, tel 71079 dagtid. Alt ring kontaktsjuksköterska (kssk) SY,
Bilaga 2 J Regional utvecklingsplan för cancervården i norra regionen REGIONAL UTVECKLINGSPLAN FÖR LIVMODERHALSCANCERPREVENTION
 REGIONAL UTVECKLINGSPLAN FÖR LIVMODERHALSCANCERPREVENTION 2016-2018 TIDIG UPPTÄCKT I gynekologisk cellprovskontroll (GCK) är den primära målsättnigen att upptäcka förstadier till cancer. Detta sker med
REGIONAL UTVECKLINGSPLAN FÖR LIVMODERHALSCANCERPREVENTION 2016-2018 TIDIG UPPTÄCKT I gynekologisk cellprovskontroll (GCK) är den primära målsättnigen att upptäcka förstadier till cancer. Detta sker med
Livmoderhalscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Livmoderhalscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Karin Bergmark och Pär Hellberg Februari 2017 Innehållsförteckning 1.
Ett samarbete i Västra sjukvårdsregionen Livmoderhalscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Karin Bergmark och Pär Hellberg Februari 2017 Innehållsförteckning 1.
KURSPLAN. Prevention, diagnostik samt behandling av livmoderhalscancer -från virusinfektion till allvarlig sjukdom med multimodel behandlingsstrategi
 080303 KURSPLAN Prevention, diagnostik samt behandling av livmoderhalscancer -från virusinfektion till allvarlig sjukdom med multimodel behandlingsstrategi Kursledare: Päivi Kannisto, docent, överläkare,
080303 KURSPLAN Prevention, diagnostik samt behandling av livmoderhalscancer -från virusinfektion till allvarlig sjukdom med multimodel behandlingsstrategi Kursledare: Päivi Kannisto, docent, överläkare,
Bilaga 2 L Regional cancerplan för norra sjukvårdsregionen
 UNDERLAG TILL REGIONAL CANCERPLAN FÖR LIVMODERHALSCANCERPREVENTION I NORRA REGIONEN 2019-2021 Förkortningar: AIS; adenocarcinoma in situ ASC-H; atypiska skivepitelceller celler talande för höggradig dysplasi
UNDERLAG TILL REGIONAL CANCERPLAN FÖR LIVMODERHALSCANCERPREVENTION I NORRA REGIONEN 2019-2021 Förkortningar: AIS; adenocarcinoma in situ ASC-H; atypiska skivepitelceller celler talande för höggradig dysplasi
Rapport från Nationell Hearing om HPV-screening
 Rapport från Nationell Hearing om HPV-screening 2016-10-25 Andreas Matussek, Funktionschef, Karolinska Universitetslaboratoriet, hälsade alla välkomna till mötet som hölls i Birkeaulan, Karolinska Universitetssjukhuset,
Rapport från Nationell Hearing om HPV-screening 2016-10-25 Andreas Matussek, Funktionschef, Karolinska Universitetslaboratoriet, hälsade alla välkomna till mötet som hölls i Birkeaulan, Karolinska Universitetssjukhuset,
Fokus : HPV-vaccination. Pia Collberg
 Insatser för att förebygga Livmoderhalscancer möjligheter och utmaningar! Fokus : HPV-vaccination Pia Collberg Mödrahälsovårdsöverläkare Region Jämtland Härjedalen Processledare för Cervixcancerprevention
Insatser för att förebygga Livmoderhalscancer möjligheter och utmaningar! Fokus : HPV-vaccination Pia Collberg Mödrahälsovårdsöverläkare Region Jämtland Härjedalen Processledare för Cervixcancerprevention
Screening mot cervixcancer Hur bra är vi? Hur kan vi bli bättre? Björn Strander
 Screening mot cervixcancer Hur bra är vi? Hur kan vi bli bättre? Björn Strander /100 000 Cervixcancer Sverige 1958-2011 Åldersstandardiserad incidens (FOB70) 30 25 Skivepitel Adeno Totalt 20 15 10 Källa:
Screening mot cervixcancer Hur bra är vi? Hur kan vi bli bättre? Björn Strander /100 000 Cervixcancer Sverige 1958-2011 Åldersstandardiserad incidens (FOB70) 30 25 Skivepitel Adeno Totalt 20 15 10 Källa:
Screening för livmoderhalscancer. Rekommendation och bedömningsunderlag Remissversion
 Screening för livmoderhalscancer Rekommendation och bedömningsunderlag Remissversion Förord I denna rapport ger Socialstyrelsen en rekommendation och ett bedömningsunderlag för nationellt screeningprogram
Screening för livmoderhalscancer Rekommendation och bedömningsunderlag Remissversion Förord I denna rapport ger Socialstyrelsen en rekommendation och ett bedömningsunderlag för nationellt screeningprogram
Sammanställning av Kvalitetsdata 2017
 Sammanställning av Kvalitetsdata 217 Gällande Cervixcancerprevention i Region Uppsala-Örebro Maj 218 NATIONELLA KVALITETSREGISTRET FÖR CERVIXCANCERPREVENTION/PROCESS("CYTBURKEN") Regionalt cancercentrum
Sammanställning av Kvalitetsdata 217 Gällande Cervixcancerprevention i Region Uppsala-Örebro Maj 218 NATIONELLA KVALITETSREGISTRET FÖR CERVIXCANCERPREVENTION/PROCESS("CYTBURKEN") Regionalt cancercentrum
Vem får livmoderhalscancer? Varför tar man cellprov? Vad är kondylom?
 Vem får livmoderhalscancer? Varför tar man cellprov? Vad är kondylom? Frågor och svar av gynekolog Eva Rylander SFOG-veckan 24 augusti 2009i Norrköping Vem kan få livmoderhalscancer? Vem får inte livmoderhalscancer?
Vem får livmoderhalscancer? Varför tar man cellprov? Vad är kondylom? Frågor och svar av gynekolog Eva Rylander SFOG-veckan 24 augusti 2009i Norrköping Vem kan få livmoderhalscancer? Vem får inte livmoderhalscancer?
Remiss - motion Vaccinera alla sjätteklassare med HPVvaccin
 YTTRANDE 1(11) Hälso- och sjukvårdsnämnden Remiss - motion Vaccinera alla sjätteklassare med HPVvaccin HS 2007/0077, () motion I debatten gällande papillomvirusvaccinering saknas ofta diskussion om andra
YTTRANDE 1(11) Hälso- och sjukvårdsnämnden Remiss - motion Vaccinera alla sjätteklassare med HPVvaccin HS 2007/0077, () motion I debatten gällande papillomvirusvaccinering saknas ofta diskussion om andra
Cervixcancer. Henrik Falconer, docent 2016
 Cervixcancer Henrik Falconer, docent 2016 Cervixcancer i världen Fjärde vanligaste kvinnliga cancern i världen Femte dödligaste cancern Ca 470000 fall 2008, 250000 dödsfall Globalt Sverige 1. Bröst 1.
Cervixcancer Henrik Falconer, docent 2016 Cervixcancer i världen Fjärde vanligaste kvinnliga cancern i världen Femte dödligaste cancern Ca 470000 fall 2008, 250000 dödsfall Globalt Sverige 1. Bröst 1.
Anslutningsalternativ. Screeningstöd livmoderhals
 Anslutningsalternativ Innehåll 1. Anslutningsalternativ för tjänsten Screeningsstöd livmoderhals... 3 1.1 Inledning... 3 2. Scenarier och informationsmängder... 3 2.1 Vilka informationsmängder behöver
Anslutningsalternativ Innehåll 1. Anslutningsalternativ för tjänsten Screeningsstöd livmoderhals... 3 1.1 Inledning... 3 2. Scenarier och informationsmängder... 3 2.1 Vilka informationsmängder behöver
Varför ökar livmoderhalscancer?
 Varför ökar livmoderhalscancer? Joakim Dillner Ordförande NKCx Registerhållare NKCx/Analys Enhetschef, Center för Cervixcancerprevention, Karolinska Sjukhuset Utgångsläge Ca 450 fall av livmoderhalscancer/år.
Varför ökar livmoderhalscancer? Joakim Dillner Ordförande NKCx Registerhållare NKCx/Analys Enhetschef, Center för Cervixcancerprevention, Karolinska Sjukhuset Utgångsläge Ca 450 fall av livmoderhalscancer/år.
VÄLKOMMEN till SKRIFTLIG TENTAMEN I REPRODUKTION OCH UTVECKLING MOMENT: REPRODUKTION Tisdag den 2 december 2014 Skrivtid: Lycka till!!
 VÄLKOMMEN till SKRIFTLIG TENTAMEN I REPRODUKTION OCH UTVECKLING MOMENT: REPRODUKTION Tisdag den 2 december 2014 Skrivtid: 09.00 11.30 Lycka till!! Namn:... Sjukhus: Max: 57 poäng Godkänt: 38 poäng Resultat:...
VÄLKOMMEN till SKRIFTLIG TENTAMEN I REPRODUKTION OCH UTVECKLING MOMENT: REPRODUKTION Tisdag den 2 december 2014 Skrivtid: 09.00 11.30 Lycka till!! Namn:... Sjukhus: Max: 57 poäng Godkänt: 38 poäng Resultat:...
Genital HPV-infektion
 Genital HPV-infektion Anders Strand M.D. Ph.D. Department of Medical Sciences Human Papilloma Virus University Hospital Uppsala - Sweden 1 Incidence of Cervical Cancer Worldwide Human Papilloma Virus 2
Genital HPV-infektion Anders Strand M.D. Ph.D. Department of Medical Sciences Human Papilloma Virus University Hospital Uppsala - Sweden 1 Incidence of Cervical Cancer Worldwide Human Papilloma Virus 2
Basprogram, hälsovård för gravida 120301 (Kompletteras med psykologiskt basprogram)
 Basprogram, hälsovård för gravida 120301 (Kompletteras med psykologiskt basprogram) Vecka Besök Screening Riktade åtgärder 0-para Fler-para (Var god se sid 2) Vecka 6-12, två Barnmorskebesök. ABCD-inskrivning
Basprogram, hälsovård för gravida 120301 (Kompletteras med psykologiskt basprogram) Vecka Besök Screening Riktade åtgärder 0-para Fler-para (Var god se sid 2) Vecka 6-12, två Barnmorskebesök. ABCD-inskrivning
Sammanställning av några kvalitetsdata från 2007
 REGIONALA ENHETEN FÖR CERVIXCANCERPREVENTION Sammanställning av några kvalitetsdata från 2007 gällande Cervixcancerprevention i Västra Sverige Västra Götalandsregionen och Landstinget Halland Beställningsadress
REGIONALA ENHETEN FÖR CERVIXCANCERPREVENTION Sammanställning av några kvalitetsdata från 2007 gällande Cervixcancerprevention i Västra Sverige Västra Götalandsregionen och Landstinget Halland Beställningsadress
HPV Kort om virus, vaccination, screening och cervixcancer. Utbildningsdag i Göteborg Ann Sofie Cavefors 2012-02-14
 HPV Kort om virus, vaccination, screening och cervixcancer Utbildningsdag i Göteborg Ann Sofie Cavefors 2012-02-14 Infektion med HPV Humant papillomvirus (HPV) Källa: NIH-Visuals Online# AV-8610-3067 Från
HPV Kort om virus, vaccination, screening och cervixcancer Utbildningsdag i Göteborg Ann Sofie Cavefors 2012-02-14 Infektion med HPV Humant papillomvirus (HPV) Källa: NIH-Visuals Online# AV-8610-3067 Från
Nationellt vårdprogram och införande av nya screeningrekommendationer & Förslag på Gemensamt Kallelsesystem Gemensamt Kallelsekansli
 Nationellt vårdprogram och införande av nya screeningrekommendationer & Förslag på Gemensamt Kallelsesystem Gemensamt Kallelsekansli Caroline Lilliecreutz Processledare Cervixcancerprevention Nationella
Nationellt vårdprogram och införande av nya screeningrekommendationer & Förslag på Gemensamt Kallelsesystem Gemensamt Kallelsekansli Caroline Lilliecreutz Processledare Cervixcancerprevention Nationella
Gynekologisk cellprovskontroll i Västra sjukvårdsregionen
 Vårdprogram Gynekologisk cellprovskontroll i Västra sjukvårdsregionen Fastställd av Hälso- och sjukvårdsdirektören (diarienr) giltigt till (2 år efter fastställandedatum) Utarbetad av Sektorsråd x och/eller
Vårdprogram Gynekologisk cellprovskontroll i Västra sjukvårdsregionen Fastställd av Hälso- och sjukvårdsdirektören (diarienr) giltigt till (2 år efter fastställandedatum) Utarbetad av Sektorsråd x och/eller
Diana Zach
 Vulvacancer 2017-10-03 Diana Zach Bitr överläkare Gynekologisk onkologi Karolinska Universitetssjukhus Vad är vulvacancer? Vanligast histologisk typ: Skivepitelcancer 80-90% Ytterligare histologiska typer:
Vulvacancer 2017-10-03 Diana Zach Bitr överläkare Gynekologisk onkologi Karolinska Universitetssjukhus Vad är vulvacancer? Vanligast histologisk typ: Skivepitelcancer 80-90% Ytterligare histologiska typer:
Human papillomvirus-test vid primär screening för cellförändringar på livmoderhalsen
 Human papillomvirus-test vid primär screening för cellförändringar på livmoderhalsen Alerts bedömning Publicerad 00-10-05 Version 1 Metod och målgrupp: Årligen tas cirka 800 000 cellprover i syfte att
Human papillomvirus-test vid primär screening för cellförändringar på livmoderhalsen Alerts bedömning Publicerad 00-10-05 Version 1 Metod och målgrupp: Årligen tas cirka 800 000 cellprover i syfte att
Gynekologisk cellprovskontroll i Västra sjukvårdsregionen
 Vårdprogram Gynekologisk cellprovskontroll i Västra sjukvårdsregionen Fastställd av Hälso- och sjukvårdsdirektören 44-2014 giltigt till 2016-08-31 Utarbetad av vårdprogramgruppen för gynekologisk cellprovskontroll
Vårdprogram Gynekologisk cellprovskontroll i Västra sjukvårdsregionen Fastställd av Hälso- och sjukvårdsdirektören 44-2014 giltigt till 2016-08-31 Utarbetad av vårdprogramgruppen för gynekologisk cellprovskontroll
Sammanställning av Kvalitetsdata 2016
 Sammanställning av Kvalitetsdata 216 Gällande Cervixcancerprevention i Region Uppsala-Örebro Juli 217 NATIONELLA KVALITETSREGISTRET FÖR CERVIXCANCERPREVENTION/PROCESS("CYTBURKEN") Regionalt cancercentrum
Sammanställning av Kvalitetsdata 216 Gällande Cervixcancerprevention i Region Uppsala-Örebro Juli 217 NATIONELLA KVALITETSREGISTRET FÖR CERVIXCANCERPREVENTION/PROCESS("CYTBURKEN") Regionalt cancercentrum
SVF livmoderkroppscancer, lokal tillämpning Region Norrbotten
 Vårddokument Vårdrutin Sida 1 (6) SVF livmoderkroppscancer, lokal tillämpning Region Norrbotten Syfte Standardiserade vårdförlopp (SVF) införs för att förkorta utredningstiden och minska regionala skillnader
Vårddokument Vårdrutin Sida 1 (6) SVF livmoderkroppscancer, lokal tillämpning Region Norrbotten Syfte Standardiserade vårdförlopp (SVF) införs för att förkorta utredningstiden och minska regionala skillnader
Gynekologiska sjukdomar och deras behandling apotekarprogrammet 140123
 Gynekologiska sjukdomar och deras behandling apotekarprogrammet 140123 Maria Alexanderson Redvall gynekolog i primärvården Den normala menscykeln De kvinnliga reproduktionsorganen genom livet Den gynekologiska
Gynekologiska sjukdomar och deras behandling apotekarprogrammet 140123 Maria Alexanderson Redvall gynekolog i primärvården Den normala menscykeln De kvinnliga reproduktionsorganen genom livet Den gynekologiska
Gynekologiska sjukdomar och deras behandling apotekarprogrammet 15 01 23
 Gynekologiska sjukdomar och deras behandling apotekarprogrammet 15 01 23 Maria Alexanderson Redvall gynekolog i primärvården Den normala menscykeln De kvinnliga reproduktionsorganen genom livet Den gynekologiska
Gynekologiska sjukdomar och deras behandling apotekarprogrammet 15 01 23 Maria Alexanderson Redvall gynekolog i primärvården Den normala menscykeln De kvinnliga reproduktionsorganen genom livet Den gynekologiska
Screening för livmoderhalscancer med HPV-test. En systematisk litteraturöversikt
 Screening för livmoderhalscancer med HPV-test En systematisk litteraturöversikt Referensgrupp Charlotte Deogan Joakim Dillner Agneta Ellström Andersson Sven Ove Hansson Pär Sparén Björn Strander Från SBU
Screening för livmoderhalscancer med HPV-test En systematisk litteraturöversikt Referensgrupp Charlotte Deogan Joakim Dillner Agneta Ellström Andersson Sven Ove Hansson Pär Sparén Björn Strander Från SBU
Nationellt vårdprogram för äggstockscancer
 Nationellt vårdprogram för äggstockscancer Presentation av huvuddragen SFOG-veckan Kristianstad 2012 Redaktionskommitten: Elisabeth Åvall Lundqvist Angelique Flöter Rådestad Bengt Tholander Bakgrund alla
Nationellt vårdprogram för äggstockscancer Presentation av huvuddragen SFOG-veckan Kristianstad 2012 Redaktionskommitten: Elisabeth Åvall Lundqvist Angelique Flöter Rådestad Bengt Tholander Bakgrund alla
Obligatoriska SVF-koder inom VLL, februari 2017
 Obligatoriska SVF-koder inom VLL, februari 2017 Enligt Socialstyrelsens generella modell finns alla koder tillgängliga för alla vårdförlopp och därmed även i NCS Cross. Det är dock kodningsvägledningarna
Obligatoriska SVF-koder inom VLL, februari 2017 Enligt Socialstyrelsens generella modell finns alla koder tillgängliga för alla vårdförlopp och därmed även i NCS Cross. Det är dock kodningsvägledningarna
Konisering av livmodertappen, ob-gyn NLL
 Konisering av livmodertappen, ob-gyn NLL Berörda enheter Samtliga enheter inom VO Obstetrik och Gynekologi Syfte Enhetlig handläggning av patienter som har behandlingskrävande cellförändringar på livmodertappen.
Konisering av livmodertappen, ob-gyn NLL Berörda enheter Samtliga enheter inom VO Obstetrik och Gynekologi Syfte Enhetlig handläggning av patienter som har behandlingskrävande cellförändringar på livmodertappen.
Till Dig som ska eller har vaccinerats med
 Till Dig som ska eller har vaccinerats med Vaccination mot HPV-relaterad cancer och sjukdom Information om GARDASIL9 till patienter Information till dig som ska eller har vaccinerats med GARDASIL 9. Du
Till Dig som ska eller har vaccinerats med Vaccination mot HPV-relaterad cancer och sjukdom Information om GARDASIL9 till patienter Information till dig som ska eller har vaccinerats med GARDASIL 9. Du
Skydda dig mot livmoderhalscancer!
 Skydda dig mot livmoderhalscancer! Vad kan ni förvänta er att vi tar upp! Budskap Kommunikationsinsatser Livmoderhalscancer Skyddseffekt Uppföljning av vaccinationsprogrammet Genomförandet Leveranser och
Skydda dig mot livmoderhalscancer! Vad kan ni förvänta er att vi tar upp! Budskap Kommunikationsinsatser Livmoderhalscancer Skyddseffekt Uppföljning av vaccinationsprogrammet Genomförandet Leveranser och
HPV vaccination. Bakgrund - sjukdomsbörda. Sjukdomsbörda Sverige. Bakgrund - virologi. Nationell uppföljning av vaccinationsprogrammen
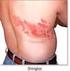 ce (% of cases tested) ce (% of cases tested) L1 Bakgrund - virologi HPV vaccination Region Skåne 2012-02-06 Smittskyddsinstitutet Humant papillomvirus (HPV) >100 typer, ~40 typer infekterar genitalt Virus
ce (% of cases tested) ce (% of cases tested) L1 Bakgrund - virologi HPV vaccination Region Skåne 2012-02-06 Smittskyddsinstitutet Humant papillomvirus (HPV) >100 typer, ~40 typer infekterar genitalt Virus
Sammanställning av Kvalitetsdata 2017
 Sammanställning av Kvalitetsdata 217 Gällande Cervixcancerprevention i Västra Sjukvårdsregionen Maj 218 NATIONELLA KVALITETSREGISTRET FÖR CERVIXCANCERPREVENTION/PROCESS("CYTBURKEN") Beställningsadress
Sammanställning av Kvalitetsdata 217 Gällande Cervixcancerprevention i Västra Sjukvårdsregionen Maj 218 NATIONELLA KVALITETSREGISTRET FÖR CERVIXCANCERPREVENTION/PROCESS("CYTBURKEN") Beställningsadress
Cervical dysplasia and cervical cancer in pregnancy - diagnosis and outcome
 Cervical dysplasia and cervical cancer in pregnancy - diagnosis and outcome Cecilia Kärrberg Överläkare, Med. dr Kvinnosjukvård Sahlgrenska Universitetssjukhuset SFOG-veckan 2013 Övergripande mål med avhandlingsarbetet
Cervical dysplasia and cervical cancer in pregnancy - diagnosis and outcome Cecilia Kärrberg Överläkare, Med. dr Kvinnosjukvård Sahlgrenska Universitetssjukhuset SFOG-veckan 2013 Övergripande mål med avhandlingsarbetet
