Bilaga 2 V Regional cancerplan för norra sjukvårdsregionen
|
|
|
- Filip Johansson
- för 6 år sedan
- Visningar:
Transkript
1 Cancerplan sarkom norra regionen Denna cancerplan avser vuxna patienter och har utarbetats inom processarbetsgruppen för sarkom i norra regionen genom diskussion på processarbetsgruppsmöte genom ytterligare en remissrunda till gruppen. Den till gruppen tidigare anslutna patientrepresentanten har dock ej kunnat medverka vid framtagandet av denna plan. Avsnitten med kursiv text patientperspektiv är alltså ett tänkt patientperspektiv. Bakgrund Sarkom är en sällsynt och medicinskt utmanande grupp av tumörer, som utgår från kroppens bind- stödjevävnader; skelett, brosk, bindväv, muskler mm. Sarkom kan förekomma i alla åldrar och i nästan alla delar av kroppen. Sarkom utgör omkring en procent av samtliga cancertyper. En odiagnosticerad svulst eller tumör medför alltid oro för patienten. Detta oberoende av om slutdiagnosen är benign eller malign. Resurserna för utredning av sarkom måste med andra ord vara dimensionerad utifrån det antal patienter, som kan misstänkas ha ett sarkom. Vid årsskiftet uppgick befolkningen i norra sjukvårdsregionen till personer vilket var knappt 9 % av det totala antalet i Sverige boende personer. Den årliga incidensen (ca 56) har varit relativt konstant de senaste åren och förväntas inte öka eller minska nämnvärt under kommande år. Med introduktion av nya behandlingsmetoder kan antalet patienter som botas och de som lever med kvarvarande men stabil sjukdom öka. Detta har demonstrerats vid t.ex. GIST (gastrointestinal stromacellstumör) med introducerandet av TKI- behandling, se nedan. Beslut om behandling sker f.n. i Sverige vid MDK vid sarkomcentra. Sarkomronden den lokala benämningen vid NUS på MDK (sarkom) startade på 1980-talet. Den är lokal, men förutsättningar finns att göra den till en regional rond. Cirka 500 remisser med tumörmisstanke riktas årligen från norra regionen till ortopedkliniken i Umeå. Buksarkom (23 fall årligen) Buksarkom utgör ca 20 procent av alla sarkom. Incidensen är 1,5/ invånare för gastrointestinala sarkom där den vanligaste formen utgörs av GIST (gastrointestinal stroma tumor) och 1/ invånare för retroperitoneala sarkom. 1
2 Behandlingen av GIST är om möjligt kirurgi; ibland i kombination med TKI (tyrosinkinashämmare). Behandlingen är regionalt centraliserad till NUS. Recidiv behandlas med TKI eventuellt i kombination med kirurgi. Behandlingen av retroperitoneala sarkom är till övervägande del kirurgi. Denna sker i de flesta fall vid tre sarkomcentra (Göteborg, Lund, Solna) i enlighet med den nationella nivåstruktureringen. Fallen diskuteras på lokal MDK vid NUS, se ovan. Buktumörer och retroperitoneala tumörer upptäcks ofta efter att de nått ansenlig storlek. Detta minskar möjligheterna till radikal kirurgi. Prognosen jämfört med andra sarkom är därmed också sämre. Onkologisk behandling ges i vissa fall. Skelett- och mjukdelssarkom i extremiteter och bålvägg (33 fall årligen) 370 personer insjuknar årligen i skelett- och mjukdelssarkom i extremiteter och bålvägg i Sverige. Mjukdelssarkom utgör ca 2/3. Sarkom utgör cirka 10 % av de maligna tumörer, som drabbar barn och ungdomar. För varje mjukdelssarkom finns det cirka 200 benigna mjukdelstumörer Behandlingen av sarkom är ofta en kombination av onkologisk och kirurgisk behandling; i vissa fall enbart kirurgisk behandling. Behandlingarna av sarkom inom det muskuloskeletala området (och bålvägg; thorax, buk) sker med mycket få undantag vid regionala sarkomcentra; för norra sjukvårdsregionen vid sarkomcentrum, NUS. Patienter med tumörer inom ovanstående lokaler remitteras till tumörsektionen vid ortopedkliniken NUS, för vidare handläggning. Sarkom inom plexusregionen skall i princip remitteras till Norrlands Universitets Sjukhus från hela Sverige. Kirurgi inom denna region har vid NUS (handkirurg enheten) nämligen fått status rikskirurgispecialitet. Palliativ vård I norra regionen ges kurativ behandling huvudsakligen på NUS med undantag för patienter med vissa buk- och retroperitoneala sarkom som remitteras till KS. Palliativ behandling framför allt kemoterapi och smärtbehandling ges antingen via andra sjukhus i regionen eller sköts av patienterna själva. Radioterapi ges i norra regionen endast i Sundsvall och Umeå. Målsättningen är att patienterna i möjligaste mån skall kunna vistas så nära hemmet som möjligt. Detta är viktigt i alla stadier av sjukdomen men speciellt i sena stadier av sjukdomen. 2
3 Aktuell process; Skelett och mjukdelssarkom Aktuell process - patientperspektiv (kursiverat) Alla patienter med tumörsjukdom känner, oavsett den slutgiltiga diagnosen, en ovisshet. Tiden från misstanke till diagnos skall vara kort. Med införande av nationella vårdprogram och standardiserade vårdförlopp (SVF) under 2017 tydliggjordes utrednings- och behandlingsstrategin för patienter med misstänkta sarkom. Tidigare regelverk och rekommendationer framtaget av skandinaviska sarkomgruppen (SSG) fick därmed officiell prägel. Ledtider t.ex. var fanns redan framtagna. Den regionala struktureringen avseende behandling och utredning av skelett- och mjukdelssarkom infördes redan under 1980 talet. Inom Jämtland Härjedalen har man organiserat tumörverksamheten på ett strukturerat sätt. Det gäller bland annat handhavande av SVF patienter och vidare utredning och handläggning av denna patientgrupp. Förlopp före behandling Vården av patienter med sarkom är centraliserad regionalt (i vissa fall nationellt). Patienten söker vårdcentral varvid utredningsgången startas med radiologisk utredning (MR/ konventionell radiologi) med krav på svar inom en vecka. Alternativt remitteras patienten vidare direkt till hemortssjukhus. Om undersökningsfynd visar misstanke om malignitet tas telefonkontakt med sarkomcentrum och pat. kallas inom en vecka för upplysning och eventuellt biopsi. Kontaktsköterska vid ortopedmottagningen/kirurgmottagningen NUS sköter samordning och kontaktar pat. I praktiken initieras min vårdplan i detta skede och patienten informeras om förloppet, men formerna för en min vårdplan i pappersform eller digitalt är ej klara. Patientperspektiv: Snabb utredningsgång rekommenderas. Det är viktigt att patienten informeras redan i remisstadiet om planeringen och att kallelse kan komma inom kort till sarkomcentrum. Mottagningsbesök (NUS) sker inom en vecka från remissbedömning varvid patienten ingående informeras om tumörens karaktär och i vissa fall behandlingsalternativ. Vanligen sker biopsi eller planeras vid detta besök. Buksarkom och diagnostik av metastaser biopseras med hjälp bild och funktionsmedicin. Mellannålsbiopsi fordras för att säkerställa diagnos före behandling. Biopsier bör bedömas av sarkompatologer vid NUS. Önskvärt är att resurser 3
4 skapas för att kunna utföra samtliga biopsierna vid NUS enligt vårdprogram och SVF för sarkom. Diagnosbesked sker i anslutning till MDK någon eller några veckor senare via telefon eller mottagningsbesök nr 2. Processtiden blir ibland lång av olika skäl. Patientperspektiv: Att diagnos och behandlingsförslag ges efter MDK innebär för pat. maximal säkerhet och trygghet. Vetskapen om att flera experter deltar i behandlingsbeslutsförslaget ger tyngd åt detta. Behandling fortsatt behandling Behandlingen är oftast en kombination av kirurgi och eller onkologisk behandling. Den onkologiska behandlingen ges vid onkologklinken NUS eller intieras via onkologkliniken och ges beroende på tumörtyp neoadjuvant och eller adjuvant (kemoterapi, antikroppsbehandling, radioterapi). Den kirurgiska behandlingen utförs vid NUS eller vid Nya Karolinska Sjukhuset (vissa buksarkom och retroperitoneala sarkom). Behandlingsstart inom 39 dagar från start av SVF. Vård på hemortssjukhus kan förutom i palliativt sked bli aktuellt i samband med postoperativa infektioner, postoperativ vård om inte patienten kan skrivas ut till hemmet initialt efter avslutad behandling på NUS. En del patienter som genom går antitumoral behandling på NUS erfar nutritionsproblematik, vilken kan kräva sjukhusvård på hemorten och vissa patienter får som en effekt av behandlingarna benmärgspåverkan och är i behov av blodtransfusioner mellan perioderna med onkologisk behandling. Benmärgsdepressionen ökar även risken för infektioner under den neutropena fasen. Neutropen feber kräver akut inläggning på närmaste sjukhus. I vissa fall kan cytostatika ges på hemortssjukhus men ordineras då av sarkomspecialister, vid cancercentrum, NUS. Patientperspektiv: Långa avstånd mellan hemort och Umeå innebär stora påfrestningar för patient och anhöriga. Det gäller speciellt de med mycket långa behandlingstider, upp till 7-8 månader, med korta avbrott. Tumörkontroller För skelett- och mjukdelssarkom i extremiteter och bukvägg finns ett nationellt vårdprogram, vilket också inkluderar plan för kontroller av sarkom. 4
5 Tumörkontroller av sarkompatienter sker under 10 års tid och även längre vad gäller kontroll för sena komplikationer. Initialt sker kontrollerna vid patientbesök på NUS. Dessa innefattar förutom klinisk undersökning även röntgenkontroll av lungor och ibland MR och eller CT undersökningar. Efter några år ersätts några av de årliga personliga kontrollerna med MR och CT/konventionell röntgen på hemorten och telefonsamtal mellan doktor eller ibland kontaktsköterska på sarkomcentrum och patient. Ett besök sker dock årligen vid personlig kontakt på sarkomcentrum. Vissa ytliga och lågmaligna tumörer kontrolleras av doktorer på hemortssjukhus och i undantagsfall även av distriktsläkare, men rapporteras till sarkomcentrum för notering i kvalitetsregister. Buksarkom och retroperitoneala sarkom följs på motsvarande sätt som ovan via onkologiska eller kirurgiska klinikerna vid NUS. För dessa patienter ingår även kontroller regelbundet med CT buk för att upptäcka recidiv resp levermetastaser (som uppträder framför allt hos GIST patienter). Patientperspektiv: Patienterna har ofta föredragit att kontrolleras via Umeåklinikerna. Sannolikt beroende på djupa kontakter under intensiva behandlingsperioder eller operationer. Tryggheten som skapas initialt består, när undersökningar ibland görs på hemorten och information och utfrågning sköts per telefon Cancerrehabilitering Rehabiliteringsinsatserna för denna heterogena tumörentitet initieras redan vid behandlingsstart, vare sig denna innefattar operation, strålbehandling, kemoterapi eller olika kombinationer. Rehabteamet - vårdteamet omfattar förutom dietister, arbetsterapeuter och fysioterapeuter även kontaktsköterskor, avdelningssköterskor, kuratorer och annan vårdpersonal förutom ansvarig tumörbehandlande läkare. Anestesiologer/smärtläkare och smärtsköterskor ingår också i rehabiliteringsteamet för speciellt svåra smärttillstånd. För att nå optimalt resultat krävs ett intimt samarbete dels på behandlande sjukhusinrättning men även med rehabiliteringsresurser i regionen. Rehabiliteringsplanen måste bli individanpassad, då en generaliserad plan ej går att utforma, beroende på att sarkom kan utvecklas i olika organ och kroppsdelar. Ortopedtekniker i regionen är en förutsättning för att patienter, som genomgått stympande ingrepp, skall kunna återgå till tidigare funktionsnivå. Att kunna erbjuda möjlighet att ta del av senaste teknik är en viktig del i rehabiliteringsinsatserna. 5
6 Reflektioner Optimal process Optimal process förutsätter kännedom om tumörgruppen sarkom bland läkare i regionen, samt att personella och tekniska vårdresurser finns i tillräcklig utsträckning på NUS. Ett förtydligande är på sin plats avseende tumörer i bålvägg (thoraxvägg och bukvägg). Dessa patienter skall remitteras till ortopedkliniken NUS. Utökning av operationsresurser vid NUS speciellt avsedda för ortopediska tumörer både benigna och maligna är önskvärd. Remissprocessen från ortopedkliniker i regionen fungerar helt optimalt. Kollegor i regionen tar oftast telefonkontakt vid ny remiss och utredningen kan därmed kompletteras på hemorten och planering initieras på sarkomcentrum, Allt enligt SVF. En positiv förändring av remissmönstret från allmänkirurgkliniker och från primärvården har noterats under senare år, men fortfarande finns betydande doctor s delay. I många fall har t.ex. patienter ej röntgenundersökts i rimlig tid. Ultraljudsundersökningar görs tyvärr fortfarande ofta som första undersökning vid mjukdelstumörer och innebär egentligen 2 4 veckors fördröjning av diagnos. MR undersökning måste ändå göras. Röntgensystemet i regionen fungerar bra vid nya fall. Vid äldre fall innebär systembegränsningar (lagring av bilder) betydande merarbete. Denna begränsning medför också viss förlust av information från tidigare demonstrationer vid MDK. Det nuvarande lagringssystemet medför också patientosäkerhet; när undersökningar saknas vid NUS inför en operation t.ex. eller vid uppföljning. Undersökningarna finns lagrade på hemortssjukhusen men måste aktiveras via det s.k. MEI systemet. Oftast gör klinikern nämligen själv bedömningar av nya och gamla undersökningar i samband med operationer, mottagningsbesök och remissbedömningar med röntgenutlåtanden som en guide. Begränsningen att lagra bilder utgör för klinikern ett arbetsmiljöproblem. Att kunna spara undersökningar hos patienter, som väntar på operation och för patienter som kontrolleras en till flera gånger per år skulle inte endast vara tidsbesparande utan skulle också leda till adekvat patientsäkerhetsnivå. Detta kräver väsentligt utökade resurser för bildlagring eller annan teknik för att kunna se bilder i hela regionen. Uteblir en förändring blir konsekvensen att allt fler undersökningar begärs utförda inom Västerbotten vilket i sin tur förorsakar merarbete inom Västerbottens bild och funktionsmedicin. Ur patientsäkerhetssynpunkt skulle det dock vara säkrare. En kostnadsbesparing för otillräckligt lagringsutrymme blir i stället en kostnadsökning för andra kliniker. 6
7 Organisation Den nuvarande organisationen kännetecknas av ett gott samarbete. Den nationella och regionala nivåstruktureringen infördes i praktiken för flera år sedan ( ) vid klara fall och misstänkta tumörfall. Detta skedde efter lång tids information på nationell och regional nivå. Decentralisering av behandling ej aktuell, decentralisering av uppföljning skulle kunna ske, men intresse har hittills ej visats för denna tumörgrupp. Primärvårdens roll. Önskvärt vore en förändrad attityd till att genomföra radiologisk undersökning vid symtom, som skall leda misstanken till sarkom. Det betyder att vanlig skelettundersökning bör utföras i högre utsträckning, och att MR bör utföras i tillämpliga fall. Ultraljudsundersökning utförs ofta på remiss i primärvården i stället för MR och utgör i princip endast en fördröjning av diagnos. Det får inte bli en kostnadsfråga att hellre utföra inadekvata men billigare undersökningar. Ökade utbildningsinsatser inom primärvården från sarkomcentrum skulle möjligen innebära en förändring. Generellt kan sägas att primärvårdens roll vid laboratoriekontroller och vid fortsatt rehabilitering är stor och skiljer sig möjligen från annan cancerrehabilitering med tanke på olika extremitetsingrepp och den fysioterapi som är förknippade med dessa. Prevention Patienter som strålbehandlats löper större risk att utveckla t.ex. angiosarkom. Denna patientgrupp bör förutom att få ingående information även långtidsuppföljas. De patienter, som berörs, skulle genom ett screeningprogram kunna upptäckas i ett tidigt skede. Därmed skulle ingreppens storlek minska. Patienter med neurofibromatos och familjärt retinoblastom löper ökad risk för sarkom och bör kontrolleras avseende utveckling av sekundära tumörsjukdomar. Fertilitet Höga doser alkylerande cytostatika, exempelvis Ifosfamid innebär en risk för långvarig eller permanent påverkan av fertiliteten. Även strålbehandling och operationer kan påverka fertiliteten beroende på lokalisation av tumören. Patienterna informeras om risken och erbjuds fertilitetsbevarande åtgärder innan start av behandling där risk för infertilitet föreligger patienter som undergår behandling för sarkom remitteras årligen för fertilitetsbevarande åtgärder. 7
8 Kompetensförsörjningssituation Vid sarkomcentrum i Umeå finns uttalad brist på tumörortopeder och sarkompatologer och inom några år kommer det att uppstå brist även inom bild och funktionsmedicin. Det behövs färdiga tumörortopeder och patologer samt specialister inom ämnesområdet vid bild och funktionsmedicin och dessutom tjänster för utbildning inom respektive fält. Minimikrav är tre tumörortopeder och två sarkompatologer samt tre-fyra specialister inom bild och funktionsmedicin för att upprätthålla verksamhet året runt. Status som sarkomcentrum kan ej vidmakthållas inom något år med nuvarande bemanning. En av två tumörortopeder är pensionerad och arbetar 50% och en tumörpatolog är pensionerad och arbetar deltid. Pensionsavgång och ändrade arbetsuppgifter för några specialister inom bild och funktionsmedicin är orsaken till förväntad bristsituation inom några år. Inom specialiteterna vuxenonkologi finns erforderligt antal specialister inom sarkomområdet. Personalsituationen i stort inom vårdavdelningar och på operationsavdelningarna vid NUS har medfört att slutenvårdsplatsantalet har minskat liksom operationsutrymmet vilket påverkat möjlighet till behandling inom tidsramar. Kurativ cytostatikabehandling och större sarkomkirurgi kräver slutenvårdsplatser. Vissa tumörgrupper opereras vid extrainsatser helgtid. För att kunna motsvara myndigheternas krav på vård inom rätt tid, behövs resurser i ökad utsträckning inom slutenvården och inom olika serviceenheter. Ändrad verksamhets inriktning med förskjutning av behandlingar och operationer i sluten vård till dagvårdsavdelningar och dagkirurgiverksamhet har skett under senare år. Dock med bibehållande av hög vårdkvalitet. Resultat i regionen Alla patienter med sarkom remitteras till sarkomcentrum i Umeå för primär behandling med få undantag. Vissa patienter, som fått diagnosen vid kirurgiskt ingrepp på hemorten remitteras till Umeå för kompletterande behandling. Resultaten av sarkomvården i Umeå skiljer sig ej vid nationell jämförelse från resultaten i Sverige i övrigt. SVF infördes för sarkom (skelett- och mjukdelssarkom) under Uppenbart är att information om detta ej har skett i tillräcklig omfattning. Det är endast ett fåtal patienter som ingått i SVF-systemet vid remiss till sarkomcentrum. Många i regionen tror att SVF är startat i och med att remiss märks SVF. De flesta SVFsarkomfall har anmälts av sarkomcentrum. Avsikten med SVF har därmed gått förlorad. Ytterligare information till ortopedkliniker, primärvårdsenheter och kirurgkliniker behövs. Detta uppdrag ligger 8
9 inte inom processarbetsgruppens område utan får hänföras till koordinatorer inom området. Införandet av SVF har i praktiken sannolikt ej medfört någon större förändring för sarkompatienterna. Marginellt kortare väntetid till operation kan ha inträffat. SVF för buksarkom införs under
10 Mål Sarkom norra sjukvårdsregionen Ma lniva er Nula ge Tidpunkt fo r ma luppfyllelse Sarkompatologi: avdelad BMA för sarkom, ST block inom sarkompatologi - BMA- 0, ST block Uppfo ljning Egen Kontaktsjuksko terska vid varje la nssjukhus samt pa NUS (ortopedklinik, allmän kirurgi, cancercentrum) Ta ckningsgrad i kvalitetsregister INCA (registrering och behandling, 80 % aktuellt år, 95 % föregående år) SK-utbildning sarkom a terkommande vart 3:e a r inkl buksarkom och program för kontaktsjuksköterskor En strukturellt dokumenterad individuell cancerrehabiliteringsplan skall upprättas med 95 % av sarkompatienterna som behandlas inom slutenvården. Finns i Jämtland Västernorrland och på NUS (ort klin, cancercentrum,) Kvalitetsregistret betydligt lägre täckningsgrad. 2 utbildningar har hållits 95 % av patienterna i slutenvården erbjuds sjukgymnast och arbetsterapeutkontakt Egen 2019 KR 2019 Egen 2020 Egen Tumörortopedi: 2 överläkare och 1 ST läkare Överläkare 1,5 ST läkare 0 SVF- alla misstänkta sarkomfall i regionen skall hanteras enligt SVF, avseende anmälan och ledtider 2019 Egen 70 % av pat. med 2020 KR sarkom följer SVF och för 80 % hålls ledtiderna 10
11 SWOT analys sarkom norra regionen Swot analysen utgår ej från olika målnivåer utan görs mer på ett generellt plan för att på det viset spegla styrkor och svagheter mm på ett sammanhållet sätt. Styrka Den regionala organisationen fungerar bra vid denna ovanliga tumörtyp NUS har alla kliniska discipliner representerade för att klara samtliga sarkom med få undantag Mycket gott samarbete över klinikgränser Sarkomronden eller MDK etablerades och utvecklades på -80 talet till dess nuvarande funktion. Varje vecka träffas radiolog, patolog, ortoped, onkolog, kirurg samt vid behov barnonkolog, plastikkirurg, thoraxkirurg, kontaktsköterskor samt studenter Ledtider angivna i SVF och vårprogram kan i princip hållas inom ram De 2 sarkompatologerna har stor erfarenhet genom verksamhet i Göteborg och i Umeå. Deras internationella nätverk är väl underbyggt Sk-liknande kurs inom tumörortopedi med deltagare från huvudsakligen regionen har hållits 2 gånger ST läkare inom ortopedi i länet och regionen närvarar på mottagning och operation Behandling (kirurgisk och medicinsk) av metastaser inom det muskuloskeletala området även med annat ursprung än sarkom sker ofta efter diskussion på MDK Svaghet Patologi o inom regionen finns ingen ST läkare med inriktning sarkom o Vid NUS finns/ finns ej BMA med specialinriktning sarkom o Patologirapporter utformas ej så att exempelvis incaformulären med lätthet kan fyllas i o Få sarkompatologer ingen under utbildning. Ortopedi o Endast 2 tumörortopeder i tjänst; varav en pensionerad läkare, som arbetar deltid o Inget ST block inom tumörortopedi o Ej tillräcklig operationskapacitet för tumörverksamheten (malign och benign) Bild och funktionsmedicin o Inom några år uppstår brist på radiologer inom ämnesområdet. o Bristande lagringskapacitet på bild och funktionsmedicin NUS 1. värdefull information försvinner 11
12 2. vissa arbetsmoment måste upprepas av den enskilde klinikern vid flera tillfällen. Patienter följs i 10 år och vid varje återbesök jämförs nuvarande med tidigare undersökningar. 3. Ibland fungerar ej hämtfunktionen i MEI 4. Bildhämtningen kan ta längre tid än själva mottagningsbesöket. 5. Avsaknad av bilder i samband med operation medför dålig patientsäkerhet och ökar stressnivån (bilder kan vara borta dag före op. trots att de funnits några dagar tidigare). Regional medverkan o Vid speciella utbildningsdagar/regiondagar inom sarkombehandling har medverkan från regionen varit låg o Lågt antal medverkande vid processarbetsgruppens möten INCA register o Trots initiativrik koordinator är registreringen fördröjd beroende på resurser för registrering är otillräckliga. o Registrering av sarkom sker på en layoutmässig svårarbetat formulär, där det också blir dubbelinmatning i registreringsdel och behandlingsdel. o Tidsåtgång per registrering (nyanmäla och behandling) minuter. o Registret kan ej användas för uppföljning i daglig mottagningsverksamhet, vilket borde kunna ordnas i ett kvalitetsregister. D.v.s. det går ej att med registrets hjälp att se om uppföljning uteblivit; rapporter är fortfarande svåra att konstruera själv SVF sarkom o Ej fått genomslag i regionen i vare sig slutenvård eller primärvård o Skapar betydande merarbete vad gäller efterregistrering o Skapar sannolikt ej utslagningseffekt av andrapatientgrupper patienterna skulle undersökas på liknande sätt och behandlas på likadant sätt oavsett SVF o Utökning av antal mottagningstillfällen har skett för att kunna hålla ledtider, men ingen utslagning av andra grupper har skett Möjligheter SVF INCA o Nyligen presenterad digitalisering av SVF anmälan (vid RCC-möte) skulle möjliggöra att SVF kan användas som ett redskap och skapa möjlighet att överblicka den totala situationen (antal fall, utredningsgång, antal fall som avslutas med andra diagnoser än sarkom och slutligen antal utredningar som leder till diagnosen sarkom) inom tumörgruppen (både maligna och benigna fall) Ovanstående program bör införas för alla SVF snarast 12
13 o o Genom regelbundna SVF- och INCA rapporter finns möjlighet till både kvalitets- och kompetenshöjning Möjlighet att nyttja INCA som kontroll instrument för att utesluta att tumörkontroller uteblivit Nationell MDK Regional medverkan vid regional MDK o Nationell MDK planeras inom ramen för den nationella nivåstruktureringen (Stockholm, Lund, Göteborg ansvariga) o Ökad kompetensförsörjning kan förväntas om den nationella MDK får strukturen av normal sarkomrond med medverkan av alla specialister. Medverkan av sarkomgruppen NUS vid olika regionala möten o öka medvetenhet o högre andel påbörjade men även avslutade SVF i regionen och på NUS Påverka NUS/ RCC administration till inrättande av ST block inom sarkompatologi och tumörortopedi Konsultationsverksamhet (radiologi) direkt mellan olika radiologkliniker och regionen och därmed få snabbare bedömning i tveksamma fall. Positiv bieffekt vissa tumörfall behöver ej remitteras. Hot Utebliven rekrytering av tumörortoped, sarkomkirurg och sarkompatolog jämte radiolog inom ämnesområdet kan på sikt innebära att NUS ej längre kan bedömas vara ett sarkomcentrum Utebliven eller eftersatt registrering i kvalitetsregister kan också medföra risk att status som sarkomcentrum förloras SVF initiering och rapportering sker i begränsade omfattning. SVF bör påbörjas i primärvården där välgrundad misstanke kan fattas vare sig det gäller mjukdelssarkom eller skelettsarkom. Avsikten med SVF är att se hela vårdkedjan och ev. fördröjningar. SVF rapportering kräver relativt stora insatser med nuvarande system, där resurser tas från redan hårt ansträngd personal. Svaga länkar Antalet tumörortopeder sarkomkiurger och sarkompatologer och radiologer med sarkominriktning är otillräckligt i Umeå, men även i landet i övrigt. Att jämföra statistik (SVF och kvalitetsregister) nationellt innebär svårigheter, då det uppenbarligen är olikheter vad gäller registrering av start av förlopp och datum för diagnosställande bl.a. Detta bidrar till att förloppen är längre i norra regionen, där vi strikt följer regelverket. 13
14 Direkt kontakt gällande vissa tumörer mellan radiologer regionen och radiologer på NUS med sarkominriktning skulle sannolikt innebära minskat antal fall på MDK och därmed frigöra tid för alla inblandade. Bristande bildlagringskapacitet på radiologkliniken NUS medför att värdefull information går förlorad och medför onödigt extraarbete vid tumörkontroller. Detta även om rådata finns lagrat i regionen. Detta påverkar arbetsmiljön negativt för klinikerna % av tid avsatt vid återbesök åtgår till att hämta bilder. Processarbetsgruppen för sarkom har för närvarande ingen patientrepresentant eller representation från Norrbotten. Sarkomgruppen i Umeå har tidigare initierat regiondagar i sarkom dock utan medverkan från regionen. Orsaken är sannolikt att utredning av tumörer utgör så liten del av arbetsuppgifterna. Avsikten med ovanstående regiondagar var att initiera att tumörkontroller i större utsträckning skulle ske utanför NUS samt att varje länssjukhus skulle ha ansvarig för tumörgruppen. Regional nivåstrukturering Utredning och behandling av sarkom sker med få undantag genom ett fint samarbetsklimat i regionen. Behandlingen är centraliserad till NUS och vid vissa retroperitoneala sarkom till NKS. Uppföljningen av patienterna (10 år) sker huvudsakligen genom återbesök vid NUS eller via telefonkontakter med patienter ute i regionen efter föregående radiologisk uppföljning (röntgen pulm och MR). I vissa fall överförs kontroller till hemortssjukhus, vilka rapporterar status. Detta möjliggör vidarerapport till INCA. Att överlåta rapportering direkt till INCA förefaller vanskligt med tanke på INCAs utformning i kombination med att det är relativt få fall i jämförelse med andra tumörgrupper. 14
15 Konsekvensanalys Ökade finansiella resurser behövs för inrättande av st block inom tumörortopedi och sarkompatologi och radiologi inom ämnesområdet. Ökade finansiella resurser behövs för att förstärka bildlagringskapacitet vid bild och funktionsmedicin Umeå, alternativt hitta gemensam molnlösning för hela norra regionen. Stöttning finansiellt av RCC för specialinsatser för att kunna uppdatera inregistrering till INCA Utveckling av INCA till att bli ett arbetsinstrument för uppföljning så att dubbla register ej behöver göras eller så att INCA går att inkorporera i olika journalsystem. Införandet av SVF instrument för underlättande av registrering och uppföljning nödvändigt. Projektet min vårdplan bör innehålla en plan för att snabb digitalisering och för att omfatta alla tumörpatienter även de som ryms inom SVF och sedan inte bedöms som maligna. Umeå För processarbetsgruppen för sarkom i norra regionen Processgruppsledare Richard Löfvenberg Annica Pettersson Överläkare Kontaktsköterska, specialistsjuksköterska Ortopedkliniken NUS Onkologkliniken NUS richard.lofvenberg@telia.com annica.pettersson@vll.se richard.lofvenberg@vll.se annica74@hotmail.com 15
REGIONAL UTVECKLINGSPLAN FÖR SARKOM
 REGIONAL UTVECKLINGSPLAN FÖR SARKOM 2016-2018 Bakgrund Sarkom är en förhållandevis ovanligt tumörgrupp som utgör ungefär 1 % av alla maligniteter. Sarkom utgår från bind- och stödjevävnad. Ca 300 fall
REGIONAL UTVECKLINGSPLAN FÖR SARKOM 2016-2018 Bakgrund Sarkom är en förhållandevis ovanligt tumörgrupp som utgör ungefär 1 % av alla maligniteter. Sarkom utgår från bind- och stödjevävnad. Ca 300 fall
Rekommendation rörande nationell nivåstrukturering av sarkom
 Rekommendation rörande nationell nivåstrukturering av sarkom Mot bakgrund av vad nedan angivits rekommenderar Regionala cancercentrum i samverkan landsting/regioner: att godkänna och tillämpa nedanstående
Rekommendation rörande nationell nivåstrukturering av sarkom Mot bakgrund av vad nedan angivits rekommenderar Regionala cancercentrum i samverkan landsting/regioner: att godkänna och tillämpa nedanstående
Neuroendokrina buktumörer, inkl binjurecancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Neuroendokrina buktumörer, inkl binjurecancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Viktor Johanson Januari 2018 Innehållsförteckning
Ett samarbete i Västra sjukvårdsregionen Neuroendokrina buktumörer, inkl binjurecancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Viktor Johanson Januari 2018 Innehållsförteckning
Landstingens och regionernas nationella samverkansgrupp inom cancervården. Skelett- och mjukdelssarkom Beskrivning av standardiserat vårdförlopp
 Landstingens och regionernas nationella samverkansgrupp inom cancervården Skelett- och mjukdelssarkom Beskrivning av standardiserat vårdförlopp December 2016 Versionshantering Datum Beskrivning av förändring
Landstingens och regionernas nationella samverkansgrupp inom cancervården Skelett- och mjukdelssarkom Beskrivning av standardiserat vårdförlopp December 2016 Versionshantering Datum Beskrivning av förändring
Skelett- och mjukdelssarkom Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Skelett- och mjukdelssarkom Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Sigvard Eriksson, Ortoped SU/Sahlgrenska Februari 2017 Innehållsförteckning
Ett samarbete i Västra sjukvårdsregionen Skelett- och mjukdelssarkom Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Sigvard Eriksson, Ortoped SU/Sahlgrenska Februari 2017 Innehållsförteckning
Ojusterat protokollsutdrag från Samverkansnämnden för sydöstra sjukvårdsregionens sammanträde den 3 maj 2018
 1(2) Ojusterat protokollsutdrag från Samverkansnämnden för sydöstra sjukvårdsregionens sammanträde den 3 maj 2018 21 Diarienummer SVN 2018-6 Rekommendation gällande nationell nivåstrukturering av sarkom
1(2) Ojusterat protokollsutdrag från Samverkansnämnden för sydöstra sjukvårdsregionens sammanträde den 3 maj 2018 21 Diarienummer SVN 2018-6 Rekommendation gällande nationell nivåstrukturering av sarkom
Landstingens och regionernas nationella samverkansgrupp inom cancervården. Matstrups- och magsäckscancer Beskrivning av standardiserat vårdförlopp
 Landstingens och regionernas nationella samverkansgrupp inom cancervården Matstrups- och magsäckscancer Beskrivning av standardiserat vårdförlopp December 2014 Versionshantering Datum Beskrivning av förändring
Landstingens och regionernas nationella samverkansgrupp inom cancervården Matstrups- och magsäckscancer Beskrivning av standardiserat vårdförlopp December 2014 Versionshantering Datum Beskrivning av förändring
Cancer Okänd Primärtumör - CUP
 Ett samarbete i Västra sjukvårdsregionen Cancer Okänd Primärtumör - CUP Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Gunnar Lengstrand oktober 2015 Innehållsförteckning 1. Inledning...
Ett samarbete i Västra sjukvårdsregionen Cancer Okänd Primärtumör - CUP Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Gunnar Lengstrand oktober 2015 Innehållsförteckning 1. Inledning...
MDK-rutin för Kolorektal Cancer med fjärrmetastas (KRCM1)
 MDK-rutin för Kolorektal Cancer med fjärrmetastas (KRCM1) Omfattning Denna rutin omfattar all vårdpersonal i norra sjukvårdsregionen som medverkar i regionala multidisciplinära konferenser för patienter
MDK-rutin för Kolorektal Cancer med fjärrmetastas (KRCM1) Omfattning Denna rutin omfattar all vårdpersonal i norra sjukvårdsregionen som medverkar i regionala multidisciplinära konferenser för patienter
Nationell nivåstrukturering av analcancerbehandling
 Nationell nivåstrukturering av analcancerbehandling Information till utredande och remitterande enheter Från och med 1 januari 2017 är de onkologiska klinikerna vid Norrlands Universitetssjukhus i Umeå,
Nationell nivåstrukturering av analcancerbehandling Information till utredande och remitterande enheter Från och med 1 januari 2017 är de onkologiska klinikerna vid Norrlands Universitetssjukhus i Umeå,
Cancer i urinblåsa och övre urinvägar
 Ett samarbete i Västra sjukvårdsregionen Cancer i urinblåsa och övre urinvägar Regional nulägesbeskrivning Standardiserat vårdförlopp Processägare Viveka Ströck September 2015 2 Innehållsförteckning 1.
Ett samarbete i Västra sjukvårdsregionen Cancer i urinblåsa och övre urinvägar Regional nulägesbeskrivning Standardiserat vårdförlopp Processägare Viveka Ströck September 2015 2 Innehållsförteckning 1.
Sköldkörtelcancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Sköldkörtelcancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Jakob Dahlberg Februari 2017 Innehållsförteckning 1. Inledning... 1 2.
Ett samarbete i Västra sjukvårdsregionen Sköldkörtelcancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Jakob Dahlberg Februari 2017 Innehållsförteckning 1. Inledning... 1 2.
Standardiserat vårdförlopp (SVF) Bröstcancer
 Standardiserat vårdförlopp (SVF) Bröstcancer 3 stora organisatoriska förändringar Bröstkirurgin i länet samlad till Ryhov Poliklinisering av kirurgi Införande av SVF 2016-04-25 Vårdförlopp Bröstcancer
Standardiserat vårdförlopp (SVF) Bröstcancer 3 stora organisatoriska förändringar Bröstkirurgin i länet samlad till Ryhov Poliklinisering av kirurgi Införande av SVF 2016-04-25 Vårdförlopp Bröstcancer
Landstingens och regionernas nationella samverkansgrupp inom cancersjukvården. Styrdokument. Nationellt kvalitetsregister för Analcancer
 Landstingens och regionernas nationella samverkansgrupp inom cancersjukvården Styrdokument Nationellt kvalitetsregister för Analcancer 2016-05-10 Innehållsförteckning Introduktion... 1 Bakgrund... 1 Syftet
Landstingens och regionernas nationella samverkansgrupp inom cancersjukvården Styrdokument Nationellt kvalitetsregister för Analcancer 2016-05-10 Innehållsförteckning Introduktion... 1 Bakgrund... 1 Syftet
Huvud- och halscancer
 Regionens landsting i samverkan Huvud- och halscancer Regional rapport för diagnosår 2008-20 från Nationella kvalitetsregistret för huvud- och halscancer Uppsala-Örebroregionen Feb 2015 Regionalt cancercentrum,
Regionens landsting i samverkan Huvud- och halscancer Regional rapport för diagnosår 2008-20 från Nationella kvalitetsregistret för huvud- och halscancer Uppsala-Örebroregionen Feb 2015 Regionalt cancercentrum,
Landstingens och regionernas nationella samverkansgrupp inom cancervården. Skelett- och mjukdelssarkom Beskrivning av standardiserat vårdförlopp
 Landstingens och regionernas nationella samverkansgrupp inom cancervården Skelett- och mjukdelssarkom Beskrivning av standardiserat vårdförlopp September 2016 Versionshantering Datum ÅÅÅÅ-MM-DD Beskrivning
Landstingens och regionernas nationella samverkansgrupp inom cancervården Skelett- och mjukdelssarkom Beskrivning av standardiserat vårdförlopp September 2016 Versionshantering Datum ÅÅÅÅ-MM-DD Beskrivning
Buksarkom inkl. GIST och gynekologiska sarkom
 Buksarkom inkl. GIST och gynekologiska sarkom Standardiserat vårdförlopp 2017-10-31 Version: 1.0 Versionshantering Datum Beskrivning av förändring 2017-10-31 Version 1.0 fastställd av SKL:s beslutsgrupp
Buksarkom inkl. GIST och gynekologiska sarkom Standardiserat vårdförlopp 2017-10-31 Version: 1.0 Versionshantering Datum Beskrivning av förändring 2017-10-31 Version 1.0 fastställd av SKL:s beslutsgrupp
Utvecklingsplan bröstcancer
 Utvecklingsplan bröstcancer 2019-2021 Bakgrund Bröstcancer är den vanligaste cancersjukdomen hos kvinnor i Sverige och globalt och svarar för cirka 30 procent av alla nydiagnostiserade cancerfall i landet.
Utvecklingsplan bröstcancer 2019-2021 Bakgrund Bröstcancer är den vanligaste cancersjukdomen hos kvinnor i Sverige och globalt och svarar för cirka 30 procent av alla nydiagnostiserade cancerfall i landet.
Primära maligna hjärntumörer
 Primära maligna hjärntumörer Obligatorisk kod: Start av SVF VL210 Beslut välgrundad misstanke Datum då beslut fattas om att välgrundad misstanke föreligger, i enlighet med kriterierna i vårdförloppsbeskrivningen.
Primära maligna hjärntumörer Obligatorisk kod: Start av SVF VL210 Beslut välgrundad misstanke Datum då beslut fattas om att välgrundad misstanke föreligger, i enlighet med kriterierna i vårdförloppsbeskrivningen.
Muskelo-skelettala sarkom
 2015-10-30 SVN 2015-19 Gunilla Gunnarsson, ordf. RCC i Samverkan Sveriges kommuner och landsting 118 82 Stockholm Sydöstra sjukvårdsregionens remissvar avseende nationell nivåstrukturering av sju åtgärder
2015-10-30 SVN 2015-19 Gunilla Gunnarsson, ordf. RCC i Samverkan Sveriges kommuner och landsting 118 82 Stockholm Sydöstra sjukvårdsregionens remissvar avseende nationell nivåstrukturering av sju åtgärder
Cancerstrategi Region Gävleborg, del av utvecklingsplan för RCC Uppsala Örebro samt Nationell satsning för kortare väntetider i cancervården
 Cancerstrategi Region Gävleborg, del av utvecklingsplan för RCC Uppsala Örebro samt Nationell satsning för kortare väntetider i cancervården Per Fessé Cancersamordnare Omkring 60 000 personer i Sverige
Cancerstrategi Region Gävleborg, del av utvecklingsplan för RCC Uppsala Örebro samt Nationell satsning för kortare väntetider i cancervården Per Fessé Cancersamordnare Omkring 60 000 personer i Sverige
Pankreas- och Periampullär cancer, kurativt syftande kirurgisk behandling specifikt LAPC
 2016-05-26 SVN 2016-10 Gunilla Gunnarsson, ordf RCC i samverkan Sveriges kommuner och landsting Avd för vård och omsorg 118 82 Stockholm Sydöstra sjukvårdsregionens remissvar avseende nationell och regional
2016-05-26 SVN 2016-10 Gunilla Gunnarsson, ordf RCC i samverkan Sveriges kommuner och landsting Avd för vård och omsorg 118 82 Stockholm Sydöstra sjukvårdsregionens remissvar avseende nationell och regional
Utveckling av den norrländska cancervården med hjälp av kvalitetsregister. Kvalitetsregisterdag Umeå 150922 Anna-Lena Sunesson, bitr.
 Utveckling av den norrländska cancervården med hjälp av kvalitetsregister Kvalitetsregisterdag Umeå 150922 Anna-Lena Sunesson, bitr. RCC-chef Fem nationella mål Minska risken för insjuknande Förbättra
Utveckling av den norrländska cancervården med hjälp av kvalitetsregister Kvalitetsregisterdag Umeå 150922 Anna-Lena Sunesson, bitr. RCC-chef Fem nationella mål Minska risken för insjuknande Förbättra
Standardiserat vårdförlopp SVF gallvägscancer - gallblåsecancer gallgångscancer
 Vårddokument Vårdrutin Sida 1 (6) Standardiserat vårdförlopp SVF gallvägscancer - gallblåsecancer gallgångscancer Bakgrund Ca 300 personer drabbas varje år i Sverige av cancer i gallblåsa eller gallgång,
Vårddokument Vårdrutin Sida 1 (6) Standardiserat vårdförlopp SVF gallvägscancer - gallblåsecancer gallgångscancer Bakgrund Ca 300 personer drabbas varje år i Sverige av cancer i gallblåsa eller gallgång,
Cancer i Bukspottkörteln och Periampullärt
 Ett samarbete i Västra sjukvårdsregionen Cancer i Bukspottkörteln och Periampullärt Regional nulägesbeskrivning Standardiserat vårdförlopp Processägare Svein Olav Bratlie September 2015 Innehållsförteckning
Ett samarbete i Västra sjukvårdsregionen Cancer i Bukspottkörteln och Periampullärt Regional nulägesbeskrivning Standardiserat vårdförlopp Processägare Svein Olav Bratlie September 2015 Innehållsförteckning
Kodningsvägledning standardiserat vårdförlopp för primära maligna hjärntumörer för nationell uppföljning av SVF
 Kodningsvägledning standardiserat vårdförlopp för primära maligna hjärntumörer för nationell uppföljning av SVF Obligatorisk kod för start av SVF VL210 Beslut välgrundad misstanke Datum då beslut fattas
Kodningsvägledning standardiserat vårdförlopp för primära maligna hjärntumörer för nationell uppföljning av SVF Obligatorisk kod för start av SVF VL210 Beslut välgrundad misstanke Datum då beslut fattas
Obligatoriska SVF-koder inom VLL, februari 2017
 Obligatoriska SVF-koder inom VLL, februari 2017 Enligt Socialstyrelsens generella modell finns alla koder tillgängliga för alla vårdförlopp och därmed även i NCS Cross. Det är dock kodningsvägledningarna
Obligatoriska SVF-koder inom VLL, februari 2017 Enligt Socialstyrelsens generella modell finns alla koder tillgängliga för alla vårdförlopp och därmed även i NCS Cross. Det är dock kodningsvägledningarna
MDK-rutin för Urotelialcancer
 MDK-rutin för Urotelialcancer Omfattning Denna rutin omfattar all vårdpersonal i norra sjukvårdsregionen som medverkar i regionala multidisciplinära konferenser för patienter med aktuella diagnoser. Kriterier
MDK-rutin för Urotelialcancer Omfattning Denna rutin omfattar all vårdpersonal i norra sjukvårdsregionen som medverkar i regionala multidisciplinära konferenser för patienter med aktuella diagnoser. Kriterier
Ett samarbete i Västra sjukvårdsregionen. Hudmelanom. Regional nulägesbeskrivning Standardiserat vårdförlopp. Processägare Carin Sandberg
 Ett samarbete i Västra sjukvårdsregionen Hudmelanom Regional nulägesbeskrivning Standardiserat vårdförlopp Processägare Carin Sandberg maj 2016 Innehållsförteckning 1. Inledning... 1 2. Patientgruppens
Ett samarbete i Västra sjukvårdsregionen Hudmelanom Regional nulägesbeskrivning Standardiserat vårdförlopp Processägare Carin Sandberg maj 2016 Innehållsförteckning 1. Inledning... 1 2. Patientgruppens
Bröstcancer. Regional nulägesbeskrivning VGR Standardiserat vårdförlopp. Processägare Roger Olofsson Bagge, Zakaria Einbeigi & Maria Edegran
 Ett samarbete i Västra sjukvårdsregionen Bröstcancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Roger Olofsson Bagge, Zakaria Einbeigi & Maria Edegran oktober 2015 Innehållsförteckning
Ett samarbete i Västra sjukvårdsregionen Bröstcancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Roger Olofsson Bagge, Zakaria Einbeigi & Maria Edegran oktober 2015 Innehållsförteckning
REGIONAL UTVECKLINGSPLAN FÖR PROSTATACANCER
 REGIONAL UTVECKLINGSPLAN FÖR PROSTATACANCER 2016-2018 1. Prostatacancer, bakgrund Prostatacancer är den vanligaste tumörsjukdomen bland män i Sverige och i Norra regionen insjuknar knappt 1000 män varje
REGIONAL UTVECKLINGSPLAN FÖR PROSTATACANCER 2016-2018 1. Prostatacancer, bakgrund Prostatacancer är den vanligaste tumörsjukdomen bland män i Sverige och i Norra regionen insjuknar knappt 1000 män varje
Information till primärvården. Standardiserat vårdförlopp Skelett- och mjukdelssarkom
 Standardiserat vårdförlopp Skelett- och mjukdelssarkom Information till primärvården Skelett- och Mjukdelssarkom I Sverige upptäcks ca 250 nya fall av skelett- och mjukdelssarkom/år varav skelettsarkom
Standardiserat vårdförlopp Skelett- och mjukdelssarkom Information till primärvården Skelett- och Mjukdelssarkom I Sverige upptäcks ca 250 nya fall av skelett- och mjukdelssarkom/år varav skelettsarkom
Jessica Wihl onkolog/ gynonkolog Medicinsk rådgivare RCC Syd
 Halland Kronoberg Blekinge Skåne Jessica Wihl onkolog/ gynonkolog Medicinsk rådgivare RCC Syd Bakgrund Södra regionvårdsnämnden tog 2014 beslut i samband med godkännande av den första regionala cancerplanen
Halland Kronoberg Blekinge Skåne Jessica Wihl onkolog/ gynonkolog Medicinsk rådgivare RCC Syd Bakgrund Södra regionvårdsnämnden tog 2014 beslut i samband med godkännande av den första regionala cancerplanen
Utlåtande från sakkunniggruppen till förslag om nationell nivåstrukturering av muskulo-skelettala sarkom.
 Utlåtande från sakkunniggruppen till förslag om nationell nivåstrukturering av muskulo-skelettala sarkom. Deltagare i Sakkunniggruppen: Otte Brosjö (ordförande), Ortopediska kliniken, Karolinska Universitetssjukhuset,
Utlåtande från sakkunniggruppen till förslag om nationell nivåstrukturering av muskulo-skelettala sarkom. Deltagare i Sakkunniggruppen: Otte Brosjö (ordförande), Ortopediska kliniken, Karolinska Universitetssjukhuset,
Remiss avseende nationell nivåstrukturering av sju åtgärder inom cancerområdet
 REMISS Vårt dnr: 11/3031 2015-06-25 Vård och omsorg Gunilla Gunnarsson Till samtliga chefer för Regionala Cancercentrum För kännedom: Nätverket Landstingsdirektörer Nätverket Hälso-och sjukvårdsdirektörer
REMISS Vårt dnr: 11/3031 2015-06-25 Vård och omsorg Gunilla Gunnarsson Till samtliga chefer för Regionala Cancercentrum För kännedom: Nätverket Landstingsdirektörer Nätverket Hälso-och sjukvårdsdirektörer
Huvud- och halscancer
 Regionens landsting i samverkan Huvud- och halscancer Regional rapport för diagnosår 2011-2015 från Nationella kvalitetsregistret för huvud- och halscancer Uppsala-Örebroregionen September 2016 Regionalt
Regionens landsting i samverkan Huvud- och halscancer Regional rapport för diagnosår 2011-2015 från Nationella kvalitetsregistret för huvud- och halscancer Uppsala-Örebroregionen September 2016 Regionalt
Lungcancerregistret användandet av kvalitetsregister i det regionala processarbetet
 Lungcancerregistret användandet av kvalitetsregister i det regionala processarbetet Annelie Behndig Överläkare Lungsektionen NUS Processledare för lungcancer RCC-norr Varför QR? Nationella riktlinjer-2011
Lungcancerregistret användandet av kvalitetsregister i det regionala processarbetet Annelie Behndig Överläkare Lungsektionen NUS Processledare för lungcancer RCC-norr Varför QR? Nationella riktlinjer-2011
Flera når långt. GÄVLEBORG Kortast väntetid vid ändtarmscancer. DALARNA Kortast väntetid vid lungcancer
 Cancerkartan Sverige På kommande sidor redovisar vi en bild av hur väl landstingen uppfyller de mål för processer som är satta i de nationella riktlinjerna för bröst-, lung-, tjock- och ändtarmscancer
Cancerkartan Sverige På kommande sidor redovisar vi en bild av hur väl landstingen uppfyller de mål för processer som är satta i de nationella riktlinjerna för bröst-, lung-, tjock- och ändtarmscancer
NATIONELLT KVALITETSREGISTER FÖR KOLOREKTAL CANCER MANUAL FÖR UPPFÖLJNING
 NATIONELLT KVALITETSREGISTER FÖR KOLOREKTAL CANCER MANUAL FÖR UPPFÖLJNING (diagnostiserade alla år) Kriterier för uppföljningsinrapportering Riktlinjer för uppföljning Kvalitetsregistret för kolorektal
NATIONELLT KVALITETSREGISTER FÖR KOLOREKTAL CANCER MANUAL FÖR UPPFÖLJNING (diagnostiserade alla år) Kriterier för uppföljningsinrapportering Riktlinjer för uppföljning Kvalitetsregistret för kolorektal
Styrdokument Riktlinjer för framtagande av standardiserade vårdförlopp inom cancersjukvården
 Styrdokument Riktlinjer för framtagande av standardiserade vårdförlopp inom cancersjukvården Landstingens och regionernas nationella samverkansgrupp inom cancersjukvården Versionshantering Datum 2016-04-26
Styrdokument Riktlinjer för framtagande av standardiserade vårdförlopp inom cancersjukvården Landstingens och regionernas nationella samverkansgrupp inom cancersjukvården Versionshantering Datum 2016-04-26
Nulägesbeskrivningar Cancerprocesser inför SVF. Johan Ivarsson
 Nulägesbeskrivningar Cancerprocesser inför SVF Johan Ivarsson Nulägesbeskrivningarnas syfte Nuläge (?) Önskat läge (SVF) SVF 2015 SVF 2015 Nulägesbeskrivningarnas syfte Att lyfta fram en gemensam bild
Nulägesbeskrivningar Cancerprocesser inför SVF Johan Ivarsson Nulägesbeskrivningarnas syfte Nuläge (?) Önskat läge (SVF) SVF 2015 SVF 2015 Nulägesbeskrivningarnas syfte Att lyfta fram en gemensam bild
Peniscancer. En rapport kring nivåstrukturering. Januari Nationellt kvalitetsregister peniscancer
 Peniscancer En rapport kring nivåstrukturering Januari Nationellt kvalitetsregister peniscancer INNEHÅLL Innehåll Förord..................................................... Datakvalitet.................................................
Peniscancer En rapport kring nivåstrukturering Januari Nationellt kvalitetsregister peniscancer INNEHÅLL Innehåll Förord..................................................... Datakvalitet.................................................
Peniscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Peniscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Svante Bergdahl Februari 2017 Innehållsförteckning 1. Inledning... 1 2. Patientgruppens
Ett samarbete i Västra sjukvårdsregionen Peniscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Svante Bergdahl Februari 2017 Innehållsförteckning 1. Inledning... 1 2. Patientgruppens
Styrdokument. Riktlinjer för framtagande av standardiserade vårdförlopp inom cancersjukvården Version: 1.2
 Styrdokument Riktlinjer för framtagande av standardiserade vårdförlopp inom cancersjukvården 2017-04-25 Version: 1.2 Versionshantering Datum Beskrivning av förändring 2015-02-03 Första version 2016-04-26
Styrdokument Riktlinjer för framtagande av standardiserade vårdförlopp inom cancersjukvården 2017-04-25 Version: 1.2 Versionshantering Datum Beskrivning av förändring 2015-02-03 Första version 2016-04-26
Standardiserat vårdförlopp SVF pankreascancer
 Vårddokument Vårdrutin Sida 1 (7) Standardiserat vårdförlopp SVF pankreascancer Bakgrund Cirka 1500 personer drabbas varje år i Sverige av cancer i exokrina pankreas, periampullärt, (i distal gallgång),
Vårddokument Vårdrutin Sida 1 (7) Standardiserat vårdförlopp SVF pankreascancer Bakgrund Cirka 1500 personer drabbas varje år i Sverige av cancer i exokrina pankreas, periampullärt, (i distal gallgång),
Primär Levercancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Primär Levercancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare: Magnus Rizell mars 2016 Innehållsförteckning 1. Inledning... 1 2. Patientgruppens
Ett samarbete i Västra sjukvårdsregionen Primär Levercancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare: Magnus Rizell mars 2016 Innehållsförteckning 1. Inledning... 1 2. Patientgruppens
Tillämpning av nationellt vårdprogram för maligna astrocytära och oligodendrogliala tumörer i centrala nervsystemet
 Regional medicinsk riktlinje Tillämpning av nationellt vårdprogram för maligna astrocytära och Fastställd av Hälso- och sjukvårdsdirektören (HS2017-00726) giltigt november 2019 Framtagen av regional vårdprocessgrupp
Regional medicinsk riktlinje Tillämpning av nationellt vårdprogram för maligna astrocytära och Fastställd av Hälso- och sjukvårdsdirektören (HS2017-00726) giltigt november 2019 Framtagen av regional vårdprocessgrupp
Årsrapport RMPG, ÖAK cancer
 Årsrapport RMPG, ÖAK cancer Om annat inte är angivit är källan till data årsrapport från de register som beskriver behandling av aktuella sjukdomar. För bukspottkörtel är det årsrapport för diagnosår 2017
Årsrapport RMPG, ÖAK cancer Om annat inte är angivit är källan till data årsrapport från de register som beskriver behandling av aktuella sjukdomar. För bukspottkörtel är det årsrapport för diagnosår 2017
Förstudie till underlag för organiserad prostatacancertestning i Region Halland
 Datum Diarienr 20190129 RS190136 Förstudie till underlag för organiserad prostatacancertestning i Region Halland Syfte Syftet med kartläggningen är att utifrån RCC i Samverkans definierade områden till
Datum Diarienr 20190129 RS190136 Förstudie till underlag för organiserad prostatacancertestning i Region Halland Syfte Syftet med kartläggningen är att utifrån RCC i Samverkans definierade områden till
CANCERGENETISK MOTTAGNING CAP NORR Cancerprevention norra regionen Regionalt Cancercentrum norr Norrlands Universitetssjukhus 901 85 UMEÅ
 CAP NORR Cancerprevention norra regionen 2(5) Inför utredning för misstänkt ärftlig cancer Detta informationsblad skickas till Dig som antingen genom egen begäran eller genom remiss från Din läkare skall
CAP NORR Cancerprevention norra regionen 2(5) Inför utredning för misstänkt ärftlig cancer Detta informationsblad skickas till Dig som antingen genom egen begäran eller genom remiss från Din läkare skall
Esofagus- och ventrikelcancer
 Regionens landsting i samverkan Esofagus- och ventrikelcancer Regional kvalitetsrapport för år 2013 Uppsala-Örebroregionen December 2014 Esofagus- och ventrikelcancer Regional kvalitetsrapport för år
Regionens landsting i samverkan Esofagus- och ventrikelcancer Regional kvalitetsrapport för år 2013 Uppsala-Örebroregionen December 2014 Esofagus- och ventrikelcancer Regional kvalitetsrapport för år
Regional baslinjemätning för standardiserade vårdförlopp
 Regional baslinjemätning för standardiserade vårdförlopp Gallvägscancer inklusive gallblåsa Hjärntumörer Hudmelanom Levercancer inklusive intraheptisk gallgångscancer Myelom Äggstockscancer Pankreascancer
Regional baslinjemätning för standardiserade vårdförlopp Gallvägscancer inklusive gallblåsa Hjärntumörer Hudmelanom Levercancer inklusive intraheptisk gallgångscancer Myelom Äggstockscancer Pankreascancer
Centrala rekommendationer och konsekvenser. Tjock- och ändtarmscancer
 Centrala rekommendationer och konsekvenser Tjock- och ändtarmscancer Tjock- och ändtarmscancer Områden Diagnostik, Lars Påhlman Kirurgi, Gudrun Lindmark Strålbehandling, Bengt Glimelius Läkemedelsbehandling,
Centrala rekommendationer och konsekvenser Tjock- och ändtarmscancer Tjock- och ändtarmscancer Områden Diagnostik, Lars Påhlman Kirurgi, Gudrun Lindmark Strålbehandling, Bengt Glimelius Läkemedelsbehandling,
Förutsättningar att etablera ett Bröstcentrum med lokalisering till Karlskrona
 Blekingesjukhuset 2014-10-09 Dnr Förvaltningsstaben Peter Pettersson Förutsättningar att etablera ett Bröstcentrum med lokalisering till Karlskrona Inledning Bröstcancer är den vanligaste tumörsjukdomen
Blekingesjukhuset 2014-10-09 Dnr Förvaltningsstaben Peter Pettersson Förutsättningar att etablera ett Bröstcentrum med lokalisering till Karlskrona Inledning Bröstcancer är den vanligaste tumörsjukdomen
Minnesanteckningar Minnesanteckningar RCC samverkan 2015-05-27 Videomöte 2. Nationell kompetensförsörjning Beslut:
 Minnesanteckningar RCC samverkan 2015-05-27 Videomöte Närvarande: Mef Nilbert, Anna-Lena Sunesson, Mona Ridderheim, Srinivas Uppugunduri (sekr.), Lars Holmberg, Nils Conradi, Lena Sharp(punkt 2), Helena
Minnesanteckningar RCC samverkan 2015-05-27 Videomöte Närvarande: Mef Nilbert, Anna-Lena Sunesson, Mona Ridderheim, Srinivas Uppugunduri (sekr.), Lars Holmberg, Nils Conradi, Lena Sharp(punkt 2), Helena
Ansökan om nationellt centrum/nationell vårdenhet Analcancerbehandling Cancercentrum, Västerbottens läns landsting
 Ansökan om nationellt centrum/nationell vårdenhet Analcancerbehandling Cancercentrum, Västerbottens läns landsting 1. Beskrivning av verksamhet som ansökan omfattar. Ansökan gäller radiokemoterapi i kurativt
Ansökan om nationellt centrum/nationell vårdenhet Analcancerbehandling Cancercentrum, Västerbottens läns landsting 1. Beskrivning av verksamhet som ansökan omfattar. Ansökan gäller radiokemoterapi i kurativt
Kolorektalcancerscreening, PET-CT, palliativ vård av barn, SVF-läget. Förbundsdirektionen Beatrice Melin, Anna-Lena Sunesson
 Kolorektalcancerscreening, PET-CT, palliativ vård av barn, SVF-läget Förbundsdirektionen 2017-09-26 Beatrice Melin, Anna-Lena Sunesson 2017-10-04 Screening för kolorektal cancer Nu är det dags! 2017-10-04
Kolorektalcancerscreening, PET-CT, palliativ vård av barn, SVF-läget Förbundsdirektionen 2017-09-26 Beatrice Melin, Anna-Lena Sunesson 2017-10-04 Screening för kolorektal cancer Nu är det dags! 2017-10-04
Cancer i gallblåsan och perihilär gallgång
 Landstingens och regionernas nationella samverkansgrupp inom cancervården Cancer i gallblåsan och perihilär gallgång Beskrivning av standardiserat vårdförlopp December 2015 Versionshantering Datum Beskrivning
Landstingens och regionernas nationella samverkansgrupp inom cancervården Cancer i gallblåsan och perihilär gallgång Beskrivning av standardiserat vårdförlopp December 2015 Versionshantering Datum Beskrivning
Lärandekonferens 1/12
 Lärandekonferens 1/12 13.00 Välkomna! Presentation av dagen - Lenita Lundin Standardiserade vårdförlopp - Lisa Jelf Eneqvist SVF-flödet med b.la. - Lollo Viita Hallberg och Bodil Sandh Vad har vi åstadkommit
Lärandekonferens 1/12 13.00 Välkomna! Presentation av dagen - Lenita Lundin Standardiserade vårdförlopp - Lisa Jelf Eneqvist SVF-flödet med b.la. - Lollo Viita Hallberg och Bodil Sandh Vad har vi åstadkommit
Livmoderhalscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Livmoderhalscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Karin Bergmark och Pär Hellberg Februari 2017 Innehållsförteckning 1.
Ett samarbete i Västra sjukvårdsregionen Livmoderhalscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Karin Bergmark och Pär Hellberg Februari 2017 Innehållsförteckning 1.
Cancer med okänd primärtumör CUP Beskrivning av standardiserat vårdförlopp Remissversion
 Landstingens och regionernas nationella samverkansgrupp inom cancervården Cancer med okänd primärtumör CUP Beskrivning av standardiserat vårdförlopp Månad år Versionshantering Datum ÅÅÅÅ-MM-DD Beskrivning
Landstingens och regionernas nationella samverkansgrupp inom cancervården Cancer med okänd primärtumör CUP Beskrivning av standardiserat vårdförlopp Månad år Versionshantering Datum ÅÅÅÅ-MM-DD Beskrivning
Remissunderlag Muskulo-skelettala sarkom
 Remissunderlag Muskulo-skelettala sarkom Högst tre av de fem regionala enheterna föreslås för ett nationellt uppdrag utöver det regionala uppdraget. Ett nationellt uppdrag innebär att vårdenheten erbjuder
Remissunderlag Muskulo-skelettala sarkom Högst tre av de fem regionala enheterna föreslås för ett nationellt uppdrag utöver det regionala uppdraget. Ett nationellt uppdrag innebär att vårdenheten erbjuder
Isolerad hyperterm perfusion
 2015-10-30 SVN 2015-19 Gunilla Gunnarsson, ordf. RCC i Samverkan Sveriges kommuner och landsting 118 82 Stockholm Sydöstra sjukvårdsregionens remissvar avseende nationell nivåstrukturering av sju åtgärder
2015-10-30 SVN 2015-19 Gunilla Gunnarsson, ordf. RCC i Samverkan Sveriges kommuner och landsting 118 82 Stockholm Sydöstra sjukvårdsregionens remissvar avseende nationell nivåstrukturering av sju åtgärder
Kolorektal cancer. Man ska inte ha blod i avföringen eller anemi utan att veta varför!
 Kolorektal cancer Man ska inte ha blod i avföringen eller anemi utan att veta varför! 6100 fall av CRC/år i Sverige 3:e vanligaste cancerformen Kolorektal cancer Colon - rectum (15 cm från anus) Biologiskt
Kolorektal cancer Man ska inte ha blod i avföringen eller anemi utan att veta varför! 6100 fall av CRC/år i Sverige 3:e vanligaste cancerformen Kolorektal cancer Colon - rectum (15 cm från anus) Biologiskt
Cancer i gallblåsa och gallvägar
 Ett samarbete i Västra sjukvårdsregionen Cancer i gallblåsa och gallvägar Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare: Magnus Rizell mars 2016 Innehållsförteckning 1. Inledning...
Ett samarbete i Västra sjukvårdsregionen Cancer i gallblåsa och gallvägar Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare: Magnus Rizell mars 2016 Innehållsförteckning 1. Inledning...
Styrdokument Riktlinjer för framtagande av standardiserade vårdförlopp inom cancersjukvården
 Styrdokument Riktlinjer för framtagande av standardiserade vårdförlopp inom cancersjukvården Landstingens och regionernas nationella samverkansgrupp inom cancersjukvården Versionshantering Datum Beskrivning
Styrdokument Riktlinjer för framtagande av standardiserade vårdförlopp inom cancersjukvården Landstingens och regionernas nationella samverkansgrupp inom cancersjukvården Versionshantering Datum Beskrivning
Ett samarbete i Västra sjukvårdsregionen. Livmoderkroppscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Livmoderkroppscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Janusz Marcickiewicz Februari 2017 Innehållsförteckning 1. Inledning...
Ett samarbete i Västra sjukvårdsregionen Livmoderkroppscancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Processägare Janusz Marcickiewicz Februari 2017 Innehållsförteckning 1. Inledning...
Utvecklingskraft Cancer
 Utvecklingskraft Cancer Före och efter cancer Kalmar 170518 Hjärntumörprocessen Så ser det ut i regionen våra utmaningar Bakgrund 1300 nya fall/år i Sverige, i sydöstra regionen ca 120 fall/år Vanligaste
Utvecklingskraft Cancer Före och efter cancer Kalmar 170518 Hjärntumörprocessen Så ser det ut i regionen våra utmaningar Bakgrund 1300 nya fall/år i Sverige, i sydöstra regionen ca 120 fall/år Vanligaste
Koncernkontoret Avdelningen för hälso- och sjukvårdsstyrning
 Koncernkontoret Avdelningen för hälso- och sjukvårdsstyrning Johan Cosmo Regional samordnare av cancersjukvård 044/3091812 Johan.cosmo@skane.se Datum 180413 Version 4 1 (5) Frågor och svar om Kortare väntetider
Koncernkontoret Avdelningen för hälso- och sjukvårdsstyrning Johan Cosmo Regional samordnare av cancersjukvård 044/3091812 Johan.cosmo@skane.se Datum 180413 Version 4 1 (5) Frågor och svar om Kortare väntetider
Peniscancer- ovanligt
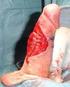 Peniscancer- ovanligt 100 män per år får diagnosen invasiv peniscancer i Sverige. (+40 fall av carcinoma in situ). Över 9000 män får diagnosen prostatacancer. 21 män avlider i snitt varje år av peniscancer.
Peniscancer- ovanligt 100 män per år får diagnosen invasiv peniscancer i Sverige. (+40 fall av carcinoma in situ). Över 9000 män får diagnosen prostatacancer. 21 män avlider i snitt varje år av peniscancer.
Redovisning av införandet av standardiserade vårdförlopp i cancervården Regiongemensam inledning
 Redovisning av införandet av standardiserade vårdförlopp i cancervården 2016 enligt överenskommelsen mellan regeringen och SKL om kortare väntetider i cancervården, 2016. Regiongemensam inledning till
Redovisning av införandet av standardiserade vårdförlopp i cancervården 2016 enligt överenskommelsen mellan regeringen och SKL om kortare väntetider i cancervården, 2016. Regiongemensam inledning till
Prostatacancer. Regional kvalitetsrapport för Norra regionen. Maj Nationella prostatacancerregistret (NPCR)
 Prostatacancer Regional kvalitetsrapport för 2016 Maj 2017 Nationella prostatacancerregistret (NPCR) Regionalt cancercentrum, Uppsala Örebro Akademiska sjukhuset SE-751 85 UPPSALA PROSTATACANCER - REGIONAL
Prostatacancer Regional kvalitetsrapport för 2016 Maj 2017 Nationella prostatacancerregistret (NPCR) Regionalt cancercentrum, Uppsala Örebro Akademiska sjukhuset SE-751 85 UPPSALA PROSTATACANCER - REGIONAL
MDK-rutin för Blodcancer Telepatologisk rond
 MDK-rutin för Blodcancer Telepatologisk rond Omfattning Denna rutin omfattar all vårdpersonal i norra sjukvårdsregionen som medverkar i regionala multidisciplinära konferenser för patienter med blodcancer.
MDK-rutin för Blodcancer Telepatologisk rond Omfattning Denna rutin omfattar all vårdpersonal i norra sjukvårdsregionen som medverkar i regionala multidisciplinära konferenser för patienter med blodcancer.
Löften till cancerpatienter Resultatredovisning URINBLÅSECANCER
 Löften till cancerpatienter Resultatredovisning URINBLÅSECANCER Innehåll Vi vill gärna veta vad du tycker!... 3 Inledning... 4 Regionala processledarens kommentar... 4 LÖFTE 1... 7 Alla cancerpatienter
Löften till cancerpatienter Resultatredovisning URINBLÅSECANCER Innehåll Vi vill gärna veta vad du tycker!... 3 Inledning... 4 Regionala processledarens kommentar... 4 LÖFTE 1... 7 Alla cancerpatienter
Cancer i urinblåsan och övre urinvägarna Beskrivning av standardiserat vårdförlopp
 Landstingens och regionernas nationella samverkansgrupp inom cancervården Cancer i urinblåsan och övre urinvägarna Beskrivning av standardiserat vårdförlopp December 2014 Versionshantering Datum Beskrivning
Landstingens och regionernas nationella samverkansgrupp inom cancervården Cancer i urinblåsan och övre urinvägarna Beskrivning av standardiserat vårdförlopp December 2014 Versionshantering Datum Beskrivning
CANCERREHABILITERING EFTER KURATIVT SYFTANDE BEHANDLING AV CANCER I MATSTRUPE/MAGSÄCK. Gunnar Eckerdal
 CANCERREHABILITERING EFTER KURATIVT SYFTANDE BEHANDLING AV CANCER I MATSTRUPE/MAGSÄCK Gunnar Eckerdal Prognosen är tyvärr inte god.. Generellt är prognosen dålig (NVP 2016) Stor skillnad i överlevnadsprognos
CANCERREHABILITERING EFTER KURATIVT SYFTANDE BEHANDLING AV CANCER I MATSTRUPE/MAGSÄCK Gunnar Eckerdal Prognosen är tyvärr inte god.. Generellt är prognosen dålig (NVP 2016) Stor skillnad i överlevnadsprognos
Standardiserat vårdförlopp. Matstrups- och magsäckscancer
 Standardiserat vårdförlopp Matstrups- och magsäckscancer Symtom och tecken som ger misstanke DIFFUSA SYMTOM Järnbristanemi Ofrivillig viktnedgång Tidig mättnad >3v Gastrointestinal blödning Nytillkomna
Standardiserat vårdförlopp Matstrups- och magsäckscancer Symtom och tecken som ger misstanke DIFFUSA SYMTOM Järnbristanemi Ofrivillig viktnedgång Tidig mättnad >3v Gastrointestinal blödning Nytillkomna
Når vi målen med cancerplan ?
 Når vi målen med cancerplan 2016-2019? Cancerplan 2020-2023 vad händer nu? 2019-02-21 Katja Markovic-Lundberg tf. enhetschef/verksamhetsutvecklare Nationell cancerstrategi för framtiden Fem övergripande
Når vi målen med cancerplan 2016-2019? Cancerplan 2020-2023 vad händer nu? 2019-02-21 Katja Markovic-Lundberg tf. enhetschef/verksamhetsutvecklare Nationell cancerstrategi för framtiden Fem övergripande
CANCER I ÖRONSPOTTKÖRTELN (PAROTIS)
 CANCER I ÖRONSPOTTKÖRTELN (PAROTIS) Varje år drabbas cirka 100 personer i Sverige av spottkörtelcancer. Den vanligaste lokalisationen är i öronspottkörteln, därefter i någon av de större spottkörtlarna
CANCER I ÖRONSPOTTKÖRTELN (PAROTIS) Varje år drabbas cirka 100 personer i Sverige av spottkörtelcancer. Den vanligaste lokalisationen är i öronspottkörteln, därefter i någon av de större spottkörtlarna
Landstingens och regionernas nationella samverkansgrupp inom cancervården. Lungcancer. Beskrivning av standardiserat vårdförlopp
 Landstingens och regionernas nationella samverkansgrupp inom cancervården Lungcancer Beskrivning av standardiserat vårdförlopp December 2015 Versionshantering Datum Beskrivning av förändring 2015-10-20
Landstingens och regionernas nationella samverkansgrupp inom cancervården Lungcancer Beskrivning av standardiserat vårdförlopp December 2015 Versionshantering Datum Beskrivning av förändring 2015-10-20
Nivåstrukturering av urologisk och gynekologisk cancer i Uppsala-Örebroregionen 2015
 1 (8) Nivåstrukturering av urologisk och gynekologisk cancer i Uppsala-Örebroregionen 2015 Uppdraget Vårdprocessgrupperna för urologiska och gynekologiska tumörsjukdomar och specialitetsråden för urologi
1 (8) Nivåstrukturering av urologisk och gynekologisk cancer i Uppsala-Örebroregionen 2015 Uppdraget Vårdprocessgrupperna för urologiska och gynekologiska tumörsjukdomar och specialitetsråden för urologi
Livmoderhalscancer/cervixcancer, standardiserat vårdförlopp inom Region Örebro län
 Klinik: Kvinnokliniken Giltigt fr o m: 2018-05-01 Författare: René Bangshöj Sida 1 av 12 Livmoderhalscancer/cervixcancer, standardiserat vårdförlopp inom Region Örebro län 1. Introduktion 2. Ingång till
Klinik: Kvinnokliniken Giltigt fr o m: 2018-05-01 Författare: René Bangshöj Sida 1 av 12 Livmoderhalscancer/cervixcancer, standardiserat vårdförlopp inom Region Örebro län 1. Introduktion 2. Ingång till
Okänd primärtumör. Ny medicinsk riktlinje
 Ny medicinsk riktlinje Definition En heterogen sjukdomsgrupp med histopatologiskt bekräftad metastatisk cancer där en sannolik primärtumör inte påvisats efter basal utredning Regional medicinsk riktlinje
Ny medicinsk riktlinje Definition En heterogen sjukdomsgrupp med histopatologiskt bekräftad metastatisk cancer där en sannolik primärtumör inte påvisats efter basal utredning Regional medicinsk riktlinje
SCK Ortopedi. Sarkom Centrum Karolinska
 SCK Ortopedi Sarkom Centrum Karolinska Uppdrag Diagnostisera och behandla mesenkymala tumörer i rörelseapparaten thoraxväggen även barnen! ffa. maligna mesenkymala tumörer = sarkom SCK Ortopedi organisation
SCK Ortopedi Sarkom Centrum Karolinska Uppdrag Diagnostisera och behandla mesenkymala tumörer i rörelseapparaten thoraxväggen även barnen! ffa. maligna mesenkymala tumörer = sarkom SCK Ortopedi organisation
MANUAL FÖR NATIONELLT KVALITETSREGISTER FÖR NJURCANCER
 MANUAL FÖR NATIONELLT KVALITETSREGISTER FÖR NJURCANCER DIAGNOSUPPGIFTER OCH PRIMÄR BEHANDLING uppdaterad 2014-12-08 Omfattar registerversion/-er Variabelbeskrivnings- Datum version Register version 1.0.0
MANUAL FÖR NATIONELLT KVALITETSREGISTER FÖR NJURCANCER DIAGNOSUPPGIFTER OCH PRIMÄR BEHANDLING uppdaterad 2014-12-08 Omfattar registerversion/-er Variabelbeskrivnings- Datum version Register version 1.0.0
Norrbottens Läns Landsting 2015
 1 Redovisning av landstingens handlingsplaner för införande av standardiserade vårdförlopp i cancervården Norrbottens Läns Landsting 2015 Datum: Fastställd av: Hans Rönnkvist, Landstingsdirektör 2 Nationell
1 Redovisning av landstingens handlingsplaner för införande av standardiserade vårdförlopp i cancervården Norrbottens Läns Landsting 2015 Datum: Fastställd av: Hans Rönnkvist, Landstingsdirektör 2 Nationell
Ett samarbete i Västra sjukvårdsregionen. Prostatacancer. Regional nulägesbeskrivning Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Prostatacancer Regional nulägesbeskrivning Standardiserat vårdförlopp Augusti 2015 Innehållsförteckning 1. inledning... 1 2. Patientgruppens epidemologi... 1 2.1
Ett samarbete i Västra sjukvårdsregionen Prostatacancer Regional nulägesbeskrivning Standardiserat vårdförlopp Augusti 2015 Innehållsförteckning 1. inledning... 1 2. Patientgruppens epidemologi... 1 2.1
Bästa tänkbara cancervård i hela Norrland. EN LITEN SKRIFT OM REGIONALT CANCERCENTRUM NORR.
 Bästa tänkbara cancervård i hela Norrland. EN LITEN SKRIFT OM REGIONALT CANCERCENTRUM NORR. Vision och mål RCC Norr och landstingen/regionen i den norra sjukvårdsregionen har en gemensam vision: Likvärdig
Bästa tänkbara cancervård i hela Norrland. EN LITEN SKRIFT OM REGIONALT CANCERCENTRUM NORR. Vision och mål RCC Norr och landstingen/regionen i den norra sjukvårdsregionen har en gemensam vision: Likvärdig
Nationellt Kvalitetsregister för tumörer i Pankreas och det Periampullära området.
 Styrdokument Nationellt Kvalitetsregister för tumörer i Pankreas och det Periampullära området. Inledning Svensk förening för Övre Abdominell Kirurgi (SFÖAK) har beslutat om att förstärka kvalitetsarbetet
Styrdokument Nationellt Kvalitetsregister för tumörer i Pankreas och det Periampullära området. Inledning Svensk förening för Övre Abdominell Kirurgi (SFÖAK) har beslutat om att förstärka kvalitetsarbetet
Cancer i urinblåsa, njurbäcken, urinledare och urinrör. Regional tillämpning av nationellt vårdprogram 2015
 Cancer i urinblåsa, njurbäcken, urinledare och urinrör Regional tillämpning av nationellt vårdprogram 2015 Januari 2016 Versionshantering Datum 2016-01-01 Slutversion Regionalt cancercentrum Stockholm
Cancer i urinblåsa, njurbäcken, urinledare och urinrör Regional tillämpning av nationellt vårdprogram 2015 Januari 2016 Versionshantering Datum 2016-01-01 Slutversion Regionalt cancercentrum Stockholm
CANCERGENETISK MOTTAGNING CAP NORR Cancerprevention norra regionen Regionalt Cancercentrum norr Norrlands Universitetssjukhus UMEÅ
 CAP NORR Cancerprevention norra regionen 2(5) Inför utredning för misstänkt ärftlig cancer Detta informationsblad skickas till Dig som antingen genom egen begäran eller genom remiss från Din läkare skall
CAP NORR Cancerprevention norra regionen 2(5) Inför utredning för misstänkt ärftlig cancer Detta informationsblad skickas till Dig som antingen genom egen begäran eller genom remiss från Din läkare skall
Äggstockscancer. Regional tillämpning för södra sjukvårdsregionen av nationellt vårdprogram. Version: Version 2.0
 Äggstockscancer Regional tillämpning för södra sjukvårdsregionen av nationellt vårdprogram Version: 2018-01-08 Version 2.0 Versionshantering Datum Beskrivning av förändring 2015-10-23 Version 1.0 2018-01-08
Äggstockscancer Regional tillämpning för södra sjukvårdsregionen av nationellt vårdprogram Version: 2018-01-08 Version 2.0 Versionshantering Datum Beskrivning av förändring 2015-10-23 Version 1.0 2018-01-08
Att använda registerdata i lokalt och regionalt processarbete
 Att använda registerdata i lokalt och regionalt processarbete Björn Ohlsson Regional patientprocessledare Kolorektal cancer Regionalt cancercentrum syd Fem nationella mål Minska risken för insjuknande
Att använda registerdata i lokalt och regionalt processarbete Björn Ohlsson Regional patientprocessledare Kolorektal cancer Regionalt cancercentrum syd Fem nationella mål Minska risken för insjuknande
Allmänna definitioner av variabler till uppföljningsformuläret
 Allmänna definitioner av variabler till uppföljningsformuläret 2014 Kontaktsjuksköterska Tydligt namngiven för patienten och har speciell tillgänglighet. Har ett tydligt skriftligt uppdrag. Datum när patienten
Allmänna definitioner av variabler till uppföljningsformuläret 2014 Kontaktsjuksköterska Tydligt namngiven för patienten och har speciell tillgänglighet. Har ett tydligt skriftligt uppdrag. Datum när patienten
MANUAL FÖR NATIONELLT KVALITETSREGISTER FÖR BRÖSTCANCER UPPFÖLJNING. För Sydöstra Sjukvårdsregionen
 MANUAL FÖR NATIONELLT KVALITETSREGISTER FÖR BRÖSTCANCER UPPFÖLJNING För Sydöstra Sjukvårdsregionen Omfattar registerversion/-er Datum för driftsättning Variabelbeskrivnings version Revidering av dokument
MANUAL FÖR NATIONELLT KVALITETSREGISTER FÖR BRÖSTCANCER UPPFÖLJNING För Sydöstra Sjukvårdsregionen Omfattar registerversion/-er Datum för driftsättning Variabelbeskrivnings version Revidering av dokument
Testikelcancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp
 Ett samarbete i Västra sjukvårdsregionen Testikelcancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Ann-Marie Olvenmark Annika Hedlund Februari 2017 Innehållsförteckning 1. Inledning...
Ett samarbete i Västra sjukvårdsregionen Testikelcancer Regional nulägesbeskrivning VGR Standardiserat vårdförlopp Ann-Marie Olvenmark Annika Hedlund Februari 2017 Innehållsförteckning 1. Inledning...
Alla finns med på tåget, för att uttrycka det så enkelt
 kliniken i fokus Omorganisering av vården ger TOPPRESULTAT I GÄVLEBORG Ett ständigt förbättringsarbete har gett resultat. Landstinget Gävleborg har klättrat till en topplacering i nationella jämförelser
kliniken i fokus Omorganisering av vården ger TOPPRESULTAT I GÄVLEBORG Ett ständigt förbättringsarbete har gett resultat. Landstinget Gävleborg har klättrat till en topplacering i nationella jämförelser
Regional baslinjemätning för standardiserade vårdförlopp
 Regional baslinjemätning för standardiserade vårdförlopp Bröstcancer Lungcancer Lymfom Tjock- och ändtarmscancer Ledtider ur regionala kvalitetsregister 2015-11-16 Sju landsting i samverkan Regionalt cancercentrum
Regional baslinjemätning för standardiserade vårdförlopp Bröstcancer Lungcancer Lymfom Tjock- och ändtarmscancer Ledtider ur regionala kvalitetsregister 2015-11-16 Sju landsting i samverkan Regionalt cancercentrum
Cancerplan Standardiserade Vårdförlopp 2015 Redovisning
 Cancerplan Standardiserade Vårdförlopp 2015 Redovisning Landstinget Blekinge Oktober 2015 Inledning Landstinget Blekinge redovisar i detta dokument en sammanställning av aktiviteter och åtgärder som är
Cancerplan Standardiserade Vårdförlopp 2015 Redovisning Landstinget Blekinge Oktober 2015 Inledning Landstinget Blekinge redovisar i detta dokument en sammanställning av aktiviteter och åtgärder som är
Standardiserat vårdförlopp för huvud- och halscancer
 Standardiserat vårdförlopp för huvud- och halscancer Incidens för huvud- och halscancer Cirka 1.400 patienter får diagnosen HH-cancer per år i Sverige. Inom Västra sjukvårdsregionen (VSR) diagnostiseras
Standardiserat vårdförlopp för huvud- och halscancer Incidens för huvud- och halscancer Cirka 1.400 patienter får diagnosen HH-cancer per år i Sverige. Inom Västra sjukvårdsregionen (VSR) diagnostiseras
